05/05/2022
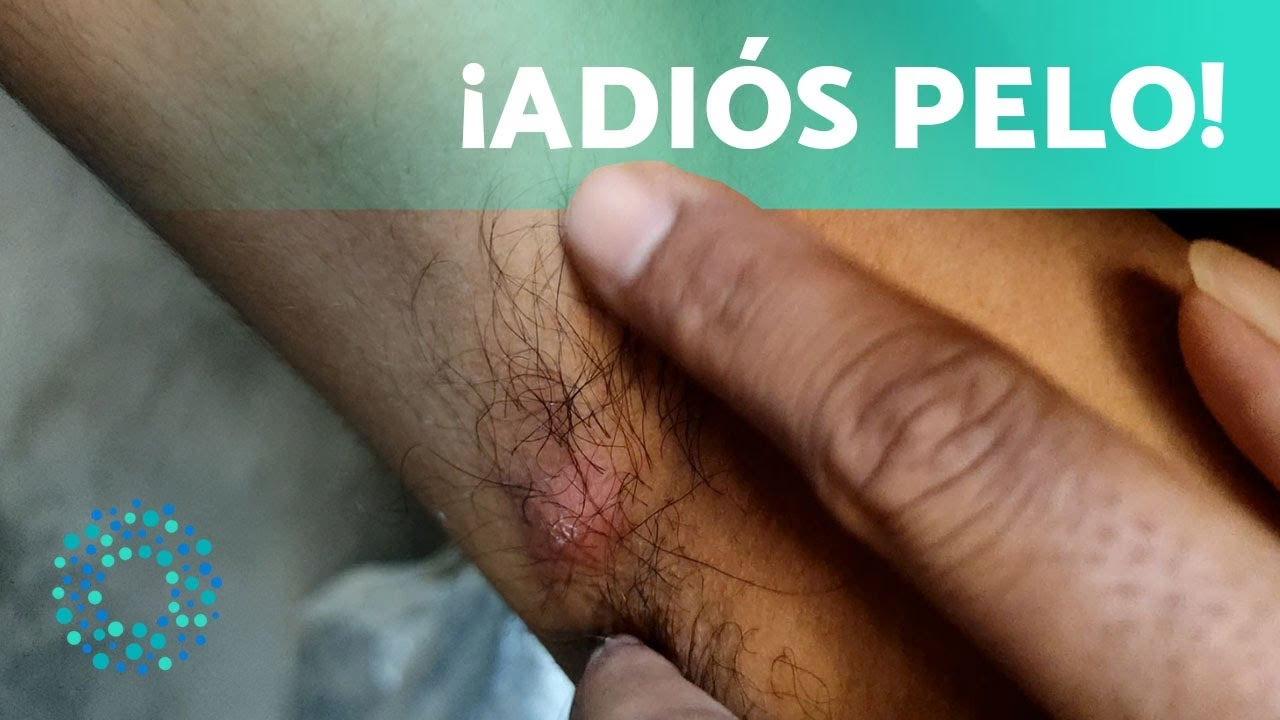
En algún momento, muchas personas han experimentado la aparición de un bulto doloroso en la axila, la ingle o debajo de los senos, que a menudo se confunde con un grano común o un forúnculo. Sin embargo, cuando estos bultos son recurrentes, particularmente dolorosos y forman túneles debajo de la piel, podría tratarse de una afección cutánea crónica mucho más compleja conocida como hidradenitis supurativa. Esta enfermedad, que va más allá de un simple problema estético, impacta significativamente la calidad de vida de quienes la padecen, generando dolor constante, cicatrices y, en muchos casos, angustia emocional. Comprender qué es la hidradenitis supurativa, sus causas, síntomas y opciones de tratamiento es fundamental para un diagnóstico temprano y un manejo efectivo.
- ¿Qué es la Hidradenitis Supurativa?
- ¿Cuál es la causa de la Hidradenitis Supurativa?
- ¿Quién tiene más probabilidades de tener Hidradenitis Supurativa?
- ¿Cuáles son los síntomas de la Hidradenitis Supurativa?
- ¿Cómo se diagnostica la Hidradenitis Supurativa?
- ¿Cuáles son los tratamientos para la Hidradenitis Supurativa?
- Hidradenitis Supurativa vs. Otras Afecciones Cutáneas
- Preguntas Frecuentes (FAQ)
- ¿La hidradenitis supurativa es contagiosa?
- ¿La hidradenitis supurativa es causada por una mala higiene?
- ¿Se puede prevenir la hidradenitis supurativa?
- ¿Qué debo hacer si creo que tengo hidradenitis supurativa?
- ¿La dieta puede afectar la hidradenitis supurativa?
- ¿Existen nuevas investigaciones o tratamientos prometedores para la HS?
- Conclusión
¿Qué es la Hidradenitis Supurativa?
La hidradenitis supurativa, también conocida como acné inversa, es una enfermedad inflamatoria crónica de la piel que se caracteriza por la aparición de protuberancias dolorosas, semejantes al acné, que se forman profundamente debajo de la superficie cutánea. Estas lesiones suelen localizarse en áreas donde la piel se frota entre sí o donde hay glándulas sudoríparas apocrinas y folículos pilosos abundantes, como las axilas, la ingle, los glúteos, la parte interna de los muslos y debajo de los senos.
A diferencia de un grano común, las protuberancias de la hidradenitis supurativa se inflaman, se vuelven extremadamente sensibles al tacto y a menudo se rompen, liberando pus y líquido con un olor desagradable. Este proceso repetitivo de formación de abscesos, ruptura y cicatrización puede conducir a la creación de túneles interconectados debajo de la piel, conocidos como senos o fístulas, que persisten y se inflaman repetidamente. Con el tiempo, la curación de estos abscesos y túneles puede dejar cicatrices profundas y desfigurantes, que incluso pueden limitar el movimiento en las áreas afectadas.
Es crucial entender que la hidradenitis supurativa es una condición crónica. Esto significa que es una enfermedad a largo plazo que no desaparece por completo y que tiende a recurrir, con periodos de brotes activos y remisiones parciales. Su naturaleza persistente y el dolor asociado la distinguen de otras afecciones cutáneas más benignas, requiriendo un enfoque de tratamiento integral y a menudo multidisciplinario para manejar sus síntomas y prevenir su progresión.
¿Cuál es la causa de la Hidradenitis Supurativa?
Las protuberancias características de la hidradenitis supurativa se forman debido a una obstrucción y posterior inflamación de los folículos pilosos. Cuando un folículo piloso se tapona, las células muertas de la piel y el sebo se acumulan, creando un ambiente propicio para el crecimiento bacteriano. Esta acumulación provoca que el folículo se hinche, se inflame y eventualmente se rompa, liberando su contenido en el tejido circundante y desencadenando una respuesta inflamatoria aún mayor, lo que resulta en la formación de abscesos dolorosos.
Aunque el mecanismo de formación de las lesiones está claro, la causa exacta de por qué los folículos pilosos se tapan en primer lugar en personas con hidradenitis supurativa sigue siendo en gran parte desconocida. Se cree que la hidradenitis supurativa es una enfermedad multifactorial, lo que significa que varios elementos interactúan para desencadenarla. Entre los factores que pueden desempeñar un papel se incluyen:
- Factores Genéticos: Se ha observado que la hidradenitis supurativa tiene un componente hereditario en algunos casos. Si hay antecedentes familiares de la afección, el riesgo de desarrollarla es mayor, lo que sugiere una predisposición genética. Se han identificado ciertos cambios en genes específicos que podrían estar relacionados con la enfermedad.
- Factores Hormonales: La hidradenitis supurativa a menudo comienza después de la pubertad, lo que sugiere una influencia hormonal. Las fluctuaciones hormonales pueden afectar la función de las glándulas sudoríparas apocrinas y la actividad de los folículos pilosos, contribuyendo al desarrollo de la enfermedad.
- Factores Ambientales y Estilo de Vida: Si bien no son causas directas, ciertos factores pueden exacerbar o contribuir al riesgo de desarrollar hidradenitis supurativa. El tabaquismo, por ejemplo, es un factor de riesgo significativo y puede empeorar la gravedad de la enfermedad. El sobrepeso y la obesidad también están asociados con un mayor riesgo y pueden agravar los síntomas debido al aumento de la fricción cutánea y la sudoración.
- Disfunción del Sistema Inmunitario: Aunque no se considera una enfermedad autoinmune clásica, existe evidencia de que el sistema inmunitario desempeña un papel central en la inflamación crónica observada en la hidradenitis supurativa. Se cree que hay una respuesta inflamatoria desregulada en la piel de los pacientes.
Es importante destacar que la hidradenitis supurativa no es causada por una mala higiene y no es contagiosa. No se puede transmitir a otras personas a través del contacto físico o cualquier otra vía. Esta aclaración es fundamental para desestigmatizar la enfermedad y ayudar a los pacientes a comprender que no es su culpa.
¿Quién tiene más probabilidades de tener Hidradenitis Supurativa?
La hidradenitis supurativa puede afectar a cualquier persona, pero ciertos grupos demográficos y factores de estilo de vida aumentan la probabilidad de desarrollarla. Generalmente, la afección se manifiesta por primera vez después de la pubertad, típicamente en la adolescencia o en la veintena de años, aunque puede presentarse a cualquier edad.
Los grupos con mayor riesgo incluyen:
- Mujeres: La hidradenitis supurativa es más común en mujeres que en hombres, lo que sugiere un posible vínculo con las hormonas femeninas.
- Personas Afrodescendientes: Existe una mayor prevalencia de la enfermedad en personas de ascendencia africana, lo que podría indicar factores genéticos o ambientales específicos en estas poblaciones.
- Personas con Antecedentes Familiares de la Afección: Como se mencionó, el componente genético es significativo. Si un familiar cercano (padre, hermano, hijo) tiene hidradenitis supurativa, el riesgo individual aumenta.
- Personas con Sobrepeso u Obesidad: El exceso de peso puede aumentar la fricción de la piel en áreas propensas, así como la sudoración y la oclusión de los folículos, lo que agrava o contribuye al desarrollo de la enfermedad.
- Personas que Fuman: El tabaquismo es un factor de riesgo bien establecido y se asocia con formas más graves de hidradenitis supurativa. Se cree que la nicotina y otras toxinas del tabaco pueden afectar la función inmunológica y la salud de la piel.
- Personas con Ciertas Condiciones Médicas: Aunque no son causas directas, la hidradenitis supurativa a menudo coexiste con otras condiciones como la enfermedad de Crohn, la artritis, la diabetes y el síndrome metabólico, lo que sugiere una conexión más amplia de inflamación sistémica.
Es importante tener en cuenta que tener uno o más de estos factores de riesgo no garantiza el desarrollo de la hidradenitis supurativa, pero sí aumenta la probabilidad.
¿Cuáles son los síntomas de la Hidradenitis Supurativa?
Los síntomas de la hidradenitis supurativa pueden variar en gravedad y presentación, pero generalmente comparten características distintivas que los diferencian de otras afecciones cutáneas. La progresión de los síntomas es clave para el diagnóstico.
Los síntomas más comunes incluyen:
- Nódulos o Bultos Dolorosos: Las lesiones iniciales suelen ser pequeños bultos rojos, sensibles al tacto, que se forman profundamente debajo de la piel. Estos pueden ser muy dolorosos y a menudo se confunden con forúnculos o quistes.
- Áreas de Piel con Puntos Negros: En las zonas afectadas, es común observar áreas de piel con múltiples puntos negros, a menudo agrupados en pares o en un patrón de 'doble cabeza'.
- Abscesos que se Agrandan y se Abren: Los bultos dolorosos pueden crecer, volverse fluctuantes y eventualmente romperse, drenando una mezcla de pus, sangre y líquido con un olor desagradable. Este drenaje puede ser continuo y difícil de manejar.
- Picazón y Mal Olor: Las lesiones activas y el drenaje pueden causar una picazón intensa y un olor desagradable, lo que genera un gran malestar y vergüenza en los pacientes.
- Túneles (Fístulas o Senos): Con el tiempo, los abscesos recurrentes pueden formar túneles debajo de la piel que conectan varias lesiones. Estos túneles son un sello distintivo de la hidradenitis supurativa y pueden secretar continuamente, ser muy dolorosos y difíciles de curar.
- Cicatrices: A medida que los abscesos y túneles sanan, dejan cicatrices profundas, elevadas o hundidas. Estas cicatrices pueden ser extensas y, en algunos casos, pueden limitar el movimiento si se forman alrededor de las articulaciones.
- Recurrencia: Una característica fundamental de la hidradenitis supurativa es la recurrencia de las lesiones. Los brotes pueden ocurrir en el mismo lugar o en diferentes áreas del cuerpo, lo que la convierte en una enfermedad impredecible y frustrante.
La hidradenitis supurativa se clasifica en tres etapas de gravedad, según la escala de Hurley:
- Casos Leves (Etapa I de Hurley): Caracterizados por la presencia de uno o varios bultos aislados, sin formación de túneles o cicatrices extensas. Las lesiones son únicas o en pequeñas áreas, a menudo en las axilas o la ingle. Aunque leves, estos casos pueden progresar si no se tratan.
- Hidradenitis Supurativa Moderada (Etapa II de Hurley): Incluye brotes recurrentes de protuberancias que se agrandan y se rompen. Se observan lesiones en más de un área del cuerpo, con la formación de algunos túneles y cicatrices incipientes. El dolor y la inflamación son más significativos.
- Casos Graves (Etapa III de Hurley): Presentan protuberancias generalizadas, abscesos interconectados por una red extensa de túneles, cicatrices severas y dolor crónico que puede dificultar el movimiento y la realización de actividades diarias. Esta etapa puede ser devastadora para la calidad de vida del paciente.
Debido a la naturaleza crónica, el dolor constante, el drenaje y la vergüenza asociada con las lesiones visibles y el olor, las personas con hidradenitis supurativa tienen un riesgo significativamente mayor de desarrollar problemas de salud mental, como depresión y ansiedad. El impacto psicosocial de la enfermedad es tan importante como el físico y debe ser abordado como parte del plan de tratamiento integral.
¿Cómo se diagnostica la Hidradenitis Supurativa?
El diagnóstico de la hidradenitis supurativa puede ser un desafío, especialmente en las etapas iniciales, ya que sus síntomas pueden confundirse con los de otras afecciones cutáneas más comunes, como acné severo, forúnculos recurrentes, quistes o infecciones. No existe una prueba de laboratorio específica para confirmar la hidradenitis supurativa; el diagnóstico se basa principalmente en la evaluación clínica por parte de un profesional de la salud con experiencia en dermatología.
Para realizar un diagnóstico preciso, el profesional de la salud llevará a cabo los siguientes pasos:
- Historia Clínica Detallada: El médico preguntará sobre los síntomas, incluyendo cuándo comenzaron, con qué frecuencia aparecen, su ubicación, su nivel de dolor y si hay factores que los empeoran o mejoran. También se indagará sobre antecedentes familiares de la enfermedad y cualquier otra condición médica o medicación que el paciente esté tomando.
- Examen Físico Completo: El médico examinará cuidadosamente las áreas afectadas de la piel, buscando las protuberancias características, la presencia de abscesos activos, el drenaje, la formación de túneles (fístulas) y la extensión de las cicatrices. La localización típica de las lesiones (axilas, ingles, glúteos, debajo de los senos) es un fuerte indicio de hidradenitis supurativa.
- Descarte de Otras Condiciones: A menudo, se pueden realizar pruebas para descartar otras causas de bultos o abscesos recurrentes, como infecciones bacterianas o fúngicas. En algunos casos, el médico puede tomar una muestra de piel (biopsia) o de pus (cultivo) de una lesión y enviarla a un laboratorio para su análisis. Esto ayuda a confirmar el tipo de inflamación o a identificar bacterias específicas, aunque un cultivo negativo no descarta la hidradenitis supurativa, ya que no es una infección bacteriana primaria.
Dada la complejidad y la naturaleza crónica de la hidradenitis supurativa, su proveedor de atención primaria a menudo lo derivará a un dermatólogo, un especialista en enfermedades de la piel. Los dermatólogos tienen la experiencia necesaria para diagnosticar y manejar adecuadamente esta afección, y pueden desarrollar un plan de tratamiento personalizado.
¿Cuáles son los tratamientos para la Hidradenitis Supurativa?
Actualmente, no existe una cura definitiva para la hidradenitis supurativa. Sin embargo, los tratamientos disponibles se enfocan en controlar los síntomas, reducir la inflamación, prevenir la formación de nuevas lesiones, minimizar el dolor, manejar el drenaje y evitar la progresión de la enfermedad. El plan de tratamiento es altamente individualizado y depende de la gravedad de la enfermedad, la extensión de las lesiones, la respuesta del paciente a tratamientos previos y la presencia de comorbilidades. Los tratamientos pueden ser complejos y a menudo requieren una combinación de enfoques.
Opciones de Tratamiento Farmacológico:
Los medicamentos son la primera línea de defensa para muchos pacientes y pueden incluir:
- Antibióticos: Pueden administrarse tópicamente (aplicados en la piel) para casos leves, o por vía oral para casos moderados a graves. Los antibióticos orales se usan no solo por su acción antibacteriana, sino también por sus propiedades antiinflamatorias. Los cursos de tratamiento suelen ser prolongados.
- Corticosteroides: Estos potentes medicamentos antiinflamatorios pueden inyectarse directamente en las lesiones para reducir rápidamente la inflamación y el dolor en bultos individuales, o tomarse por vía oral para brotes más generalizados. Sin embargo, su uso a largo plazo está limitado por los efectos secundarios.
- Analgésicos: Medicamentos para aliviar el dolor, como los antiinflamatorios no esteroideos (AINEs) de venta libre, pueden ser útiles para el dolor leve a moderado. En casos de dolor severo, pueden ser necesarios analgésicos más potentes recetados.
- Retinoides: Derivados de la vitamina A, como la isotretinoína, a veces se usan para la hidradenitis supurativa, aunque su eficacia es variable y no son un tratamiento de primera línea para todos los casos.
- Medicamentos Biológicos: Para la hidradenitis supurativa moderada a grave que no responde a otros tratamientos, los medicamentos biológicos (como adalimumab) son una opción importante. Estos fármacos actúan bloqueando proteínas específicas del sistema inmunitario que contribuyen a la inflamación, como el factor de necrosis tumoral alfa (TNF-alfa). Se administran mediante inyecciones y han demostrado ser muy eficaces para controlar la enfermedad y reducir los brotes.
- Inmunosupresores: Otros medicamentos que modulan la respuesta inmunitaria, como la ciclosporina o el metotrexato, pueden considerarse en casos graves y refractarios.
- Medicamentos Hormonales: En mujeres, se pueden considerar terapias hormonales, como los anticonceptivos orales o los antiandrógenos, especialmente si se sospecha un componente hormonal en la enfermedad.
Procedimientos y Cirugía:
Cuando los medicamentos no son suficientes o para lesiones persistentes y avanzadas, se pueden requerir procedimientos o cirugía:
- Incisión y Drenaje: Consiste en abrir y drenar un absceso doloroso para aliviar la presión y el dolor. Sin embargo, esta es una solución temporal, ya que el absceso a menudo recurre en el mismo lugar.
- Destechamiento (Deroofing): Un procedimiento en el que se abre el techo de un túnel o absceso y se elimina el tejido enfermo, dejando la herida abierta para que cicatrice. Este método tiene una alta tasa de éxito para prevenir la recurrencia en la zona tratada.
- Escisión Amplia: Implica la extirpación quirúrgica de toda el área afectada, incluyendo los túneles y las glándulas sudoríparas. Este es un procedimiento más invasivo, a menudo utilizado para casos graves o recurrentes, y puede requerir injertos de piel o colgajos para cerrar la herida.
- Terapia Láser: Ciertos tipos de láser, como el láser de CO2, pueden usarse para destruir los folículos pilosos o vaporizar las lesiones, lo que puede ayudar a reducir la inflamación y la recurrencia.
- Crioterapia: Uso de frío extremo para congelar y destruir las lesiones.
Manejo y Cuidados en Casa:
Además de los tratamientos médicos, ciertas medidas de cuidado personal pueden ayudar a manejar los síntomas y mejorar la calidad de vida:
- Evitar la Irritación de la Piel: Usar ropa holgada y transpirable, evitar la fricción en las áreas afectadas y utilizar jabones suaves y sin fragancia.
- Mantener la Higiene: Ducharse diariamente con un limpiador suave y secar bien la piel. Aunque la HS no es por falta de higiene, una buena higiene ayuda a prevenir infecciones secundarias.
- Compresas Tibias: Aplicar compresas tibias en las lesiones puede ayudar a reducir el dolor y la inflamación y promover el drenaje.
- Manejo del Peso: Si tiene sobrepeso u obesidad, perder peso puede reducir la gravedad de la enfermedad y la fricción en las áreas afectadas.
- Dejar de Fumar: El tabaquismo es un factor de riesgo importante y dejar de fumar puede mejorar significativamente los síntomas y la respuesta al tratamiento.
- Manejo del Dolor: Además de los analgésicos, técnicas como la meditación, el yoga o la fisioterapia pueden ayudar a manejar el dolor crónico.
- Apoyo Psicológico: Dada la carga emocional de la enfermedad, buscar apoyo psicológico o unirse a grupos de apoyo puede ser muy beneficioso para afrontar la depresión, la ansiedad y la vergüenza.
La colaboración estrecha con un dermatólogo y un equipo médico multidisciplinario es esencial para desarrollar un plan de tratamiento efectivo y manejar la hidradenitis supurativa a largo plazo.
Hidradenitis Supurativa vs. Otras Afecciones Cutáneas
Para ayudar a comprender mejor la hidradenitis supurativa, es útil diferenciarla de otras condiciones cutáneas comunes que a menudo se confunden con ella:
| Característica | Hidradenitis Supurativa (HS) | Acné Vulgar (Acné Común) | Forúnculo (Grano / Ebullición) |
|---|---|---|---|
| Causa Principal | Obstrucción folicular, inflamación crónica del sistema inmune | Exceso de sebo, células muertas, bacteria P. acnes | Infección bacteriana (usualmente Staphylococcus aureus) del folículo |
| Localización Típica | Axilas, ingle, glúteos, debajo de senos, muslos internos | Rostro, espalda, pecho, hombros | Cualquier parte con folículos pilosos (cuello, cara, muslos, nalgas) |
| Tipo de Lesión | Nódulos profundos, abscesos recurrentes, túneles (fístulas), cicatrices | Puntos negros, espinillas, pápulas, pústulas, quistes superficiales | Bulto rojo, doloroso, con cabeza de pus, que puede drenar |
| Cronicidad | Crónica, recurrente, progresiva si no se trata | Aguda, puede ser persistente o recurrente, pero no crónica de por vida | Generalmente agudo, resuelve en días o semanas |
| Dolor | Severo, intenso, persistente, incapacitante | Leve a moderado, ocasional | Moderado a severo, localizado |
| Drenaje | Común, pus y líquido con olor desagradable, recurrente | Ocasional, pus blanco, sin olor fuerte | Puede drenar pus al romperse |
| Formación de Túneles | Característico, túneles interconectados bajo la piel | No se forman túneles | No se forman túneles |
| Cicatrización | Común y severa, con retracción y deformidad | Posible, pero generalmente menos severa (manchas, cicatrices atróficas/hipertróficas) | Generalmente mínima, puede dejar pequeña marca |
| Contagio | No contagiosa | No contagiosa | No contagioso por sí mismo, pero las bacterias sí pueden transmitirse |
Preguntas Frecuentes (FAQ)
¿La hidradenitis supurativa es contagiosa?
No, la hidradenitis supurativa no es contagiosa. No se transmite de persona a persona a través del contacto físico, el uso compartido de objetos o cualquier otra vía. Es una enfermedad inflamatoria crónica que se origina dentro del cuerpo.
¿La hidradenitis supurativa es causada por una mala higiene?
Definitivamente no. La hidradenitis supurativa no es causada por la falta de higiene personal. Aunque una buena higiene puede ayudar a prevenir infecciones secundarias y reducir el olor, no previene ni causa la enfermedad. Es crucial comprender esto para desestigmatizar la afección.
¿Se puede prevenir la hidradenitis supurativa?
Dado que la causa exacta de la hidradenitis supurativa es desconocida y hay un fuerte componente genético, no se puede prevenir por completo su aparición en personas predispuestas. Sin embargo, manejar los factores de riesgo como dejar de fumar y mantener un peso saludable puede ayudar a reducir la gravedad de los brotes y mejorar la respuesta al tratamiento una vez que la enfermedad se ha manifestado.
¿Qué debo hacer si creo que tengo hidradenitis supurativa?
Si experimenta bultos dolorosos y recurrentes en las axilas, ingles o en otras áreas donde la piel se frota, especialmente si drenan o forman túneles, debe buscar atención médica. Es fundamental consultar a un dermatólogo lo antes posible. Un diagnóstico temprano y un tratamiento adecuado pueden ayudar a controlar la enfermedad y prevenir su progresión.
¿La dieta puede afectar la hidradenitis supurativa?
Aunque no hay una dieta universalmente probada que cure la hidradenitis supurativa, algunas personas informan que ciertos alimentos o grupos de alimentos pueden desencadenar o empeorar sus brotes. Las dietas antiinflamatorias, la reducción de lácteos y levaduras, o evitar ciertos alimentos procesados son enfoques que algunos pacientes exploran. Sin embargo, la evidencia científica es limitada y se recomienda trabajar con un médico o nutricionista para explorar cambios dietéticos de manera segura y efectiva.
¿Existen nuevas investigaciones o tratamientos prometedores para la HS?
Sí, la investigación sobre la hidradenitis supurativa está en constante avance. Se están investigando nuevos medicamentos biológicos y otras terapias dirigidas que actúan sobre vías inflamatorias específicas. Además, se están explorando enfoques de medicina personalizada y la combinación de tratamientos para mejorar los resultados. Los avances en la comprensión de la genética y la inmunología de la HS también prometen mejores opciones de manejo en el futuro.
Conclusión
Los 'granos enterrados' en la axila pueden ser mucho más que una simple molestia; para muchos, son el primer indicio de una enfermedad crónica y debilitante como la hidradenitis supurativa. Esta afección, caracterizada por bultos dolorosos, abscesos, túneles y cicatrices, impacta profundamente la vida diaria y el bienestar emocional de quienes la padecen. Aunque no tiene cura, un diagnóstico temprano y un manejo integral con la guía de un dermatólogo son cruciales para controlar los síntomas, prevenir la progresión y mejorar la calidad de vida. Si sospecha que usted o alguien que conoce podría tener hidradenitis supurativa, no dude en buscar ayuda profesional. Comprender la enfermedad es el primer paso hacia el alivio y el empoderamiento para vivir mejor con esta compleja condición cutánea.
Si quieres conocer otros artículos parecidos a Granos Enterrados en Axilas: ¿Es Hidradenitis? puedes visitar la categoría Cabello.
