01/07/2012
Cuando nuestro cuerpo sufre una lesión o infección, se activa una respuesta defensiva fundamental conocida como inflamación. Este proceso, aunque a menudo se asocia con molestias como el dolor y la hinchazón, es en realidad un mecanismo protector vital diseñado para eliminar la causa del daño y reparar los tejidos. Uno de los eventos más cruciales y complejos que ocurren durante la fase aguda de la inflamación es el aumento de la permeabilidad de los vasos sanguíneos, especialmente en la microcirculación. Este cambio permite que fluidos, proteínas y células inmunitarias lleguen rápidamente al sitio de la lesión, facilitando la defensa y el inicio de la curación. Sin embargo, ¿cómo y por qué se produce este fenómeno tan específico y controlado?
- La Inflamación Aguda: Una Respuesta Protectora Esencial
- Eventos Vasculares Clave en la Inflamación Aguda
- Aumento de la Permeabilidad Vascular: El Corazón del Edema Inflamatorio
- Mecanismos Detallados del Aumento de la Permeabilidad Vascular
- El Rol de los Mediadores Químicos en la Permeabilidad
- La Intrincada Danza de Leucocitos y Endotelio
- Interconexión entre Coagulación e Inflamación
- Preguntas Frecuentes (FAQ)
- Conclusión
La Inflamación Aguda: Una Respuesta Protectora Esencial
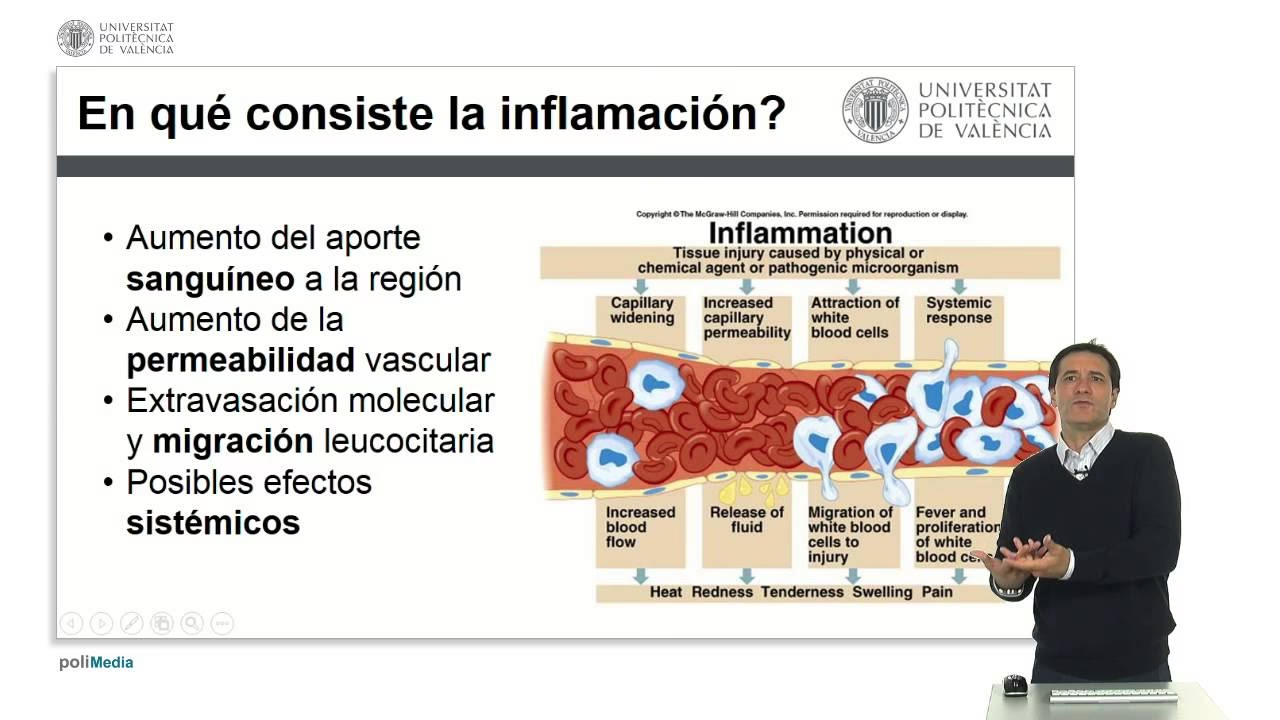
La inflamación es una reacción natural y protectora del organismo ante estímulos dañinos, como infecciones, lesiones físicas o exposición a sustancias irritantes. Su objetivo principal es localizar y eliminar el agente lesivo, así como iniciar el proceso de reparación del tejido. Tradicionalmente, se han descrito cinco signos cardinales que caracterizan la inflamación: rubor (enrojecimiento), calor (aumento de temperatura), dolor, tumor (hinchazón o edema) e impotencia funcional (pérdida de función). Estos signos son la manifestación visible de una intrincada cascada de eventos bioquímicos y celulares que ocurren a nivel microscópico.

La inflamación se clasifica en dos fases principales: aguda y crónica. La inflamación aguda es de corta duración y se caracteriza principalmente por la exudación de líquidos y proteínas plasmáticas, que conducen al edema, y la migración de leucocitos, predominantemente neutrófilos, hacia el sitio de la lesión. En contraste, la inflamación crónica es más prolongada y se asocia con la proliferación de vasos sanguíneos, fibrosis y destrucción tisular. Nuestro enfoque en este artículo estará en la fase aguda, especialmente en los cambios vasculares que son fundamentales para su desarrollo.
Eventos Vasculares Clave en la Inflamación Aguda
Inmediatamente después de una lesión, una serie de cambios dinámicos ocurren en el sistema vascular en el área afectada. Aunque se describen secuencialmente, es importante recordar que estos eventos a menudo se superponen y ocurren casi de manera simultánea:
- Vasoconstricción transitoria: Inicialmente, puede haber un breve período de estrechamiento de los vasos sanguíneos para limitar la pérdida de sangre.
- Vasodilatación: Poco después, se produce una dilatación de las arteriolas y capilares. Esto aumenta el flujo sanguíneo (hiperemia activa) hacia la zona, lo que se manifiesta como rubor (enrojecimiento) y calor. La histamina y el óxido nítrico son mediadores clave en este proceso.
- Aumento de la permeabilidad vascular: Este es el punto central de nuestro análisis. A medida que los vasos se dilatan, su permeabilidad aumenta, permitiendo que el líquido y las proteínas del plasma salgan del torrente sanguíneo y se acumulen en el tejido intersticial, formando el edema.
- Enlentecimiento del flujo sanguíneo (estasis): La salida de líquido y el aumento de la viscosidad de la sangre en los vasos pequeños provocan una disminución de la velocidad del flujo sanguíneo, lo que facilita la interacción entre los leucocitos y el endotelio vascular.
- Marginación y pavimentación leucocitaria: Los leucocitos, que normalmente fluyen por el centro de los vasos, se desplazan hacia las paredes del vaso (marginación) y se adhieren transitoriamente al endotelio (rodamiento), hasta que finalmente se fijan firmemente, cubriendo el endotelio (pavimentación).
- Extravasación leucocitaria: Los leucocitos atraviesan la pared del vaso y migran hacia el tejido intersticial, donde pueden combatir el agente lesivo.
Aumento de la Permeabilidad Vascular: El Corazón del Edema Inflamatorio
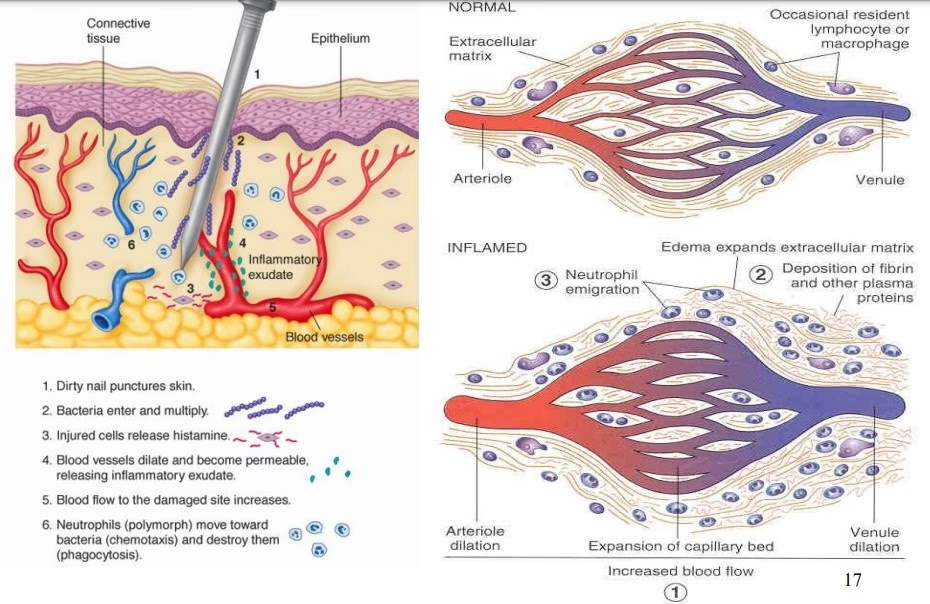
El incremento de la permeabilidad vascular es la característica más distintiva de la inflamación aguda. Esta alteración permite el paso masivo de plasma y proteínas al intersticio, lo que reduce la presión osmótica intravascular y aumenta la presión hidrostática, resultando en una acumulación significativa de líquido en los tejidos, es decir, la formación del tumor o edema. En condiciones normales, el endotelio vascular es una barrera semipermeable que restringe la salida de proteínas y grandes moléculas, permitiendo solo el intercambio limitado de líquidos y solutos pequeños a través de pinocitosis.
La complejidad de la regulación de la permeabilidad vascular radica en la interacción de múltiples factores patofisiológicos. La microvasculatura es excepcionalmente sensible al daño causado por fuerzas mecánicas, lesión por isquemia-reperfusión, sepsis y, por supuesto, la propia inflamación. Incluso la vasodilatación y el aumento del flujo sanguíneo por sí solos pueden contribuir a este incremento. Sin embargo, la clave reside en cómo la integridad del endotelio se ve comprometida.
Mecanismos Detallados del Aumento de la Permeabilidad Vascular
El aumento de la permeabilidad vascular se logra a través de varios mecanismos complejos, que a menudo se producen de forma simultánea o secuencial:
Formación de Aberturas Interendoteliales (Respuesta Inmediata)
Este es el mecanismo más común y rápido, activado por mediadores químicos como la histamina, la bradicinina, los leucotrienos (C4, D4, E4) y la sustancia P. Estos mediadores actúan principalmente sobre las vénulas, causando una contracción de las células endoteliales. Este proceso está mediado por mecanismos intracelulares que implican la fosforilación de proteínas contráctiles dentro de los endoteliocitos, lo que lleva a la formación de pequeñas brechas entre ellas. A través de estas aberturas, el plasma rico en proteínas y las células inmunitarias pueden escapar al espacio extravascular. Es una respuesta inmediata y transitoria, que dura de 15 a 30 minutos.
Reorganización del Citoesqueleto Endotelial (Respuesta Tardía)
Mediadores como la interleucina-1 (IL-1), el factor de necrosis tumoral (TNF) y el interferón gamma (IFN-γ), así como la hipoxia, pueden inducir cambios más prolongados en la permeabilidad. Estas citoquinas provocan una reorganización del citoesqueleto de las células endoteliales, lo que lleva a una retracción celular más sostenida. Este proceso puede tardar varias horas en manifestarse y durar más tiempo que la respuesta inmediata. Además de aumentar la permeabilidad, estas citocinas inducen la síntesis de moléculas de adhesión endotelial, quimiocinas, factores de crecimiento y enzimas asociadas a la remodelación de la matriz extracelular, lo que amplifica la respuesta inflamatoria.
Aumento de la Transcitosis
Este mecanismo implica el transporte de fluidos y proteínas directamente a través de las células endoteliales, en lugar de entre ellas. Se realiza mediante la formación de canales a partir de vacuolas y vesículas interconectadas, conocidas como el orgánulo vesiculovacuolar. El factor de crecimiento del endotelio vascular (VEGF) parece estimular el número y tamaño de estos canales, contribuyendo así al aumento de la permeabilidad.
Lesión Endotelial Directa
En casos de daño grave, como quemaduras severas, toxinas microbianas o lesiones por radicales libres, puede producirse una necrosis y desprendimiento directo de las células endoteliales. Esta pérdida de integridad de la pared vascular crea aberturas persistentes que permiten una fuga masiva de líquido. Esta es una respuesta inmediata pero prolongada, que solo cesa cuando se forma un trombo o se repara el daño.
Lesión Endotelial Mediada por Leucocitos
Los leucocitos que se adhieren al endotelio, especialmente los neutrófilos, pueden liberar sustancias tóxicas como especies reactivas de oxígeno y enzimas proteolíticas. Estas sustancias pueden dañar directamente las células endoteliales, incrementando aún más la permeabilidad vascular y perpetuando el ciclo de la inflamación.
El Rol de los Mediadores Químicos en la Permeabilidad
La orquestación de estos mecanismos se debe a una compleja red de mediadores químicos, producidos por diversas células o presentes en el plasma. Algunos de los más relevantes incluyen:
| Mediador Químico | Origen Principal | Acciones Clave en Permeabilidad |
|---|---|---|
| Histamina | Mastocitos, basófilos, plaquetas | Vasodilatación, formación de brechas interendoteliales (rápida y transitoria) |
| Bradicinina | Sistema de cininas (Factor Hageman) | Aumento potente de permeabilidad vascular, dolor |
| Leucotrienos (C4, D4, E4) | Mastocitos, leucocitos (metabolismo del ácido araquidónico) | Aumento de permeabilidad más potente y prolongado que la histamina |
| Sustancia P | Fibras nerviosas | Aumento de permeabilidad vascular, transmisión del dolor |
| Factor Activador de Plaquetas (PAF) | Mastocitos, basófilos, neutrófilos, monocitos, endoteliocitos, plaquetas | Aumento de permeabilidad, adhesión leucocitaria, degranulación |
| Interleucina-1 (IL-1) | Macrófagos activados | Reorganización citoesquelética (respuesta tardía), inducción de moléculas de adhesión |
| Factor de Necrosis Tumoral (TNF) | Macrófagos activados | Reorganización citoesquelética (respuesta tardía), inducción de moléculas de adhesión |
| Óxido Nítrico (NO) | Células endoteliales, macrófagos, neuronas | Vasodilatación, contribuye a la permeabilidad |
| VEGF (Factor de Crecimiento del Endotelio Vascular) | Diversas células | Estimula la transcitosis (formación de canales vesiculovacuolares) |
| Trombina | Sistema de coagulación | Incrementa permeabilidad, quimiotaxis, adhesión leucocitaria |
| Factor Xa | Sistema de coagulación | Aumento de permeabilidad, exudación leucocitaria |
La Intrincada Danza de Leucocitos y Endotelio
El aumento de la permeabilidad vascular no solo facilita la salida de líquido, sino que es fundamental para la migración de los leucocitos al sitio de la lesión. Esta extravasación leucocitaria es un proceso finamente regulado que consta de varias etapas:
- Rodamiento: Los leucocitos, impulsados por el enlentecimiento del flujo sanguíneo, establecen contactos transitorios con el endotelio a través de moléculas de adhesión de la familia de las selectinas (E-selectina, P-selectina).
- Adhesión firme: Las citoquinas inflamatorias (IL-1, TNF) activan el endotelio para expresar moléculas de adhesión más fuertes, como ICAM-1 y VCAM-1. Estas interactúan con las integrinas de los leucocitos (LFA-1, MAC-1, VLA-4), permitiendo una adhesión firme.
- Transmigración (Diapédesis): Una vez adheridos firmemente, los leucocitos emiten seudópodos y se introducen entre las células endoteliales, atravesando la membrana basal con la ayuda de enzimas como las colagenasas. Este proceso ocurre predominantemente en las vénulas.
- Quimiotaxis: Ya en el intersticio, los leucocitos se dirigen hacia el foco de la lesión siguiendo un gradiente de sustancias químicas denominadas quimiocinas (ej. IL-8) y otros factores quimiotácticos (ej. C5a, LTB4).
Estas interacciones moleculares y celulares son esenciales para que la respuesta inflamatoria sea efectiva, permitiendo que las células fagocíticas lleguen al lugar del problema para eliminar patógenos y restos celulares.
Interconexión entre Coagulación e Inflamación
Es importante destacar la estrecha relación entre la coagulación y la inflamación. La lesión endotelial que inicia la inflamación también activa la cascada de la coagulación. Componentes del sistema de coagulación, como la trombina y el factor Xa, no solo participan en la formación de coágulos, sino que también actúan como mediadores de la inflamación. Por ejemplo, la trombina puede inducir un aumento de la permeabilidad vascular, promover la quimiotaxis de leucocitos y estimular la proliferación de fibroblastos. Del mismo modo, el factor Xa también contribuye al incremento de la permeabilidad y a la exudación leucocitaria. Esta interconexión subraya que la inflamación y la coagulación no son procesos aislados, sino que forman parte de una respuesta integrada del organismo ante el daño.
Preguntas Frecuentes (FAQ)
- ¿Qué es la permeabilidad vascular?
- Es la capacidad de los vasos sanguíneos para permitir el paso de líquidos, solutos y células a través de sus paredes. En condiciones normales, esta permeabilidad es selectiva y controlada para mantener el equilibrio de fluidos y proteínas entre la sangre y los tejidos.
- ¿Cuáles son los principales signos de la inflamación aguda?
- Los cinco signos cardinales son rubor (enrojecimiento), calor (aumento de temperatura), dolor, tumor (hinchazón o edema) e impotencia funcional (pérdida de la función en la zona afectada).
- ¿Cómo contribuye la histamina al aumento de la permeabilidad?
- La histamina, liberada por mastocitos y basófilos, actúa sobre las células endoteliales de las vénulas, provocando su contracción y la formación de pequeñas aberturas o brechas entre ellas. Esto permite el escape rápido de plasma y proteínas.
- ¿Qué papel juegan las citocinas como IL-1 y TNF?
- Estas citocinas, producidas principalmente por macrófagos, inducen una reorganización más prolongada del citoesqueleto de las células endoteliales, lo que lleva a una retracción sostenida y un aumento de la permeabilidad. También activan la expresión de moléculas de adhesión que son cruciales para la migración de leucocitos.
- ¿Por qué el edema es un signo de inflamación?
- El edema o hinchazón (tumor) es el resultado directo del aumento de la permeabilidad vascular. Al permitir que el líquido y las proteínas plasmáticas escapen de los vasos sanguíneos y se acumulen en el espacio intersticial de los tejidos, se produce un aumento de volumen en la zona afectada.
- ¿Es el aumento de la permeabilidad vascular siempre algo negativo?
- No. Aunque en exceso puede ser perjudicial, el aumento controlado de la permeabilidad vascular es un componente esencial de la respuesta inflamatoria protectora. Permite la llegada de células inmunitarias y proteínas plasmáticas (como anticuerpos y componentes del complemento) al sitio de la lesión para combatir infecciones y eliminar escombros, iniciando el proceso de curación.
Conclusión
El aumento de la permeabilidad de los vasos sanguíneos durante la inflamación aguda es un fenómeno multifacético y finamente regulado, esencial para la defensa del organismo. Desde la rápida acción de la histamina que crea aberturas transitorias, hasta la reorganización citoesquelética inducida por citoquinas como la IL-1 y el TNF, cada mecanismo contribuye a la salida controlada de líquidos y células inmunitarias al sitio de la lesión. Esta compleja interacción de mediadores químicos, células endoteliales y leucocitos no solo explica la aparición de signos clínicos como el rubor, el calor y el edema, sino que también subraya la sofisticación de la respuesta innata de nuestro cuerpo para protegerse y repararse. Comprender estos procesos a nivel molecular es fundamental para desarrollar futuras estrategias farmacológicas que puedan modular la función de barrera del endotelio y mejorar el tratamiento de diversas enfermedades inflamatorias.
Si quieres conocer otros artículos parecidos a Permeabilidad Vascular: Clave en la Inflamación Aguda puedes visitar la categoría Cabello.