21/07/2016
El sistema circulatorio es una red intrincada y vital que garantiza la distribución de oxígeno y nutrientes a cada rincón de nuestro cuerpo, al mismo tiempo que elimina los productos de desecho. Los vasos sanguíneos, que incluyen arterias, venas y capilares, son los mensajeros de este sistema, transportando la sangre desde y hacia el corazón y las extremidades. Sin embargo, en ocasiones, estos delicados conductos pueden sufrir una ruptura, un evento que, aunque a menudo se manifiesta como un inofensivo moretón, puede en ciertos casos ser indicativo de afecciones subyacentes más serias. Comprender qué ocurre cuando un vaso sanguíneo se rompe, sus causas, síntomas y las opciones de tratamiento disponibles es fundamental para una detección temprana y una gestión adecuada, previniendo así complicaciones y mejorando la calidad de vida.
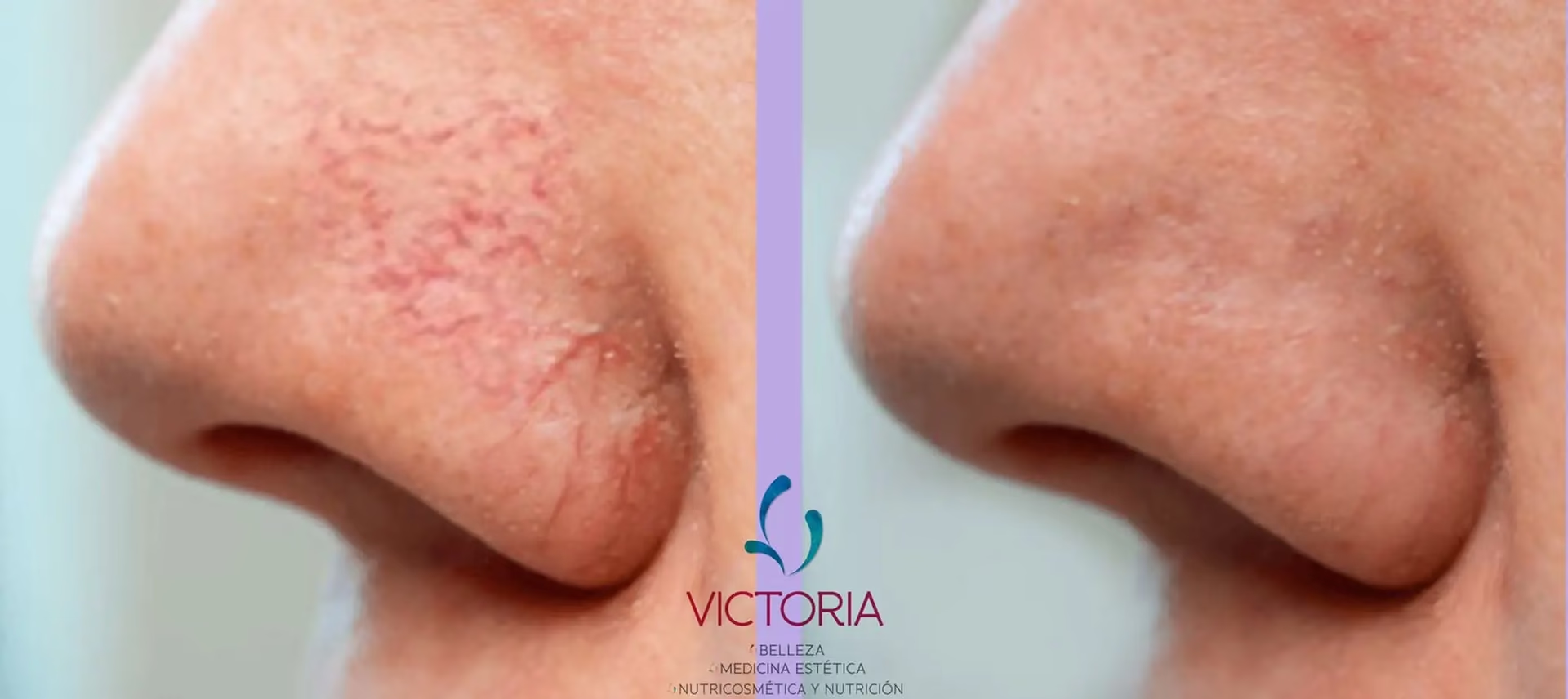
- ¿Qué es un Vaso Sanguíneo Roto?
- Causas Comunes de la Rotura de Vasos Sanguíneos
- Factores de Riesgo para la Rotura de Venas Varicosas
- Síntomas de Vasos Sanguíneos Rotos y Varices
- Diagnóstico de un Vaso Sanguíneo Roto
- Opciones de Tratamiento para la Rotura de Vasos Sanguíneos
- Prevención de la Rotura de Vasos Sanguíneos
- Preguntas Frecuentes (FAQs)
¿Qué es un Vaso Sanguíneo Roto?
Un vaso sanguíneo roto, ya sea una vena o un capilar, se produce cuando la pared de dicho conducto se fractura, permitiendo que la sangre se extravase y se acumule debajo de la piel. Este fenómeno se conoce médicamente como hemorragia interna y puede manifestarse de diversas maneras. La consecuencia más común y visible es la aparición de un hematoma o moretón, una decoloración de la piel que varía en tonalidad desde el rojo intenso hasta el azul o púrpura, y que con el tiempo adquiere tonos verdosos y amarillentos a medida que la sangre se reabsorbe. Sin embargo, las implicaciones de un vaso sanguíneo roto pueden ir más allá de un simple moretón. Dependiendo del tamaño y la ubicación del vaso afectado, así como de la cantidad de sangre extravasada, los síntomas pueden incluir hinchazón localizada, dolor, una sensación de calor o sensibilidad al tacto en la zona. Aunque muchas rupturas capilares son menores y se resuelven espontáneamente, algunas pueden señalar problemas de salud subyacentes, como trastornos de la coagulación o debilidad vascular crónica, lo que subraya la importancia de una evaluación médica si los síntomas son persistentes o severos.
Causas Comunes de la Rotura de Vasos Sanguíneos
La fragilidad o el daño a los vasos sanguíneos pueden ser el resultado de múltiples factores, desde incidentes cotidianos hasta condiciones médicas complejas. Entender estas causas es crucial para la prevención y el manejo de las rupturas vasculares.
Lesiones Físicas Directas
La causa más frecuente de la rotura de vasos sanguíneos, especialmente en las piernas, son las lesiones físicas directas. Las caídas accidentales, los golpes contundentes, los impactos durante la práctica deportiva o los traumatismos menores pueden ejercer una presión repentina sobre la pared del vaso, provocando su ruptura. Esta liberación de sangre en los tejidos circundantes se manifiesta como un moretón o hematoma. La extensión y la gravedad del hematoma dependen de la fuerza del impacto y del tamaño del vaso sanguíneo afectado. Aunque la mayoría de estas lesiones son superficiales y se resuelven sin intervención, un hematoma grande o particularmente doloroso podría indicar una ruptura más significativa que merece atención.
Sobreesfuerzo y Actividad Física Intensa
El esfuerzo excesivo, como el levantamiento de objetos pesados o la realización de ejercicio físico de alta intensidad, puede aumentar drásticamente la presión dentro de las venas de las piernas. Esta presión incrementada puede someter las paredes de los vasos a un estrés considerable, especialmente si ya son propensas a la debilidad, lo que puede culminar en una ruptura. De manera similar, mantener una misma posición durante periodos prolongados, ya sea de pie o sentado, puede generar una acumulación de presión en las venas de las piernas, dificultando el retorno venoso y aumentando el riesgo de que los vasos se dilaten y finalmente se rompan.
Condiciones Médicas Subyacentes
Diversas condiciones de salud pueden comprometer la integridad de los vasos sanguíneos y aumentar el riesgo de rupturas. Las varices, por ejemplo, son venas dilatadas y tortuosas cuyas válvulas están debilitadas o dañadas, impidiendo un flujo sanguíneo eficiente. Esta estasis venosa y la presión interna crónica las hacen particularmente vulnerables a la ruptura. La trombosis venosa profunda (TVP), que implica la formación de coágulos de sangre en venas profundas, puede aumentar la presión en las venas circundantes y, en casos raros, contribuir a su ruptura. Además, condiciones que afectan la capacidad de la sangre para coagularse, como trastornos de la coagulación (por ejemplo, hemofilia o trombocitopenia), pueden hacer que incluso una pequeña ruptura cause una hemorragia excesiva. La hipertensión arterial crónica, al ejercer una presión constante y elevada sobre las paredes de los vasos, puede debilitarlas con el tiempo, haciéndolas más susceptibles a romperse.
Medicamentos y Factores de Riesgo Adicionales
Ciertos medicamentos también pueden influir en el riesgo de rupturas vasculares. Los anticoagulantes o 'adelgazantes de la sangre', como la warfarina o los nuevos anticoagulantes orales, están diseñados para reducir la capacidad de la sangre para formar coágulos, lo que es beneficioso en muchas situaciones cardiovasculares, pero también significa que cualquier pequeña ruptura vascular puede resultar en un sangrado más prolongado y extenso. La edad es un factor de riesgo inherente, ya que con el envejecimiento, los vasos sanguíneos pierden elasticidad y se vuelven más frágiles y propensos a dañarse.
Factores de Riesgo para la Rotura de Venas Varicosas
Las venas varicosas son una preocupación común, y su ruptura puede generar una gran incomodidad y complicaciones. Ciertos factores aumentan la probabilidad de que estas venas debilitadas se rompan.
La Edad
El proceso natural de envejecimiento conlleva un desgaste general del cuerpo, y los vasos sanguíneos no son una excepción. Con el paso de los años, las válvulas dentro de las venas, que son cruciales para regular el flujo sanguíneo y evitar el reflujo, pueden debilitarse. Además, las paredes de las venas pierden su elasticidad y se vuelven más frágiles, lo que las hace inherentemente más susceptibles a dilatarse y, en última instancia, a romperse bajo presión.
Hábitos y Estilo de Vida
Ciertos hábitos de vida pueden ejercer una presión adicional sobre el sistema venoso. La obesidad, por ejemplo, aumenta significativamente la presión sobre las venas de las piernas, exacerbando la condición de las varices y su riesgo de ruptura. El tabaquismo, conocido por sus efectos perjudiciales sobre la circulación, puede debilitar las paredes de los vasos sanguíneos y contribuir a la formación y ruptura de varices. Asimismo, el consumo excesivo de alcohol puede conducir a enfermedades hepáticas, que a su vez pueden afectar la capacidad de coagulación de la sangre, incrementando el riesgo de hemorragias.
Permanencia Prolongada en una Posición
Las ocupaciones o estilos de vida que requieren largos periodos de pie o sentado pueden aumentar la presión en las venas de las piernas. La falta de movimiento regular dificulta que los músculos de la pantorrilla, que actúan como una bomba natural, impulsen la sangre de regreso al corazón. Esta estasis sanguínea y la presión prolongada pueden llevar a la dilatación de las venas y al riesgo de ruptura. La actividad física regular, por el contrario, favorece una circulación saludable.
Género y Predisposición Genética
Las mujeres son más propensas a desarrollar varices debido a las fluctuaciones hormonales que experimentan durante la pubertad, el embarazo y la menopausia. Estas hormonas pueden relajar las paredes de las venas, haciéndolas más flexibles y propensas a la dilatación. Además, existe un fuerte componente genético: si hay antecedentes familiares de varices, la probabilidad de desarrollarlas y, por ende, de sufrir una ruptura, aumenta considerablemente.
Síntomas de Vasos Sanguíneos Rotos y Varices
Reconocer los síntomas de los vasos sanguíneos rotos y las venas varicosas es fundamental para buscar atención médica oportuna y evitar complicaciones. Los signos pueden variar desde molestias leves hasta indicadores de problemas más graves.
Signos Visibles y Dolor
El síntoma más evidente de un vaso sanguíneo roto es la aparición de un hematoma o una mancha de coloración rojiza, azulada o morada bajo la piel. En el caso de las varices, estas se presentan como venas visiblemente agrandadas, abultadas y tortuosas, que a menudo se localizan en las piernas. Además de la alteración estética, es común experimentar dolor y malestar en la zona afectada. Este dolor puede manifestarse como una sensación de pesadez, ardor, calambres musculares o un dolor pulsátil, especialmente después de periodos prolongados de pie o sentado. La zona alrededor de la vena rota o varicosa puede sentirse caliente al tacto y presentar sensibilidad.

Cambios en la Piel y Úlceras
Con el tiempo, las varices no tratadas o las rupturas recurrentes pueden llevar a cambios en la piel circundante. Es posible observar una decoloración de la piel, que puede volverse más oscura, especialmente alrededor de los tobillos. La piel también puede volverse seca, escamosa o con picazón intensa. En los casos más severos, la presión crónica y la mala circulación pueden provocar el desarrollo de úlceras en las piernas, que son heridas abiertas que tardan mucho en cicatrizar y son susceptibles a infecciones. La presencia de sangrado, incluso si se detiene por sí solo, o un dolor persistente que interfiere con las actividades diarias, son señales claras para buscar la evaluación de un especialista en venas.
Diagnóstico de un Vaso Sanguíneo Roto
Un diagnóstico preciso es la clave para un tratamiento efectivo y para prevenir futuras complicaciones. Los profesionales de la salud emplean una serie de métodos para evaluar la condición de los vasos sanguíneos y determinar la causa de una ruptura.
Evaluación Clínica Inicial
El proceso diagnóstico comienza con una exhaustiva historia clínica, donde el médico preguntará sobre los síntomas experimentados, la duración, la intensidad y cualquier factor que los agrave o los alivie. También se indagará sobre antecedentes familiares de varices o trastornos de la coagulación, así como tratamientos venosos previos. Posteriormente, se realizará un examen físico detallado de la pierna afectada, buscando signos visibles como varices, hinchazón, cambios en el color o la textura de la piel, la presencia de úlceras o cualquier otra indicación de un vaso roto o dañado.
Métodos de Imagen Avanzados
Para obtener una visión más detallada del sistema venoso, se utilizan diversas técnicas de imagen:
- Ecografía Doppler: Este es un examen no invasivo que utiliza ondas sonoras para crear imágenes del flujo sanguíneo dentro de las venas. Permite evaluar la estructura y función de las venas de la pierna, detectando cualquier tipo de bloqueo o reflujo (flujo sanguíneo inverso), que son características comunes de las varices.
- Ecografía Dúplex a Color: Una forma avanzada de la ecografía Doppler, esta técnica combina la ecografía tradicional con la tecnología Doppler para producir imágenes a color que muestran la velocidad y dirección del flujo sanguíneo. Es particularmente útil para identificar la ubicación exacta y la extensión de una ruptura de vena varicosa.
- Flebografía (Venograma): En algunos casos, especialmente si se está considerando una intervención quirúrgica, puede ser necesaria una flebografía. Este procedimiento implica la inyección de un tinte especial en las venas y la toma de radiografías, que proporcionan imágenes detalladas de la red venosa.
- Venografía por Resonancia Magnética (VRM) o Venografía por Tomografía Computarizada (VTC): Estas son técnicas de imagen más avanzadas, reservadas para casos complejos o cuando hay sospecha de trombosis venosa profunda (TVP) u otras complicaciones graves. Ofrecen imágenes muy detalladas de los vasos sanguíneos.
Pruebas de Laboratorio
Además de las pruebas de imagen, se pueden realizar análisis de sangre para detectar trastornos de la coagulación o cualquier otra condición médica subyacente que pueda contribuir al desarrollo de varices y su ruptura.
Tabla Comparativa de Métodos de Diagnóstico Vascular
| Método de Diagnóstico | Principio | Aplicación Principal | Invasividad |
|---|---|---|---|
| Ecografía Doppler | Ondas sonoras para medir el flujo sanguíneo. | Evaluación general del flujo, detección de reflujo y bloqueos. | No invasivo |
| Ecografía Dúplex a Color | Combina ultrasonido y Doppler a color. | Localización precisa de la ruptura, dirección y velocidad del flujo. | No invasivo |
| Flebografía | Inyección de contraste y rayos X. | Imágenes detalladas de venas, útil para planificación quirúrgica. | Mínimamente invasivo (inyección) |
| Venografía RM/TC | Resonancia Magnética o Tomografía Computarizada. | Casos complejos, sospecha de TVP, anatomía detallada. | No invasivo (RM), mínimamente invasivo (TC con contraste) |
Opciones de Tratamiento para la Rotura de Vasos Sanguíneos
El tratamiento de un vaso sanguíneo roto o una vena varicosa que ha sangrado varía según la gravedad y el estado de salud general del paciente. La atención inmediata es crucial, seguida de tratamientos médicos profesionales.
Primeros Auxilios Inmediatos
Cuando una vena varicosa o un vaso sanguíneo se rompe y comienza a sangrar, es fundamental actuar rápidamente para controlar la hemorragia y reducir la hinchazón. Primero, eleve la pierna afectada por encima del nivel del corazón; esto ayuda a disminuir el flujo sanguíneo hacia la zona y reduce la presión. A continuación, aplique presión suave pero firme directamente sobre el área que sangra utilizando un paño limpio o una venda. Evite caminar o estar de pie, ya que el movimiento puede aumentar el sangrado. Si la hemorragia es abundante o no se detiene después de varios minutos de presión directa, busque atención médica de emergencia de inmediato.
Tratamientos Conservadores
Para casos menos severos o como medida preventiva, los tratamientos conservadores son a menudo la primera línea de acción. La terapia de compresión es fundamental, y consiste en el uso de medias de compresión graduada, que ejercen presión sobre las piernas para ayudar a reducir la hinchazón, aliviar el dolor y mejorar el flujo sanguíneo, previniendo también la formación de nuevas varices. Se pueden recetar medicamentos antiinflamatorios para reducir el dolor y la hinchazón. En algunos casos, se pueden recomendar medicamentos para mejorar la salud de las venas. Además, un especialista en venas puede sugerir cambios en el estilo de vida, como la práctica regular de ejercicio, el manejo del peso corporal y la elevación de las piernas durante el reposo para aliviar la presión.
Intervenciones Médicas y Quirúrgicas
Si las medidas conservadoras no son suficientes o si el daño vascular es severo, pueden ser necesarias intervenciones más directas. Existen varias opciones:
- Extirpación de venas (Stripping): Es un procedimiento quirúrgico tradicional donde la vena varicosa dañada se extirpa a través de pequeñas incisiones.
- Tratamiento con láser: Utiliza energía láser para cerrar las venas afectadas, haciendo que se encojan y desaparezcan gradualmente.
- Escleroterapia: Implica la inyección de una solución química en la vena varicosa, que irrita su revestimiento y la hace colapsar y cerrarse.
- Cirugía endoscópica de venas: En casos donde hay úlceras severas asociadas con las varices, se puede realizar este procedimiento mínimamente invasivo para ligar o eliminar las venas dañadas.
Fisioterapia y Rehabilitación
Después de un tratamiento, especialmente si es quirúrgico, la fisioterapia y la rehabilitación juegan un papel crucial en la recuperación. Esto incluye programas de ejercicio personalizados para fortalecer los músculos de la pierna y mejorar la circulación, terapia manual para reducir la hinchazón y mejorar la movilidad, y educación sobre el cuidado adecuado de las piernas para prevenir futuras complicaciones. El objetivo es facilitar la curación, restaurar la función y reducir el riesgo de recurrencias.
Prevención de la Rotura de Vasos Sanguíneos
La prevención es un pilar fundamental en el mantenimiento de la salud vascular y la reducción del riesgo de rotura de vasos sanguíneos. Adoptar hábitos de vida saludables y estar atento a los factores de riesgo puede marcar una gran diferencia. Es esencial mantener un peso saludable para reducir la presión sobre las venas de las piernas. La actividad física regular, como caminar, nadar o andar en bicicleta, mejora la circulación sanguínea y fortalece los músculos de la pantorrilla, que son vitales para el retorno venoso. Evitar periodos prolongados de pie o sentado es crucial; si su trabajo lo requiere, intente hacer pausas cortas para caminar o mover las piernas. Elevar las piernas por encima del nivel del corazón varias veces al día, especialmente después de periodos de actividad o al final del día, puede aliviar la presión en las venas. El uso de medias de compresión, especialmente si se tienen antecedentes de varices o se está en riesgo, puede proporcionar soporte y mejorar el flujo sanguíneo. Evitar la ropa ajustada alrededor de la cintura, las ingles o las piernas, ya que puede restringir la circulación. Asimismo, dejar de fumar y moderar el consumo de alcohol son pasos importantes, ya que ambos pueden afectar negativamente la salud vascular. Finalmente, si tiene antecedentes familiares de problemas venosos o experimenta síntomas recurrentes, consulte a un especialista para una evaluación y un plan de prevención personalizado. La prevención activa y la conciencia de los riesgos son sus mejores aliados para mantener sus vasos sanguíneos saludables.
Preguntas Frecuentes (FAQs)
¿Qué tan grave es un vaso sanguíneo roto en la pierna?
Un vaso sanguíneo roto en la pierna puede variar en gravedad. Si se trata de una vena o un capilar, generalmente es un incidente menor que causa un moretón o malestar leve. Sin embargo, si una arteria se rompe, puede ser potencialmente mortal debido a la rápida pérdida de sangre. Es crucial buscar atención médica inmediata si hay hinchazón significativa, sangrado abundante o dolor intenso.
¿Cómo se trata una vena rota en la pierna?
El tratamiento inicial suele incluir la elevación de la pierna, compresas frías y vendas de compresión para reducir la hinchazón y el sangrado. Los casos más graves pueden requerir tratamientos médicos como escleroterapia (inyección de una solución para cerrar la vena) o cirugía venosa. Es fundamental consultar a un médico para descartar condiciones subyacentes como la insuficiencia venosa crónica.
¿Qué sucede si una arteria se rompe en la pierna?
La ruptura de una arteria en la pierna es una condición crítica que requiere intervención médica de emergencia. Puede provocar una hemorragia interna severa, dolor intenso, daño tisular significativo e incluso la pérdida de la extremidad si no se trata a tiempo. Generalmente, se necesita cirugía o reparación vascular de inmediato.
¿Cuánto tiempo tarda en sanar un vaso sanguíneo roto en la pierna?
Las pequeñas rupturas de venas o capilares suelen sanar por sí solas en un período de 1 a 2 semanas, manifestándose como un moretón que se desvanece gradualmente. Sin embargo, las lesiones de vasos más grandes o profundos pueden tardar más en sanar y podrían requerir tratamiento médico, dependiendo de su gravedad y las complicaciones asociadas.
Si quieres conocer otros artículos parecidos a Vasos Sanguíneos Rotos: Causas, Síntomas y Tratamiento puedes visitar la categoría Cabello.
