04/06/2015
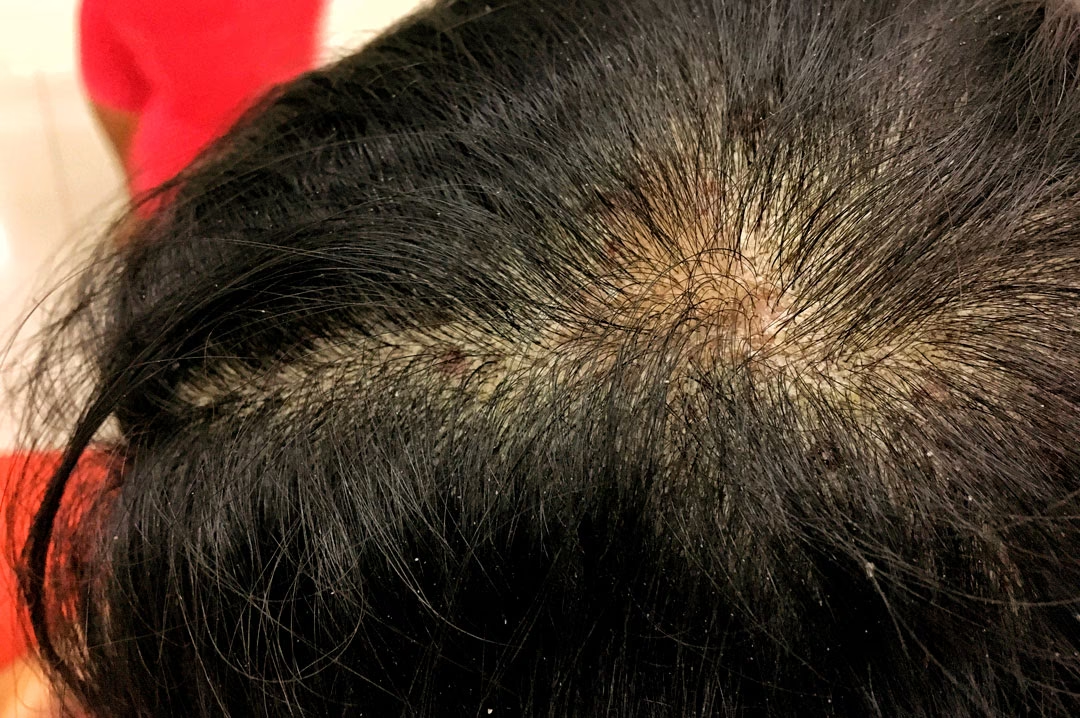
Cuando la piel de un bebé se presenta excesivamente seca, con la aparición de placas rojas que le causan un evidente malestar, es muy probable que estemos ante un caso de eccema. Esta condición, aunque común, puede generar preocupación en los padres. Sin embargo, no es necesario que la vida familiar se vea alterada drásticamente. A menudo, pequeñas adaptaciones en los hábitos diarios y en los cuidados específicos pueden marcar una gran diferencia en el bienestar del pequeño. Una vez que el diagnóstico es confirmado por un profesional médico, la aplicación de cuidados adecuados y constantes será el camino hacia el alivio y la mejora de la calidad de vida de su hijo.
El eccema, también conocido como dermatitis atópica, es una afección cutánea inflamatoria crónica que afecta a millones de niños en todo el mundo. Es particularmente frecuente en los primeros meses de vida, lo que lo convierte en una de las consultas dermatológicas más habituales en la pediatría. Comprender su naturaleza, sus causas y, sobre todo, cómo manejarlo, es fundamental para proporcionar a los pequeños el confort que necesitan.
¿Qué es el Eccema Atópico en Bebés?
El eccema atópico es la forma más prevalente de eccema y tiende a manifestarse durante los primeros meses de vida de un lactante. Esta afección está intrínsecamente ligada a una particularidad de la piel: su incapacidad para protegerse de manera eficaz del entorno. En lugar de funcionar como una barrera robusta, la piel atópica reacciona con una inflamación al contacto con diversas sustancias o irritantes externos. Es crucial destacar que, a pesar de su apariencia, el eccema atópico no es contagioso. No se transmite de persona a persona, lo que a menudo tranquiliza a los padres y a quienes rodean al bebé.
La terminología médica a veces puede ser confusa, pero es importante saber que el eccema atópico es sinónimo de dermatitis atópica. Ambos términos se refieren a la misma enfermedad cutánea, caracterizada por la inflamación, sequedad y picor de la piel. La atopia es una predisposición genética a desarrollar ciertas enfermedades alérgicas, como el asma, la rinitis alérgica y, por supuesto, el eccema atópico. En el caso de la piel, esta predisposición se traduce en una barrera cutánea debilitada que permite que los alérgenos y los irritantes penetren más fácilmente, desencadenando una respuesta inmunitaria que se manifiesta como inflamación.
Reconociendo el Eccema: Síntomas Clave
Identificar el eccema atópico en un bebé es el primer paso para poder ofrecerle el alivio necesario. Los síntomas pueden variar en intensidad y localización, pero hay un conjunto de señales recurrentes que permiten su reconocimiento:
- Piel seca o muy seca: Es una de las características más constantes. La piel del bebé puede sentirse áspera al tacto y mostrar signos de deshidratación.
- Placas rojas: Zonas de enrojecimiento que pueden aparecer en diversas partes del cuerpo. En los bebés, son comunes en las mejillas, el cuero cabelludo, la parte exterior de los brazos y piernas. A medida que crecen, pueden aparecer en los pliegues de codos y rodillas.
- Picores intensos: Este es quizás el síntoma más angustiante para el bebé y sus padres. El picor puede ser tan intenso que interfiere con el sueño y el estado de ánimo del pequeño, provocando irritabilidad y llanto.
- Supuración: En las fases más agudas de un brote, las placas rojas pueden desarrollar pequeñas vesículas que se rompen y supuran un líquido claro.
- Engrosamiento de la piel (liquenificación): Con el rascado crónico, la piel afectada puede volverse más gruesa y áspera, con un patrón de líneas más pronunciado.
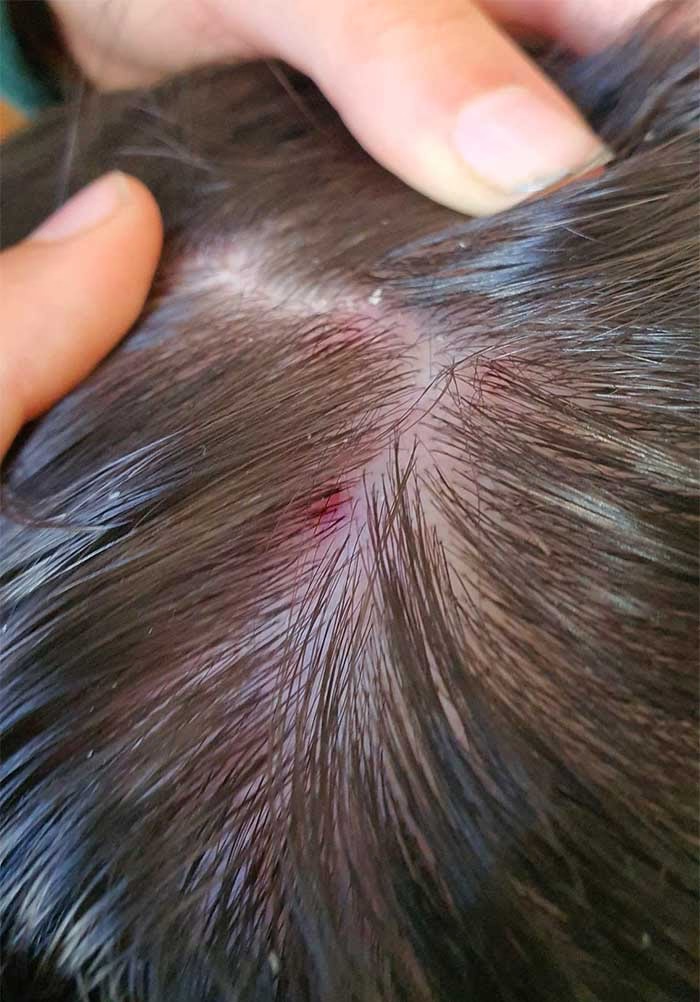
- Marcas de rascado: Debido al picor incesante, es común observar arañazos en las zonas afectadas, lo que aumenta el riesgo de infecciones secundarias.
Las placas rojas suelen cubrirse con diminutas vesículas que, al romperse, supuran y finalmente forman costras. Este ciclo de enrojecimiento, vesículas, supuración y costras es muy característico de los brotes de eccema atópico.
Diferenciando el Eccema de la Urticaria
En ocasiones, los padres pueden confundir el eccema con la urticaria, o viceversa, debido a la presencia de rojeces y picor. Sin embargo, existen diferencias clave que facilitan su distinción:
| Característica | Eccema Atópico | Urticaria |
|---|---|---|
| Apariencia de las lesiones | Placas rojas, secas, a veces con vesículas, supuración y costras. Piel engrosada con el tiempo. | Ronchas elevadas, edematosas, de color rosa o rojo, que pueden unirse. |
| Picor | Intenso y persistente, especialmente por la noche. | Intenso, pero a menudo más transitorio. |
| Supuración | Frecuente en las fases agudas. | No supura. |
| Duración de las lesiones | Persisten durante días o semanas, con períodos de remisión. | Cada roncha individual dura menos de 24 horas y cambia de lugar. |
| Cronicidad | Condición crónica, con brotes recurrentes. | Puede ser aguda (menos de 6 semanas) o crónica (más de 6 semanas), pero las lesiones individuales son efímeras. |
La urticaria se caracteriza por ronchas que aparecen y desaparecen rápidamente, cambiando de lugar en cuestión de horas, y que no supuran. El eccema, en cambio, presenta lesiones más persistentes y con las características ya descritas. Para el pequeño, el picor constante del eccema es realmente un fastidio, a menudo sinónimo de llantos, gruñidos y despertares nocturnos que afectan no solo al bebé, sino a toda la familia.
La Gran Pregunta: ¿Cuánto Dura el Eccema Atópico en Niños?
Una particularidad fundamental del eccema atópico es su patrón de brotes que se alternan con períodos de remisión, es decir, momentos en los que la piel mejora significativamente o incluso parece estar completamente sana. La duración de las crisis de eccema atópico puede variar considerablemente de un niño a otro. Algunos brotes pueden durar solo unos pocos días con el tratamiento adecuado, mientras que otros pueden prolongarse durante semanas si no se manejan correctamente.
Es de vital importancia tratar la piel durante los brotes con los medicamentos prescritos, como los dermocorticoides, para asegurar una curación rápida y eficaz. Esta intervención temprana no solo alivia el malestar del bebé, sino que también ayuda a romper el ciclo de picor-rascado-inflamación, previniendo complicaciones y el engrosamiento de la piel.
La buena noticia para la mayoría de los casos es que, con el tiempo, las crisis de eccema atópico tienden a espaciarse y a atenuarse. Muchos niños superan la condición a medida que crecen, y el eccema puede desaparecer por completo al cabo de unos años, generalmente antes de la adolescencia. Se estima que entre el 60% y el 80% de los niños con eccema atópico experimentan una remisión espontánea antes de los 5 años. Sin embargo, es cierto que en un porcentaje de casos, la dermatitis atópica puede persistir en la edad adulta, aunque a menudo con una menor severidad o con brotes más localizados.
La duración total de la enfermedad es impredecible individualmente, pero la tendencia general es a la mejora con la edad. El manejo adecuado durante la infancia es crucial para minimizar su impacto y favorecer una remisión temprana.
¿Dónde se Concentran las Placas?
La localización de las placas de eccema varía con la edad del bebé:
- En lactantes (0-6 meses): Las lesiones suelen aparecer en la cara (mejillas, frente, cuero cabelludo) y en las superficies extensoras de las extremidades (codos, rodillas). A menudo, el pañal está respetado.
- En bebés y niños pequeños (6 meses a 4-5 años): Las placas tienden a localizarse en los pliegues cutáneos, como los codos, las rodillas, el cuello y detrás de las orejas. También pueden afectar las muñecas y los tobillos.
- En niños mayores y adolescentes: La afectación de los pliegues sigue siendo común, pero también pueden aparecer lesiones en las manos y los pies, o en áreas más extensas del cuerpo.
¿Por Qué Mi Bebé Tiene Eccema Atópico?
Su bebé tiene lo que se denomina una “piel atópica”. Esto implica que la piel de su pequeño, que suele ser seca o muy seca por naturaleza, es incapaz de desempeñar correctamente su función de barrera protectora. La piel actúa como un escudo contra el exterior, pero en la piel atópica, este escudo está debilitado. Como resultado, moléculas externas que normalmente serían inofensivas, como alérgenos (polvo, polen, ácaros), irritantes (detergentes, jabones) o microorganismos, logran penetrar a través de la piel con mayor facilidad.
Cuando estas sustancias atraviesan la barrera cutánea comprometida, el sistema inmunitario de la piel reacciona de forma exagerada, desencadenando una respuesta inflamatoria. Esta inflamación es la que se manifiesta como el enrojecimiento, el picor y los demás síntomas característicos del eccema.
El eccema atópico es una enfermedad compleja, de origen multifactorial. Se sabe que existe una predisposición genética significativa. Es común que otros miembros de la familia, como padres o hermanos, también presenten antecedentes de atopia, ya sea eccema, asma o rinitis alérgica. Esto sugiere una herencia de ciertas características genéticas que hacen que la piel y el sistema inmunitario sean más propensos a reaccionar. Sin embargo, la genética por sí sola no es el único factor.
La enfermedad se desencadena por la combinación de esta predisposición genética con diversos factores ambientales. Estos pueden incluir la contaminación del aire, ciertos climas (tanto muy secos como muy húmedos), la exposición al sol (que puede mejorar o empeorar el eccema en diferentes individuos), el contacto con irritantes químicos, el uso de productos de higiene inadecuados, el estrés e incluso la dieta en algunos casos específicos. Es importante recalcar que, aunque la piel reacciona a elementos externos, el eccema atópico no es una alergia en el sentido estricto de una reacción inmunitaria inmediata y grave (como una alergia alimentaria aguda), aunque las alergias pueden coexistir y empeorar el eccema.
Es fundamental que los padres no se sientan culpables. No es culpa suya que su hijo tenga eccema. Esta condición afecta a un gran número de lactantes, y su prevalencia está incluso en aumento en los países industrializados, lo que sugiere un papel importante de los factores ambientales modernos. Sin embargo, los padres tienen un poder único y crucial: el de aliviar el sufrimiento de sus hijos. Con los conocimientos y las herramientas adecuadas, pueden marcar una diferencia significativa en el manejo de la enfermedad y en la calidad de vida de su pequeño.
Aliviando el Eccema Atópico: Estrategias y Cuidados
Aunque el eccema del bebé no se puede "curar" en el sentido de eliminarlo de forma permanente con un único tratamiento, sí se puede aliviar eficazmente y, lo que es igualmente importante, retrasar la aparición de la próxima crisis. El objetivo principal del manejo del eccema atópico es controlar la inflamación, restaurar la barrera cutánea y reducir el picor.
Tratamiento Temprano: La Clave
Cuanto antes se trate el eccema atópico del bebé, mejores serán los resultados a largo plazo. Un tratamiento precoz no solo ayuda a que la piel se recupere más rápidamente y a evitar que la enfermedad se instale de forma crónica, sino que estudios recientes también sugieren que puede reducir el riesgo de una evolución hacia otras alergias, lo que se conoce como la “marcha atópica”. Intervenir desde los primeros signos de sequedad o inflamación es una estrategia protectora.
Prevención: Antes de que Aparezca
La prevención juega un papel crucial. Incluso antes de que el eccema se manifieste con placas rojas, si usted nota que su bebé tiene la piel muy seca, está en una posición privilegiada para reducir el riesgo de que desarrolle eccema atópico. La aplicación diaria de un producto emoliente (hidratante específico para pieles secas y atópicas) es una medida preventiva altamente efectiva. Estos productos ayudan a restaurar la barrera cutánea, a retener la humedad y a proteger la piel de las agresiones externas, disminuyendo así la probabilidad de inflamación.
Tipos de Tratamientos: Extintores y Reparadores
En el caso del eccema atópico, el abordaje terapéutico suele combinar dos tipos principales de cuidados, que actúan de forma complementaria:
- Un tratamiento “extintor” para aliviar la crisis (fase aguda):
El pilar de este tratamiento son las cremas a base de corticoides tópicos (dermocorticoides). Estos medicamentos son antiinflamatorios potentes que actúan rápidamente para reducir el enrojecimiento, la hinchazón y el picor. Es fundamental utilizarlos bajo supervisión médica, siguiendo las indicaciones de frecuencia y duración para maximizar su eficacia y minimizar los efectos secundarios. A menudo, los padres temen a los corticoides, pero usados correctamente y en las dosis adecuadas, son muy seguros y efectivos para controlar los brotes. - Un cuidado que repara la piel para prevenir los brotes (fase de mantenimiento):
Este es el cuidado emoliente o hidratante. Los emolientes son productos diseñados para restaurar la función de barrera de la piel, hidratarla profundamente y mantenerla flexible. Su uso debe ser diario y constante, incluso en los períodos de remisión, para prevenir la sequedad cutánea y fortalecer la piel frente a futuros brotes. La aplicación regular de un buen emoliente es tan importante como el tratamiento durante las crisis.
Hábitos Diarios que Aportan Alivio
Además de los tratamientos médicos, existen numerosas costumbres y adaptaciones en la rutina diaria que pueden aportar un gran alivio al bebé y ayudar a controlar el eccema:
| Aspecto del Cuidado | Recomendación | Justificación |
|---|---|---|
| Baño | Evitar baños demasiado calientes y prolongados. Utilizar agua tibia (no más de 37°C) y limitar la duración a 5-10 minutos. | El agua caliente y los baños prolongados eliminan los lípidos protectores de la piel, aumentando la sequedad. |
| Higiene | Elegir un jabón sobregraso, sin perfume, o un limpiador syndet (sin jabón). | Los jabones tradicionales pueden ser muy agresivos y resecar la piel. Los productos sobregrasos o syndet limpian sin despojar la piel de sus aceites naturales. |
| Secado | Secar al bebé con toquecitos suaves con una toalla de algodón, sin frotar. | Frotar puede irritar la piel sensible y empeorar el picor. La suavidad es clave. |
| Hidratación | Aplicar el emoliente o hidratante inmediatamente después del baño, cuando la piel aún está ligeramente húmeda. | Esto ayuda a "sellar" la humedad en la piel, maximizando la eficacia del producto. |
| Temperatura ambiente | Moderar la temperatura de la habitación del bebé (idealmente entre 18-20°C). Evitar el exceso de calor y ambientes muy secos. | El calor y la sequedad ambiental pueden aumentar el picor y la deshidratación de la piel. |
| Ropa | Vestir al bebé con prendas de algodón suave, holgadas y transpirables. Evitar la lana y tejidos sintéticos que puedan irritar. | Ciertos tejidos pueden causar fricción e irritación, provocando picor. |
| Detergentes | Utilizar detergentes suaves, sin perfumes ni colorantes. Enjuagar la ropa dos veces para eliminar cualquier residuo. | Los residuos de detergente y los aditivos químicos pueden ser potentes irritantes para la piel atópica. |
| Uñas | Mantener las uñas del bebé cortas y limpias para minimizar el daño por rascado y prevenir infecciones. | El rascado puede empeorar las lesiones y abrir la puerta a bacterias. |
| Manejo del estrés | Ofrecer un ambiente tranquilo y relajado al bebé. El estrés puede empeorar los brotes. | Aunque el mecanismo no está del todo claro, el estrés se ha asociado con el empeoramiento de diversas condiciones cutáneas, incluido el eccema. |
La constancia en estos hábitos es fundamental. Son pequeñas acciones que, sumadas, contribuyen enormemente al confort del bebé y a la gestión a largo plazo de su eccema.
El Eccema de Contacto en los Bebés
Es importante no confundir el eccema atópico con el eccema de contacto. Aunque ambos son tipos de eccema, su origen es diferente. El eccema de contacto es una reacción alérgica o irritativa de la piel a una sustancia específica con la que ha entrado en contacto. Puede ser un ingrediente de un producto cosmético o de higiene (jabón, toallitas, crema), bisutería, ciertos tejidos, o incluso el metal de un botón o cremallera.
Aunque es menos frecuente en los bebés que en los adultos, el eccema de contacto también puede presentarse en la infancia. La clave para su diagnóstico es la localización de las lesiones, que suelen corresponderse con el área de contacto con el agente irritante o alérgeno. A diferencia del eccema atópico, que tiene una base genética y una disfunción de barrera generalizada, el eccema de contacto es una respuesta localizada y específica a un disparador externo.
La dificultad en el diagnóstico puede surgir cuando el eccema de contacto y el eccema atópico se combinan, lo que no es infrecuente. En estos casos, la piel ya comprometida por la atopia es más susceptible a desarrollar una reacción de contacto. El médico o dermatólogo podrá realizar pruebas, como las pruebas de parche, para identificar el alérgeno responsable si se sospecha un eccema de contacto.
Respuestas y Tratamientos Específicos para el Eccema de Contacto
El tratamiento principal para el eccema de contacto es identificar y eliminar la sustancia que lo provoca. Una vez que se retira el agente causante, la piel suele mejorar rápidamente. Además, se pueden usar cremas con corticoides tópicos para controlar la inflamación y el picor en la zona afectada, de forma similar al tratamiento de los brotes de eccema atópico.
Preguntas Frecuentes sobre el Eccema en Niños
A continuación, respondemos a algunas de las preguntas más comunes que los padres tienen sobre el eccema de sus hijos:
¿El eccema atópico es una alergia?
Aunque el eccema atópico está relacionado con una predisposición alérgica (la atopia), no es una alergia en sí misma en el sentido de una reacción inmediata a un alérgeno específico. Es una enfermedad inflamatoria crónica de la piel. Sin embargo, los alérgenos ambientales (como el polen, los ácaros del polvo, la caspa de animales) pueden actuar como desencadenantes o empeorar los brotes en niños predispuestos.
¿La dieta puede influir en el eccema de mi bebé?
En la mayoría de los casos de eccema atópico infantil, la dieta no es el factor principal. Sin embargo, en un pequeño porcentaje de bebés con eccema severo, especialmente si presentan otros síntomas como problemas digestivos o retraso en el crecimiento, una alergia alimentaria puede ser un desencadenante o un factor que empeora el eccema. Esto debe ser evaluado por un médico especialista, y nunca se deben eliminar alimentos de la dieta del bebé sin supervisión médica, ya que podría comprometer su nutrición.
¿Qué debo hacer si mi bebé se rasca mucho?
El rascado es uno de los mayores problemas, ya que empeora el ciclo de picor-rascado-inflamación y puede llevar a infecciones. Mantén las uñas de tu bebé cortas y limpias. Considera usar guantes de algodón suaves por la noche si el rascado nocturno es muy intenso. Aplica compresas frías sobre las zonas que pican para aliviar. Asegúrate de que la piel esté bien hidratada, ya que la sequedad aumenta el picor.
¿Es seguro usar corticoides tópicos en la piel de mi bebé?
Sí, los corticoides tópicos son seguros y muy efectivos cuando se usan bajo la prescripción y supervisión de un médico. El miedo a los corticoides es común, pero el uso adecuado (la dosis correcta para el área y la duración indicada) es crucial para controlar la inflamación y prevenir que el eccema se cronifique o se complique. Tu médico te indicará la potencia adecuada y cómo aplicarlos.
¿El eccema de mi hijo desaparecerá algún día?
En la mayoría de los casos, sí. Como se mencionó, entre el 60% y el 80% de los niños con eccema atópico experimentan una remisión espontánea antes de los 5 años. Sin embargo, algunos pueden seguir teniendo brotes en la adolescencia o la edad adulta, aunque a menudo con menor severidad. El objetivo es controlar la enfermedad para que su impacto en la calidad de vida sea mínimo.
¿El sol es bueno o malo para el eccema?
La exposición moderada al sol puede ser beneficiosa para algunos niños con eccema, ya que los rayos UV tienen un efecto antiinflamatorio. Sin embargo, el exceso de sol puede resecar la piel y empeorar el picor. Además, la piel atópica es más sensible y debe protegerse adecuadamente con protector solar y ropa. Consulta a tu médico sobre la exposición solar de tu bebé.
El eccema en los niños es un desafío para los padres, pero con información, paciencia y una rutina de cuidados adecuada, es una condición que se puede manejar eficazmente, permitiendo que los pequeños crezcan cómodos y felices.
Si quieres conocer otros artículos parecidos a Eccema en Niños: Duración, Síntomas y Alivio puedes visitar la categoría Cabello.