18/05/2016
La ventilación mecánica es una herramienta vital en el soporte de pacientes con insuficiencia respiratoria. Dentro de sus múltiples parámetros, la Presión Positiva al Final de la Espiración, conocida como PEEP por sus siglas en inglés (Positive End-Expiratory Pressure), juega un papel fundamental. Se define como la presión positiva que se mantiene en las vías aéreas al final de la espiración, evitando el colapso alveolar y mejorando el intercambio gaseoso. Aunque su objetivo principal es optimizar la oxigenación y la mecánica pulmonar, la PEEP no está exenta de efectos complejos y sistémicos que requieren una comprensión profunda para su aplicación segura y efectiva.
- ¿Qué es la PEEP y cómo funciona en la ventilación mecánica?
- Efectos Fisiológicos de la PEEP: Beneficios y Desafíos
- PEEP Intrínseca (Auto-PEEP): Un Fenómeno a Considerar
- La Búsqueda de la PEEP Óptima: Un Enfoque Personalizado
- Consideraciones Especiales en el Ajuste de PEEP
- Tablas Comparativas: Estrategias de PEEP
- Preguntas Frecuentes sobre la PEEP
- Conclusión
¿Qué es la PEEP y cómo funciona en la ventilación mecánica?
La PEEP es una estrategia de ventilación que mantiene una presión positiva continua en los pulmones durante todo el ciclo respiratorio. A diferencia de la respiración espontánea, donde la presión intrapleural es negativa, en la ventilación mecánica se aplica una presión positiva para impulsar el aire hacia los pulmones. Al final de la espiración, la PEEP asegura que los alvéolos no se desinflen completamente, lo que tiene varias consecuencias beneficiosas:
- Aumento de la capacidad funcional residual: Mantiene un mayor volumen de aire en los pulmones al final de la espiración, mejorando la disponibilidad de oxígeno para el intercambio gaseoso.
- Reducción del cortocircuito intrapulmonar: Al prevenir el colapso de los alvéolos, reduce la cantidad de sangre que pasa a través de áreas pulmonares no ventiladas, mejorando la relación ventilación/perfusión.
- Mejoría en la distensibilidad pulmonar: Mantiene los alvéolos abiertos y previene el ciclo de apertura y cierre (atelectrauma), lo que hace que el pulmón sea más elástico y requiera menos presión para insuflarse.
En esencia, la PEEP busca 'abrir el pulmón y mantenerlo abierto', un concepto clave en la ventilación protectora, especialmente en condiciones como el Síndrome de Distrés Respiratorio Agudo (SDRA).
Efectos Fisiológicos de la PEEP: Beneficios y Desafíos
La aplicación de PEEP, si bien es beneficiosa para la función pulmonar, tiene repercusiones en diversos sistemas del organismo. Es crucial entender estos efectos para individualizar su uso.
1. Efectos en el Sistema Respiratorio
El impacto más directo de la PEEP se observa en los pulmones. Al mantener una presión positiva constante, se busca reclutar alvéolos colapsados y mejorar la oxigenación. Un aumento de la PEEP eleva la presión media de la vía aérea, lo que, según la ley de Henry, puede incrementar la presión parcial de oxígeno (PaO₂) y, por ende, la relación PaO₂/FiO₂. Sin embargo, este aumento en la oxigenación no siempre se traduce en una mejora real de la función pulmonar o de la distensibilidad pulmonar.
En pacientes con SDRA, por ejemplo, la hipoxemia puede coexistir con una distensibilidad pulmonar mínimamente alterada, especialmente en las fases tempranas de enfermedades como la COVID-19, donde la disfunción endotelial pulmonar es predominante. En estos casos, aumentar la PEEP para 'perseguir' los requerimientos de FiO₂ puede llevar a una sobredistensión de las unidades alveolares funcionales, sin reclutar nuevas, lo que incrementa el riesgo de lesión pulmonar inducida por el ventilador (VILI).
La sobredistensión alveolar, un efecto adverso de una PEEP excesivamente alta, puede generar:
- Barotrauma/Volutrauma: Daño pulmonar por presiones o volúmenes excesivos.
- Formación de espacio muerto: Áreas del pulmón que son ventiladas pero no perfundidas, disminuyendo la eficiencia del intercambio gaseoso.
- Neumotórax: Acumulación de aire en el espacio pleural.
La presión de distensión (driving pressure), que es la diferencia entre la presión meseta y la PEEP, es un indicador clave de la tensión cíclica a la que se somete el parénquima pulmonar. Un aumento de PEEP que disminuya la presión de distensión sugiere una mejora en la distensibilidad y una menor tensión pulmonar, lo que es deseable.
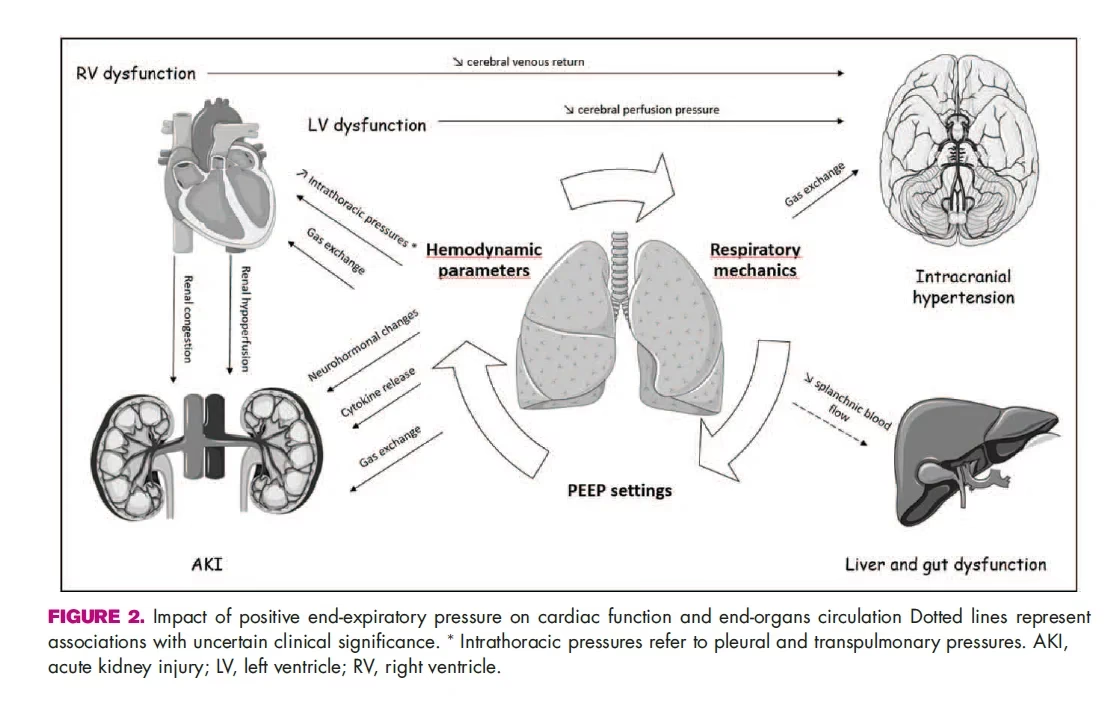
2. Efectos Hemodinámicos y en el Sistema Cardiovascular
La PEEP, al aumentar la presión positiva intratorácica de forma continua, puede tener un impacto significativo en el sistema cardiovascular. Los efectos principales incluyen:
- Disminución del retorno venoso: La presión intratorácica elevada dificulta el flujo de sangre desde las venas periféricas hacia el corazón, reduciendo la precarga de las cavidades derechas.
- Aumento de la postcarga ventricular derecha: El ventrículo derecho debe generar más presión para vencer la suma de la presión de la arteria pulmonar y la PEEP, lo que puede conducir a una falla ventricular derecha si la PEEP es demasiado alta o si el ventrículo ya está comprometido.
- Desplazamiento del tabique interventricular: El aumento de la presión en el lado derecho del corazón puede desplazar el tabique interventricular hacia la izquierda, comprometiendo el llenado del ventrículo izquierdo y, en consecuencia, disminuyendo el gasto cardíaco.
La reducción del gasto cardíaco y la hipotensión son consecuencias directas de estos efectos hemodinámicos, lo que puede llevar a un choque obstructivo impuesto por el ventilador y, en casos severos, a una falla multiorgánica.

3. Efectos en Otros Sistemas y Órganos
- Diafragma (Miotrauma): Niveles altos de PEEP pueden aplanar la curvatura diafragmática, reduciendo su eficiencia contráctil (Ley de Laplace). Esto puede contribuir a la disfunción diafragmática, prolongando la necesidad de ventilación mecánica.
- Presión Intraabdominal (PIA) y Perfusión de Órganos Abdominales: La ventilación mecánica, y particularmente la PEEP, puede aumentar la PIA. Una PIA elevada (hipertensión intraabdominal, HIA) compromete el flujo sanguíneo a órganos vitales como los riñones y el hígado, pudiendo causar insuficiencia renal o hepática. También restringe los movimientos de la caja torácica y el diafragma, afectando la distensibilidad pulmonar.
- Drenaje Linfático: El aumento de las presiones intersticiales y linfáticas por la PEEP puede dificultar el drenaje de líquidos del pulmón, lo que es contraproducente en condiciones como el SDRA, donde el edema pulmonar es una característica clave.
- Presión Intracraneal (PIC): En pacientes con patologías neurológicas, niveles altos de PEEP (cercanos a 15 cmH₂O o más) pueden aumentar la PIC al dificultar el retorno venoso cerebral. Esto puede reducir la presión de perfusión cerebral (PPC), esencial para mantener la autorregulación cerebral.
PEEP Intrínseca (Auto-PEEP): Un Fenómeno a Considerar
Además de la PEEP aplicada por el ventilador (terapéutica), existe la auto-PEEP o PEEP intrínseca. Esta ocurre cuando los alvéolos no pueden vaciarse completamente antes del inicio de la siguiente inspiración, debido a obstrucciones en las vías aéreas, limitación del flujo o un tiempo espiratorio insuficiente. Se identifica cuando el flujo espiratorio no regresa a cero antes de la siguiente respiración. Sus consecuencias son similares a las de una PEEP excesiva:
- Aumento del trabajo inspiratorio del paciente.
- Disminución del retorno venoso y del gasto cardíaco.
- Riesgo de barotrauma.
La auto-PEEP se puede reducir abordando su causa, por ejemplo, mediante el manejo de secreciones, broncodilatadores o ajustando los parámetros del ventilador para prolongar el tiempo espiratorio (disminuyendo la frecuencia respiratoria o aumentando el flujo inspiratorio).
La Búsqueda de la PEEP Óptima: Un Enfoque Personalizado
Durante décadas, la determinación de la PEEP óptima ha sido un tema de debate. La simple "persecución" de la FiO₂ para mejorar la oxigenación ha demostrado ser insuficiente y potencialmente dañina. La evidencia actual sugiere un enfoque personalizado basado en la fisiología del paciente.
En lugar de depender únicamente de la oxigenación, se recomienda la titulación de la PEEP basada en la distensibilidad pulmonar. Cuando un aumento de PEEP realmente beneficia al paciente, se reclutan unidades pulmonares funcionales y la distensibilidad aumenta. Si la distensibilidad permanece inalterada o disminuye, incluso si la relación PaO₂/FiO₂ mejora, el aumento de PEEP podría no ser beneficioso y, de hecho, ser perjudicial.
Herramientas para la Optimización de PEEP:
- Monitorización de la Distensibilidad Dinámica: Los ventiladores modernos pueden calcular la distensibilidad respiratoria en tiempo real, permitiendo a los clínicos observar el efecto de los cambios en la PEEP.
- Optimización de la Presión de Distensión (Driving Pressure): Se busca lograr la mayor distensibilidad posible con la PEEP más baja, manteniendo la presión de distensión en un nivel seguro.
- Fenotipos de SDRA: Se ha reconocido que diferentes subfenotipos de SDRA (por ejemplo, hiperinflamatorio vs. hipoinflamatorio) pueden responder de manera diferente a la PEEP.
- Monitorización de la Presión Esofágica: Aunque no ha demostrado un beneficio significativo en mortalidad, puede ser útil para guiar la PEEP en algunos casos, al estimar la presión transpulmonar.
El objetivo no es alcanzar un valor de PEEP específico, sino lograr la mayor distensibilidad pulmonar posible con la menor PEEP necesaria, protegiendo así el pulmón del daño y optimizando la función.
Consideraciones Especiales en el Ajuste de PEEP
La aplicación de PEEP debe adaptarse a las características y condiciones específicas de cada paciente.
1. PEEP en Síndromes Pleuropulmonares
Condiciones como derrames pleurales, atelectasias o neumotórax pueden alterar drásticamente la mecánica pulmonar. En presencia de un derrame pleural significativo, una PEEP adecuada puede prevenir el colapso masivo. Sin embargo, si se resuelve el derrame, la PEEP podría necesitar ser disminuida. En casos de atelectasias persistentes o neumotórax, una PEEP alta podría aumentar el espacio muerto o exacerbar el neumotórax, requiriendo un ajuste cuidadoso y, a menudo, la resolución de la complicación subyacente.
2. PEEP en el Quirófano
Durante la cirugía, la ventilación mecánica también es crucial. La PEEP en el quirófano busca prevenir las complicaciones pulmonares postoperatorias (CPP) y el daño inducido por el ventilador. Las recomendaciones varían, pero generalmente se sugiere iniciar con una PEEP moderada (ej., 5 cmH₂O) y ajustarla según la necesidad del paciente y el tipo de cirugía. Las maniobras de reclutamiento (MR) deben considerarse solo en casos de hipoxemia refractaria, valorando siempre el balance riesgo-beneficio, ya que pueden tener efectos hemodinámicos adversos.
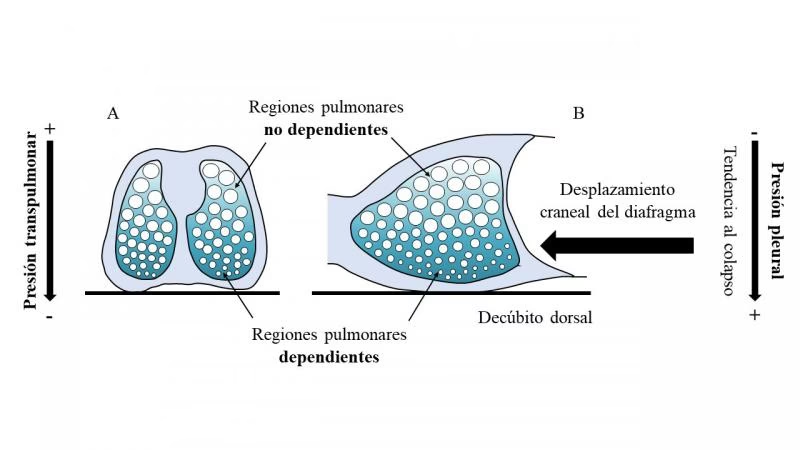
3. PEEP en Pacientes Obesos
La obesidad impone desafíos únicos a la ventilación mecánica debido a la masa en la pared torácica y abdominal, que reduce la distensibilidad pulmonar y la capacidad funcional residual, aumentando la probabilidad de atelectasias. En pacientes obesos, la presión meseta y la presión de distensión deben ajustarse considerando la presión intraabdominal. Aunque una PEEP moderada a alta podría ser necesaria para prevenir el colapso alveolar, es fundamental monitorear la presión de distensión y evitar la inestabilidad hemodinámica. La meta de presión de distensión en pacientes obesos con SDRA puede ser ligeramente mayor (ej., < 17 cmH₂O) en comparación con pacientes no obesos, ya que parte de la presión se destina a distender la caja torácica y el abdomen.
Tablas Comparativas: Estrategias de PEEP
Tabla 1: Comparación de Estrategias de PEEP
| Estrategia de PEEP | Base de Ajuste | Ventajas | Desventajas / Riesgos |
|---|---|---|---|
| Oxigenación (PaO₂/FiO₂) | Aumentar PEEP para mejorar PaO₂/FiO₂ | Simple, reproducible, fácil de monitorizar | Puede llevar a sobredistensión sin reclutamiento, riesgo de VILI y efectos hemodinámicos. No siempre refleja mejora real de compliance. |
| Distensibilidad Pulmonar | Ajustar PEEP para maximizar la distensibilidad | Personalizada, refleja reclutamiento real, minimiza VILI al evitar sobredistensión. | Requiere monitoreo de la compliance, puede ser más complejo. |
| Presión de Distensión (Driving Pressure) | Ajustar PEEP para minimizar la presión de distensión (Pmeseta - PEEP) | Fuerte correlación con mortalidad en SDRA, indicador de tensión pulmonar. | Requiere medir presión meseta, no siempre optimiza reclutamiento al máximo. |
| Presión Esofágica | Ajustar PEEP para mantener presión transpulmonar positiva | Considera la presión de la pared torácica, más fisiológico. | Requiere catéter esofágico, no ha demostrado beneficio en mortalidad en todos los estudios. |
Tabla 2: Recomendaciones de PEEP en Situaciones Específicas
| Condición del Paciente | Recomendación General de PEEP | Consideraciones Clave |
|---|---|---|
| SDRA Moderado a Severo | 10-15 cmH₂O (puede ser mayor) | Titulación basada en distensibilidad y driving pressure. Monitorear hemodinamia. |
| SDRA Leve a Moderado | 5-10 cmH₂O | Buscar la PEEP óptima que mejore la oxigenación sin comprometer la hemodinamia. |
| COVID-19 (fase temprana) | Cautela con PEEP alta | Hipoxemia puede coexistir con buena compliance. Evitar sobredistensión. |
| Obesidad (SDRA) | Moderada a alta (ej., hasta 17 cmH₂O en driving pressure ajustada) | Presión meseta ajustada por PIA. Mayor PEEP para contrarrestar el peso de la pared torácica. |
| Cirugía General | 5-8 cmH₂O (PEEP moderada) | Prevenir atelectasias postoperatorias. Maniobras de reclutamiento solo si hay hipoxemia refractaria. |
| Hipertensión Intracraneal | PEEP baja (<12 cmH₂O) | Monitorizar PIC y PPC. Evitar PEEP alta que pueda elevar la PIC. |
Preguntas Frecuentes sobre la PEEP
¿La PEEP siempre aumenta la presión parcial de oxígeno?
Sí, un aumento de PEEP generalmente eleva la presión media de la vía aérea, lo que tiende a aumentar la PaO₂ y la relación PaO₂/FiO₂. Sin embargo, esto no siempre significa que se estén reclutando más unidades pulmonares funcionales o que la distensibilidad pulmonar esté mejorando. El aumento de PaO₂ puede ser un efecto directo de la mayor presión intratorácica, incluso sin una mejora en el intercambio gaseoso efectivo.
¿Cuál es la PEEP "normal" o "fisiológica"?
No existe una PEEP "fisiológica" en el contexto de la ventilación mecánica, ya que la respiración espontánea se basa en presiones negativas. Sin embargo, se programa una "PEEP estándar" (comúnmente entre 5 a 8 cmH₂O) en la mayoría de los casos de ventilación mecánica para replicar el efecto de la capacidad residual funcional y el surfactante que previenen el colapso alveolar en la respiración normal, buscando beneficios pulmonares sin efectos cardiovasculares adversos significativos.
¿Qué pasa si aumento demasiado la PEEP?
Aumentar demasiado la PEEP puede tener efectos perjudiciales. En el pulmón, puede causar sobredistensión de los alvéolos ya abiertos, llevando a lesión pulmonar (barotrauma/volutrauma), aumento del espacio muerto y riesgo de neumotórax. A nivel sistémico, puede disminuir el retorno venoso y el gasto cardíaco, llevando a hipotensión. También puede afectar el diafragma, aumentar la presión intraabdominal y, en pacientes susceptibles, elevar la presión intracraneal.
¿Cómo se determina la PEEP óptima para un paciente?
La PEEP óptima no es un valor fijo, sino un ajuste individualizado. Se busca el nivel de PEEP que logre la mejor distensibilidad respiratoria, la menor presión de distensión (driving pressure) posible, y una oxigenación adecuada, minimizando los efectos adversos hemodinámicos y el riesgo de lesión pulmonar. Esto a menudo implica una titulación cuidadosa y el monitoreo continuo de múltiples parámetros fisiológicos del paciente, más allá de solo la oxigenación.
Conclusión
La PEEP es una intervención poderosa en la ventilación mecánica, capaz de mejorar significativamente la oxigenación y la mecánica pulmonar. Sin embargo, su aplicación no es un enfoque de "talla única". Requiere una comprensión profunda de sus complejos efectos fisiológicos, tanto beneficiosos como potencialmente dañinos. La tendencia actual en medicina crítica aboga por un enfoque personalizado, donde la PEEP se titula cuidadosamente basándose en la fisiología pulmonar del paciente, como la distensibilidad y la presión de distensión, en lugar de solo la oxigenación. Al adoptar esta estrategia basada en la evidencia y el monitoreo continuo, los clínicos pueden optimizar los ajustes del ventilador, proteger los pulmones y mejorar los resultados para todos los pacientes bajo ventilación mecánica.
Si quieres conocer otros artículos parecidos a PEEP: Explorando sus Efectos en la Ventilación puedes visitar la categoría Cabello.
