12/09/2019
El cuerpo humano es una máquina fascinante, y los riñones son, sin duda, dos de sus ingenieros más cruciales. Estos órganos en forma de frijol no solo filtran la sangre de desechos metabólicos, sino que también regulan el volumen de fluidos corporales, mantienen la presión arterial adecuada, controlan el equilibrio de electrolitos esenciales y participan en la producción de glóbulos rojos. Para llevar a cabo estas tareas vitales con una precisión asombrosa, los riñones dependen de una compleja y eficiente red de vasos sanguíneos, entre los que destaca la fundamental red capilar peritubular y la medición precisa del flujo sanguíneo que los irriga, conocida como Flujo Plasmático Renal (FSR). Comprender la función de estas estructuras y mediciones es fundamental para apreciar la increíble capacidad de nuestros riñones para mantener la homeostasis, es decir, el equilibrio interno dinámico del cuerpo que nos permite funcionar correctamente día a día.

- La Red Capilar Peritubular: El Reciclador Maestro del Riñón
- Flujo Plasmático Renal (FSR): Una Medida Clave de la Actividad Renal
- Tabla Comparativa: Capilares Glomerulares vs. Peritubulares
- Preguntas Frecuentes (FAQ) sobre la Fisiología Renal
- ¿Qué sucede si la red capilar peritubular no funciona correctamente?
- ¿Por qué se utiliza el PAH para medir el Flujo Plasmático Renal (FSR) y no otra sustancia?
- ¿Cuál es la diferencia entre Flujo Plasmático Renal (FSR) y Flujo Sanguíneo Renal (FSR o RBF)?
- ¿Cómo ayuda la autorregulación a proteger los riñones?
- ¿Cuál es la importancia de las vasa recta en la médula renal?
La Red Capilar Peritubular: El Reciclador Maestro del Riñón
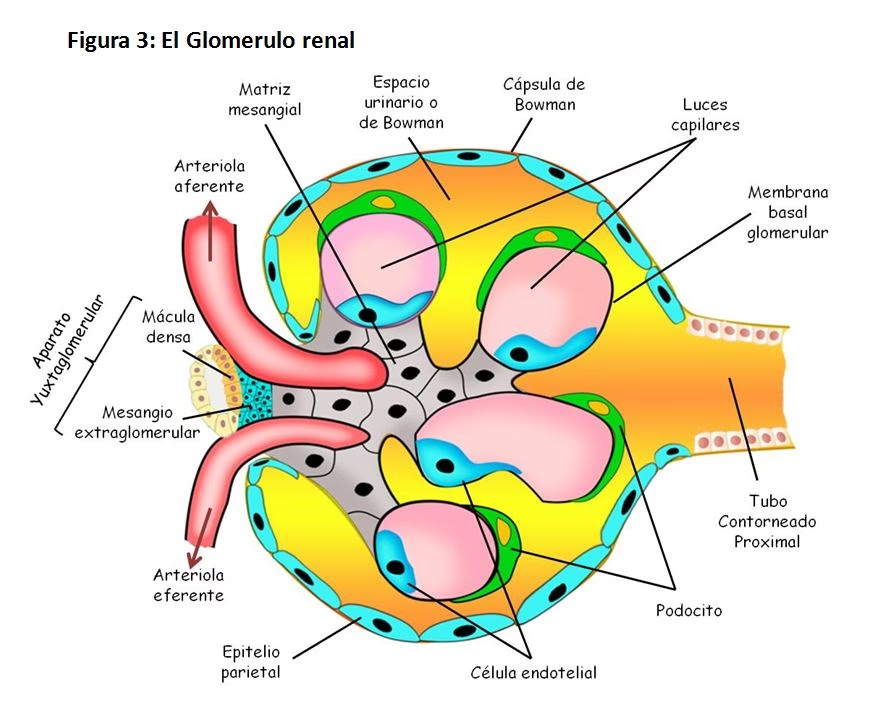
Después de que la sangre es filtrada en los glomérulos, la compleja maquinaria renal no ha terminado su trabajo; de hecho, solo ha comenzado. El ultrafiltrado, que es el líquido resultante de esta primera filtración en la cápsula de Bowman, contiene no solo desechos que deben ser eliminados, sino también cantidades significativas de sustancias esenciales como agua, sodio, glucosa, aminoácidos y otras moléculas vitales que el cuerpo necesita recuperar desesperadamente. Aquí es donde entra en juego la red capilar peritubular, un componente crítico de la microcirculación renal.
Esta intrincada red de capilares se encuentra directamente "aguas abajo" de los capilares glomerulares y tiene una consecuencia funcional de inmensa importancia: proporciona el conducto necesario para que los solutos y el agua, que fueron filtrados pero que aún son útiles, regresen a la circulación sistémica. Este proceso ocurre una vez que el epitelio tubular ha modificado y seleccionado cuidadosamente el ultrafiltrado a lo largo de los túbulos renales. Sin la eficiente operación de esta red peritubular, perderíamos cantidades masivas e insostenibles de agua, electrolitos, glucosa y otros nutrientes vitales en la orina, lo que rápidamente llevaría a una deshidratación severa y un desequilibrio metabólico fatal.
Es importante destacar que los capilares corticales y medulares, que forman parte integral de esta red peritubular, son estructural y funcionalmente distintos. Estas diferencias están finamente adaptadas a las necesidades específicas de las diferentes regiones del riñón, permitiendo una máxima eficiencia en la reabsorción y la concentración de la orina.
Capilares Peritubulares Corticales: Un Entramado Vital para la Reabsorción Proximal
La variación en la microcirculación post-glomerular es considerable y depende directamente de la ubicación del glomérulo dentro de la corteza renal. En la nefrona cortical más externa, la arteriola eferente, que drena la sangre del glomérulo, da origen a una densa red capilar que envuelve estrechamente el túbulo contorneado proximal y, en menor medida, el túbulo contorneado distal y el conducto colector cortical. Esta proximidad anatómica no es una coincidencia; es absolutamente fundamental para el proceso de reabsorción que ocurre en estos segmentos tubulares.
Aunque existe una asociación inicial entre la porción del capilar peritubular y el túbulo proximal temprano de la misma nefrona, es crucial entender que el capilar peritubular de un túbulo proximal específico no necesariamente proviene exclusivamente de la arteriola eferente de su propio glomérulo parental. De hecho, la sangre de varios glomérulos puede converger para irrigar y bañar varios túbulos proximales. Esta interconexión y superposición de la microcirculación asegura una distribución eficiente del flujo sanguíneo y una capacidad de recuperación óptima de las sustancias vitales, maximizando la eficiencia de la reabsorción a nivel cortical.
La relación íntima entre la arteriola eferente, el capilar peritubular y el túbulo proximal es de capital importancia en términos de la reabsorción proximal de sodio (Na+) y agua. Aproximadamente el 65-70% del agua y el sodio filtrados en el glomérulo se reabsorben en el túbulo proximal. Gran parte de esta reabsorción ocurre gracias a la fuerza impulsora generada por los gradientes de presión hidrostática y oncótica (presión osmótica debida a proteínas) entre la luz tubular y el interior del capilar peritubular. La permeabilidad hidráulica del capilar peritubular es similar a la de un capilar regular en el resto del cuerpo, a diferencia de la conductividad extremadamente alta que se encuentra en el capilar glomerular. Esta permeabilidad más moderada permite un intercambio más controlado y selectivo, lo que es esencial para la recuperación precisa de solutos y agua.
Vasa Recta Medulares: Pilares de la Concentración Urinaria
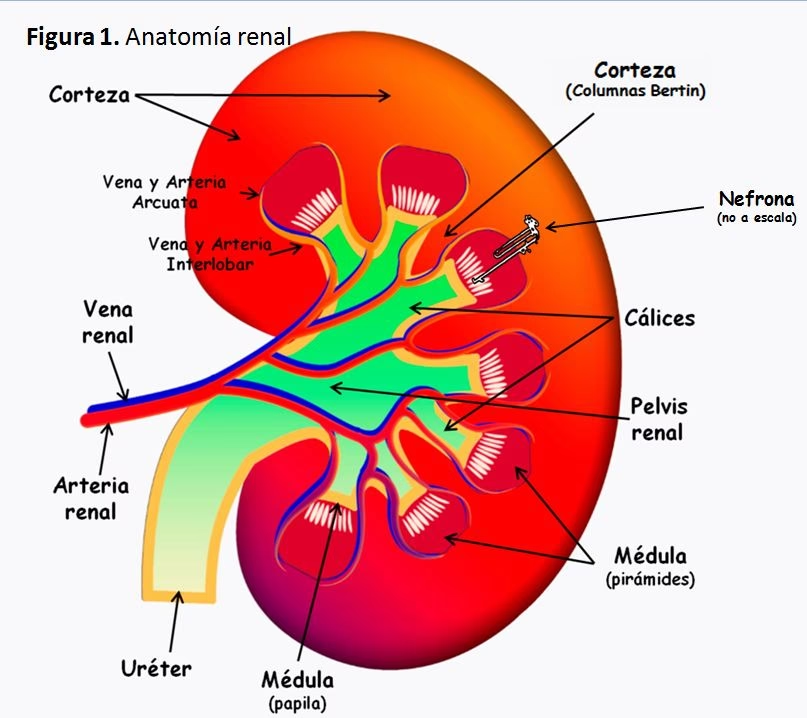
Una porción significativa de la sangre post-glomerular, estimándose entre el 7% y el 15%, está destinada a los capilares medulares. Las arteriolas eferentes que provienen de los glomérulos yuxtamedulares (aquellos ubicados cerca de la médula) son las encargadas exclusivas de irrigar toda la médula renal, una región crucial para la concentración de la orina.
En la médula externa, la arteriola eferente se ramifica en una intrincada red que consiste en la coalescencia de las vasa recta y el plexo capilar interbundle. A medida que se profundiza en la médula interna, los capilares medulares se transforman en estructuras largas, en su mayoría sin ramificaciones, conocidas como vasa recta. Estas vasa recta discurren en forma de horquilla (asa) hacia la punta medular y ascienden desde ella, formando haces paralelos a las asas de Henle y los conductos colectores. Aunque son predominantemente rectas, existen ramificaciones simples entre las vasa recta, creando una red interconectada que asegura una perfusión adecuada de la médula.
La relación anatómica y funcional entre las vasa recta, el asa de Henle y el conducto colector es absolutamente crítica para la absorción final de agua y, por ende, para la capacidad del riñón de producir orina concentrada. Además, son fundamentales para el reciclaje de urea, amonio y potasio dentro de la médula. Las vasa recta actúan como un sistema de intercambio a contracorriente pasivo, lo que significa que el flujo sanguíneo en estas estructuras corre en dirección opuesta al flujo del filtrado en el asa de Henle. Este diseño particular es esencial para mantener y preservar el gradiente de concentración osmótica que se establece en la médula renal. Este gradiente permite al riñón producir orina hiperosmótica (concentrada) o hipoosmótica (diluida) según las necesidades de hidratación del cuerpo. Sin las vasa recta, el gradiente medular se disiparía rápidamente, y la capacidad del riñón para conservar agua de manera efectiva se vería gravemente comprometida, llevando a una poliuria masiva y deshidratación.
Flujo Plasmático Renal (FSR): Una Medida Clave de la Actividad Renal
El Flujo Plasmático Renal, a menudo abreviado como FSR (o RPF por sus siglas en inglés, Renal Plasma Flow), es una medida fundamental en fisiología renal y en la evaluación clínica de la función renal. Se define como el volumen de plasma que llega a los riñones por unidad de tiempo. Esta métrica es crucial para evaluar la perfusión renal, indicando qué tan bien está siendo suministrada de sangre la "maquinaria" de filtración y reabsorción del riñón. Un FSR adecuado es indispensable para que los riñones realicen sus funciones depuradoras y reguladoras de manera eficiente.
El Principio de Fick: La Base Teórica del FSR
El FSR se puede calcular utilizando el Principio de Fick, que es esencialmente una aplicación de la ley de conservación de masa. Este principio establece que la cantidad de una sustancia que entra en un órgano por unidad de tiempo debe ser igual a la cantidad que sale por unidad de tiempo, asumiendo que la sustancia no se produce ni se consume dentro del órgano. En el contexto renal, el principio de Fick equilibra las entradas (la arteria renal) y las salidas (la vena renal y el uréter) del riñón.
En términos sencillos, un soluto no metabolizable que entra en el riñón a través de la arteria renal tiene dos puntos de salida: la vena renal (si no es completamente depurado) y el uréter (si se excreta en la orina). La masa de la sustancia que entra por la arteria por unidad de tiempo debe ser igual a la masa que sale por la vena y el uréter por unidad de tiempo. Esto se expresa con la fórmula:
RPF = (UxV) / (Pa - Pv)
Donde:
- RPF es el Flujo Plasmático Renal.
- Ux es la concentración de la sustancia en la orina.
- V es la tasa de flujo de orina.
- Pa es la concentración plasmática arterial de la sustancia.
- Pv es su concentración plasmática venosa.
El producto del flujo y la concentración da la masa de la sustancia por unidad de tiempo. Aunque la diferencia entre el flujo sanguíneo arterial y venoso a nivel renal es insignificante para la mayoría de los cálculos, la medición de Pv (concentración de la sustancia en el plasma de la vena renal) en pacientes es, en la práctica, difícil de obtener de manera rutinaria debido a la necesidad de cateterización venosa renal invasiva.
Medición del FSR: La Importancia del PAH en la Práctica Clínica
Debido a la dificultad de obtener la concentración plasmática venosa (Pv) de forma no invasiva, en la práctica clínica se utiliza la depuración de PAH (para-aminohipurato) para calcular el flujo plasmático renal efectivo (eRPF). El PAH es una sustancia ideal para esta medición por varias razones clave que lo hacen un marcador casi perfecto de la depuración plasmática renal:
- Se filtra libremente en el glomérulo, lo que significa que pasa fácilmente del plasma al ultrafiltrado en la cápsula de Bowman.
- No se reabsorbe de manera significativa en los túbulos renales, lo que asegura que una vez en el túbulo, permanece allí.
- Se secreta activamente en el nefrón. Es decir, el PAH que no se filtra inicialmente en el glomérulo y permanece en la sangre de las vasa recta o capilares peritubulares es captado eficientemente y secretado por las células epiteliales del túbulo contorneado proximal directamente hacia la luz tubular.
De esta manera, a dosis bajas, el PAH es casi completamente depurado de la sangre durante un solo paso a través del riñón. Esto significa que la concentración plasmática de PAH en la sangre venosa renal es muy cercana a cero. Por esta razón, el PAH es considerado un marcador de depuración renal casi perfecta.
Al establecer Pv en cero en la ecuación del FSR, obtenemos la fórmula simplificada para el eRPF:
eRPF = (UxV) / Pa
O, específicamente para PAH, se representa comúnmente como:
eRPF = (UPAHV) / PPAH
Aunque la concentración venosa de PAH no es exactamente cero (en realidad, suele ser aproximadamente el 10% de la concentración plasmática arterial de PAH, lo que indica que una pequeña fracción no se depura en un solo paso), el eRPF generalmente subestima el FSR real en aproximadamente un 10%. Sin embargo, este pequeño margen de error es generalmente aceptable considerando la facilidad y la conveniencia con la que la infusión de PAH permite medir el eRPF en un entorno clínico, proporcionando una estimación muy útil de la perfusión renal.
De FSR a Flujo Sanguíneo Renal (FSR o RBF): Conectando los Puntos
Una vez que se ha calculado el Flujo Plasmático Renal (RPF), el flujo sanguíneo renal total (RBF, por sus siglas en inglés, Renal Blood Flow, o FSR en español cuando se refiere a sangre completa) puede calcularse fácilmente utilizando el hematocrito (Hct) del paciente. El hematocrito representa la fracción del volumen sanguíneo total que está compuesta por glóbulos rojos. La relación que permite esta conversión es la siguiente:
RBF = RPF / (1 - Hct)
Esta ecuación nos permite pasar del flujo de plasma al flujo total de sangre que atraviesa los riñones, proporcionando una imagen completa y más holística de la perfusión sanguínea al órgano vital. Esta distinción es importante para entender completamente el suministro de oxígeno y nutrientes a los tejidos renales, así como la eliminación de desechos.
Autorregulación y Enfermedad Renal: La Adaptabilidad del Riñón
Los riñones poseen un asombroso y altamente eficiente mecanismo de autorregulación que les permite mantener un flujo sanguíneo renal (RBF) y una tasa de filtración glomerular (TFG) relativamente constantes, incluso frente a fluctuaciones significativas en la presión arterial sistémica. Si el riñón es perfundido metodológicamente a presiones moderadas (típicamente entre 90 y 220 mm Hg en un animal experimental), se observa un aumento proporcionado de la resistencia vascular renal que acompaña al aumento de la presión. Esto se logra a través de mecanismos intrínsecos como el reflejo miogénico y la retroalimentación tubuloglomerular.
A presiones de perfusión bajas, la angiotensina II, una potente hormona vasoconstrictora, puede actuar constriñendo selectivamente las arteriolas eferentes. Esta constricción aumenta la presión hidrostática en el glomérulo, lo que ayuda a mantener la TFG y juega un papel crucial en la autorregulación del flujo sanguíneo renal. Esta capacidad de autorregulación es vital para proteger el delicado lecho capilar glomerular de daños por presiones excesivas y para asegurar una filtración continua y estable, lo que es fundamental para la función renal.
Sin embargo, esta autorregulación puede verse comprometida bajo ciertas condiciones o con el uso de ciertos medicamentos. Por ejemplo, las personas con un flujo sanguíneo deficiente a los riñones, a menudo exacerbado por medicamentos que inhiben la enzima convertidora de angiotensina (IECA) o los bloqueadores de los receptores de angiotensina II (ARA II), pueden enfrentar un riesgo significativo de insuficiencia renal aguda. Estos medicamentos, aunque beneficiosos para el control de la presión arterial y la protección cardiovascular, pueden reducir la presión en los capilares glomerulares al impedir la constricción de las arteriolas eferentes. En riñones ya comprometidos, deshidratados o con estenosis de la arteria renal, esto puede llevar a una disminución crítica de la TFG y, en consecuencia, a una insuficiencia renal.
Tabla Comparativa: Capilares Glomerulares vs. Peritubulares
Para comprender mejor las funciones especializadas de las diferentes redes capilares en el riñón, la siguiente tabla comparativa resalta las principales diferencias entre los capilares glomerulares y los capilares peritubulares:
| Característica | Capilares Glomerulares | Capilares Peritubulares |
|---|---|---|
| Función Principal | Filtración masiva de plasma (formación de ultrafiltrado inicial) | Reabsorción de agua y solutos desde el túbulo; suministro de oxígeno y nutrientes a células tubulares |
| Presión Hidrostática | Alta y relativamente constante (favorece la filtración continua) | Baja (favorece la reabsorción neta de líquido desde el intersticio) |
| Presión Oncótica | Aumenta progresivamente a lo largo del capilar (debido a la salida de plasma sin proteínas) | Alta (debido a la concentración de proteínas plasmáticas post-filtración, favorece la reabsorción) |
| Permeabilidad | Extremadamente alta (membrana de filtración fenestrada para filtración masiva) | Similar a capilares sistémicos (para intercambio controlado y selectivo) |
| Origen | Arteriola aferente | Arteriola eferente (que drena el glomérulo) |
| Localización | Dentro de la cápsula de Bowman (corpúsculo renal) | Rodeando los túbulos renales (cortical y medular) |
| Tipo de Flujo | Flujo de salida predominante (filtración) | Flujo de entrada predominante (reabsorción) |
Preguntas Frecuentes (FAQ) sobre la Fisiología Renal
¿Qué sucede si la red capilar peritubular no funciona correctamente?
Si la red capilar peritubular no funciona de manera eficiente, las consecuencias para el cuerpo serían graves. La reabsorción de agua y solutos vitales (como sodio, potasio, glucosa, aminoácidos y bicarbonato) desde los túbulos renales hacia la sangre se vería severamente comprometida. Esto resultaría en una pérdida excesiva de estas sustancias en la orina, llevando a condiciones como deshidratación severa, desequilibrios electrolíticos peligrosos (hiponatremia, hipopotasemia), deficiencias nutricionales (por ejemplo, pérdida de glucosa y aminoácidos) y acidosis metabólica. A largo plazo, esta disfunción conduciría a una insuficiencia renal progresiva, ya que el riñón no podría mantener la homeostasis del volumen y la composición de los fluidos corporales.
¿Por qué se utiliza el PAH para medir el Flujo Plasmático Renal (FSR) y no otra sustancia?
El PAH (para-aminohipurato) es el marcador de elección para medir el Flujo Plasmático Renal (FSR) efectivo debido a sus propiedades ideales. Primero, se filtra libremente en el glomérulo sin ser impedido por su tamaño o carga. Segundo, no se reabsorbe de manera apreciable a lo largo de los túbulos renales, lo que significa que una vez en el filtrado, permanece allí. Y tercero, y lo más importante, es secretado activamente y de forma muy eficiente por las células epiteliales del túbulo contorneado proximal desde la sangre de los capilares peritubulares hacia la luz tubular. Esta combinación de filtración y secreción asegura que casi el 100% del PAH que llega al riñón en el plasma es eliminado en un solo paso, haciendo que su concentración en la vena renal sea prácticamente nula. Esta característica simplifica enormemente el cálculo del FSR, ya que no es necesario obtener una muestra de sangre de la vena renal, lo que la convierte en una prueba práctica y confiable.
¿Cuál es la diferencia entre Flujo Plasmático Renal (FSR) y Flujo Sanguíneo Renal (FSR o RBF)?
Aunque a menudo se usan indistintamente en el lenguaje coloquial, en fisiología renal tienen significados distintos. El Flujo Plasmático Renal (FSR o RPF) se refiere específicamente al volumen de plasma sanguíneo (la parte líquida de la sangre sin células) que llega a los riñones por unidad de tiempo. Es la medida directa de la cantidad de plasma que es procesada por los nefrones. En cambio, el Flujo Sanguíneo Renal (FSR o RBF) se refiere al volumen total de sangre (plasma más células sanguíneas, principalmente glóbulos rojos) que fluye a través de los riñones por unidad de tiempo. El RBF es una medida más amplia del suministro de sangre al órgano. La relación entre ambos es sencilla: RBF = RPF / (1 - Hematocrito), donde el hematocrito representa la fracción del volumen total de sangre ocupada por los glóbulos rojos. Ambos son indicadores vitales de la perfusión renal, pero el RBF ofrece una imagen completa del suministro de sangre total al órgano.
¿Cómo ayuda la autorregulación a proteger los riñones?
La autorregulación es un mecanismo intrínseco notable de los riñones que les permite mantener el flujo sanguíneo renal (RBF) y la tasa de filtración glomerular (TFG) relativamente constantes a pesar de las fluctuaciones en la presión arterial sistémica. Esto se logra principalmente a través de dos mecanismos: el reflejo miogénico (contracción o dilatación de las arteriolas aferentes en respuesta a cambios de presión) y la retroalimentación tubuloglomerular (un sistema de detección de la concentración de NaCl en la mácula densa que ajusta el tono de la arteriola aferente). Al mantener el flujo sanguíneo y la TFG estables, la autorregulación protege los delicados capilares glomerulares de los daños que podrían causar las fluctuaciones extremas de presión. Además, asegura que la función de filtración se mantenga constante, lo que es crucial para la eliminación continua de desechos y el mantenimiento del equilibrio de fluidos y electrolitos, independientemente de los cambios en la presión arterial del resto del cuerpo.
¿Cuál es la importancia de las vasa recta en la médula renal?
Las vasa recta son capilares medulares especializados que forman asas en forma de horquilla y corren paralelas a las asas de Henle y los conductos colectores en la médula renal. Su importancia radica en su papel fundamental en el mecanismo de contracorriente, que es esencial para la capacidad del riñón de concentrar la orina. Actúan como intercambiadores de contracorriente pasivos, lo que significa que el flujo sanguíneo en sus ramas descendentes y ascendentes corre en direcciones opuestas. Este diseño permite que el soluto (principalmente sodio y urea) y el agua se intercambien de manera que se minimice la "eliminación" del gradiente osmótico hiperosmótico creado y mantenido en la médula renal por el asa de Henle. Sin las vasa recta, este gradiente de concentración medular, vital para la reabsorción de agua y la producción de orina concentrada, se disiparía rápidamente. El resultado sería una incapacidad para conservar agua de manera efectiva, lo que llevaría a una deshidratación severa y una incapacidad para mantener el equilibrio hídrico del cuerpo.
En resumen, la red capilar peritubular y el Flujo Plasmático Renal son dos componentes interconectados y vitales de la fisiología renal. La primera garantiza que el cuerpo recupere sustancias esenciales después de la filtración, actuando como un centro de reciclaje crucial, mientras que el segundo es una medida fundamental de la salud y la función de este órgano vital. Juntos, ilustran la asombrosa eficiencia, complejidad y adaptabilidad de nuestros riñones en el mantenimiento de la vida y la homeostasis corporal. La comprensión de estos procesos es clave para apreciar la sofisticada ingeniería biológica que reside en cada uno de nosotros.
Si quieres conocer otros artículos parecidos a Microcirculación Renal: Esencia de la Vida puedes visitar la categoría Cabello.