07/11/2019
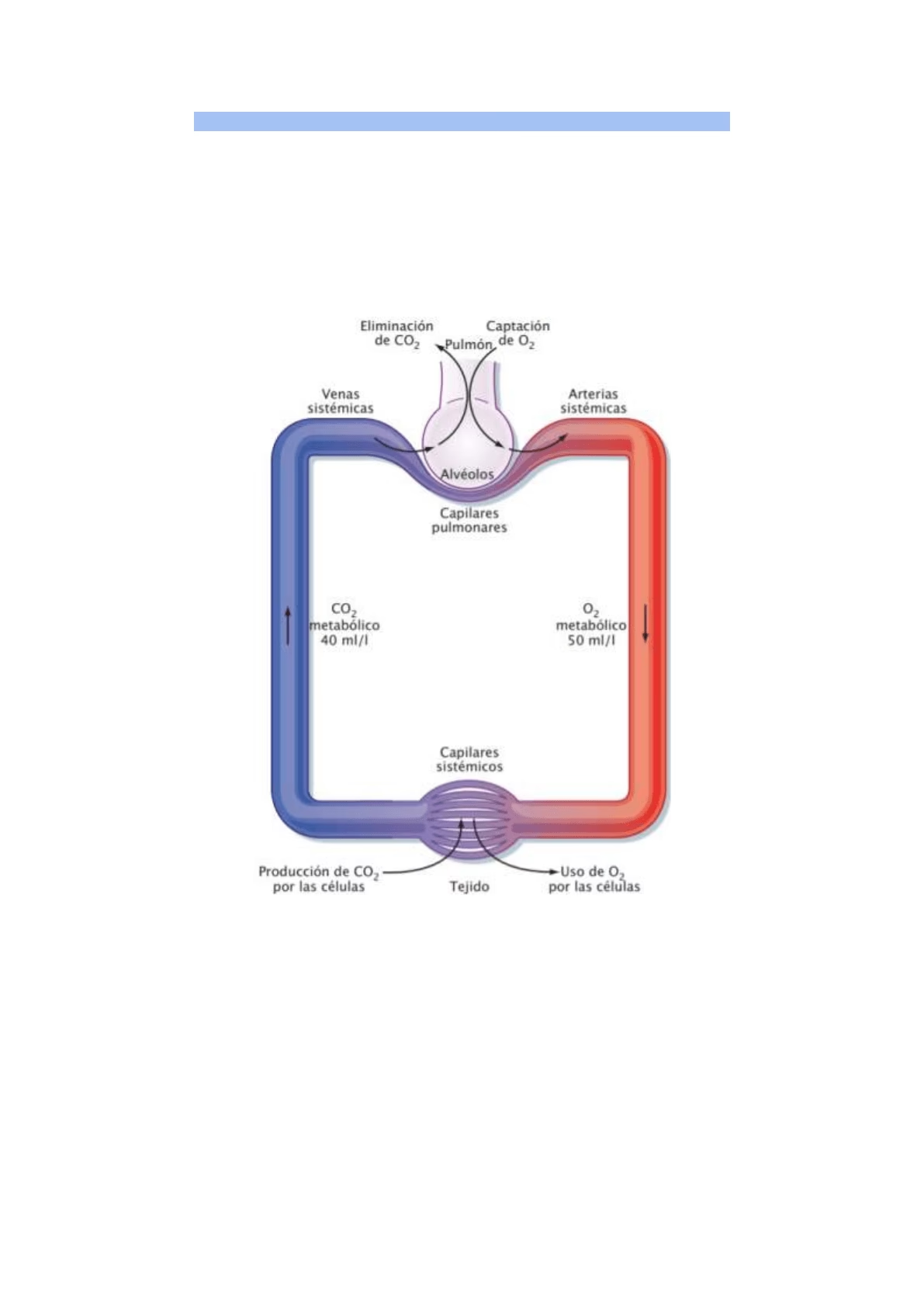
Cada vez que inhalas, tus pulmones realizan una de las funciones más vitales para tu supervivencia: el intercambio de gases. Este proceso, aparentemente simple, es una compleja danza molecular que ocurre en las profundidades de tus pulmones, específicamente en los diminutos y especializados capilares pulmonares. Es aquí donde el oxígeno del aire que respiras ingresa a tu torrente sanguíneo, mientras que el dióxido de carbono, un producto de desecho de tu cuerpo, es liberado para ser exhalado. Comprender cómo se produce este intercambio no solo revela la maravilla de la fisiología humana, sino que también nos ayuda a entender por qué ciertas condiciones médicas pueden afectar nuestra capacidad de respirar y, en última instancia, nuestra salud general.
- La Arquitectura del Intercambio: Zonas Pulmonares y Alveolos
- El Intercambio a Nivel Celular: La Membrana Alveolocapilar
- Variaciones Regionales de la Relación V/Q y sus Implicaciones
- Sistemas Orgánicos Involucrados
- Evaluación Clínica del Intercambio Gaseoso
- Patofisiología: Cuando el Intercambio Falla
- Preguntas Frecuentes sobre el Intercambio Gaseoso
- Conclusión
La Arquitectura del Intercambio: Zonas Pulmonares y Alveolos
Los pulmones son órganos intrincadamente diseñados, compuestos por una red ramificada de vías respiratorias que se asemejan a las ramas de un árbol. Estas vías se dividen en dos zonas principales: la zona de conducción y la zona respiratoria.
- Zona de Conducción: Incluye la tráquea, los bronquios y la mayoría de los bronquiolos. Su función principal es transportar el aire hacia y desde los sitios de intercambio gaseoso. Es como el sistema de tuberías que lleva el aire.
- Zona Respiratoria: Aquí es donde ocurre la magia del intercambio. Está compuesta por los bronquiolos respiratorios, los conductos alveolares, los sacos alveolares y, finalmente, los alveolos. Los alveolos son pequeñas estructuras en forma de saco, similares a diminutos globos, que son los sitios primarios donde el aire y la sangre se encuentran para el intercambio de gases. Se estima que los pulmones humanos contienen alrededor de 300 a 500 millones de alveolos, lo que proporciona una superficie de intercambio masiva, comparable al tamaño de una cancha de tenis.
Para que el intercambio gaseoso sea efectivo, dos procesos deben estar perfectamente coordinados: la ventilación (V) y la perfusión (Q).
- Ventilación (V): Se refiere al flujo de aire que entra y sale de los alveolos. Es la cantidad de aire fresco que llega a la superficie de intercambio.
- Perfusión (Q): Se refiere al flujo de sangre que llega a los capilares que rodean los alveolos. Es la cantidad de sangre disponible para recoger oxígeno y liberar dióxido de carbono.
La relación entre ventilación y perfusión, conocida como la relación V/Q, es un indicador crucial de la eficiencia del intercambio gaseoso. Las variaciones en esta relación en diferentes regiones de los pulmones pueden afectar significativamente la cantidad de oxígeno que llega a la sangre y la cantidad de dióxido de carbono que se elimina.
El Intercambio a Nivel Celular: La Membrana Alveolocapilar
El verdadero corazón del intercambio gaseoso reside en la delgada barrera entre el aire alveolar y la sangre capilar. Esta barrera se conoce como la membrana alveolocapilar o barrera hematogaseosa, y es extremadamente delgada, con un grosor de aproximadamente 0.2 a 0.6 micrómetros, lo que facilita una rápida difusión de los gases. Para que los gases se muevan desde el aire alveolar hasta la sangre capilar, deben atravesar una serie de capas:
- Surfactante Alveolar: Una capa de líquido que recubre la superficie interna de los alveolos, secretada por los neumocitos tipo II. Su función es reducir la tensión superficial, evitando que los alveolos colapsen.
- Epitelio Alveolar: Compuesto principalmente por neumocitos tipo I, células extremadamente delgadas y planas que forman la pared alveolar.
- Membrana Basal: Una fina capa de tejido conectivo que soporta tanto el epitelio alveolar como el endotelio capilar. En algunos puntos, el epitelio alveolar y el endotelio capilar comparten una membrana basal fusionada, lo que reduce aún más la distancia de difusión.
- Endotelio Capilar: Las células que forman la pared de los capilares pulmonares.
- Plasma Sanguíneo: Una vez que los gases cruzan las capas anteriores, se disuelven en el plasma sanguíneo antes de unirse a los glóbulos rojos.
Dentro de los alveolos, encontramos también los neumocitos tipo II, que secretan el surfactante (dipalmitoilfosfatidilcolina), y los macrófagos alveolares, también conocidos como "células del polvo", que son células inmunitarias que protegen los pulmones de patógenos e irritantes inhalados. Estas células se desplazan por la superficie alveolar, fagocitando partículas extrañas y desempeñando un papel crucial en la defensa pulmonar.
La Ley de Difusión de Fick: ¿Qué Afecta el Intercambio?
El intercambio de gases ocurre principalmente por difusión, un proceso pasivo donde las moléculas se mueven de un área de mayor concentración (o presión parcial) a un área de menor concentración. La eficiencia de esta difusión está gobernada por la Ley de Fick, que establece que la tasa de difusión de un gas a través de una membrana aumenta con:
- Mayor Área de Superficie de la Membrana: Cuanto mayor sea el área disponible para el intercambio, más gases pueden difundirse.
- Mayor Diferencia de Presión Alveolar (PA-Pa): Cuanto mayor sea la diferencia en la presión parcial del gas entre el alveolo y el capilar, más rápido se difundirá.
- Mayor Solubilidad del Gas: Gases más solubles en el líquido (como el CO2) se difundirán más rápidamente que los menos solubles (como el O2).
- Menor Grosor de la Membrana: Cuanto más delgada sea la barrera alveolocapilar, más fácil y rápido será el paso de los gases.
Es importante destacar que el intercambio tanto de oxígeno como de dióxido de carbono está "limitado por la perfusión". Esto significa que la velocidad a la que los gases se mueven a través de la membrana es tan rápida que la cantidad de sangre que fluye por los capilares es el factor limitante. De hecho, el equilibrio de la difusión de gases se alcanza en aproximadamente un tercio del recorrido del capilar a través de la interfaz alveolocapilar, lo que demuestra la asombrosa eficiencia de este sistema.
Presiones Parciales: El Motor del Intercambio
El movimiento de oxígeno y dióxido de carbono se basa en sus presiones parciales. Veamos cómo se produce este gradiente:
- Oxígeno (O2): La sangre desoxigenada que llega a los capilares pulmonares desde las arterias pulmonares tiene una presión parcial de oxígeno (PVO2) de aproximadamente 40 mmHg. El aire alveolar, por otro lado, tiene una presión parcial de oxígeno (PAO2) de unos 100 mmHg. Esta gran diferencia de presión impulsa al oxígeno a difundirse rápidamente desde el alveolo hacia la sangre capilar, hasta que la sangre arterial se equilibra a aproximadamente 100 mmHg (PaO2).
- Dióxido de Carbono (CO2): Simultáneamente, la sangre desoxigenada tiene una presión parcial de dióxido de carbono (PVCO2) de unos 46 mmHg. En el alveolo, la presión parcial de dióxido de carbono (PACO2) es de 40 mmHg. Esta diferencia, aunque menor que la del oxígeno, es suficiente para que el dióxido de carbono se difunda desde la sangre capilar hacia el alveolo, disminuyendo la presión parcial arterial de CO2 (PaCO2) a 40 mmHg, lista para ser exhalada.
Variaciones Regionales de la Relación V/Q y sus Implicaciones
La relación V/Q no es uniforme en todo el pulmón. Existen variaciones regionales significativas debido a la gravedad y las propiedades mecánicas del pulmón. En un individuo sano, la relación V/Q es de aproximadamente 1 en el centro del pulmón, con un rango que va desde 0.3 en la base hasta 2.1 en el ápice.
En la Base del Pulmón:
- Tanto la ventilación como la perfusión son mayores en la base que en el ápice.
- La perfusión es significativamente mayor debido a la gravedad, que atrae más sangre hacia las bases.
- Aunque la ventilación también es mayor, el aumento de la perfusión es desproporcionadamente mayor.
- Esto resulta en una relación V/Q más baja en la base del pulmón (tiende hacia un efecto de cortocircuito o "shunt").
En el Ápice del Pulmón:
- Tanto la ventilación como la perfusión son menores.
- Sin embargo, la ventilación es relativamente mayor en comparación con la perfusión.
- Esto lleva a una relación V/Q más alta en el ápice del pulmón (tiende hacia un efecto de espacio muerto).
Impacto de las Alteraciones V/Q
Las alteraciones en la relación V/Q pueden tener efectos profundos en el intercambio de gases:
- Relación V/Q Alta (Efecto de Espacio Muerto): Ocurre cuando la ventilación es buena pero la perfusión es deficiente (ej. un coágulo que bloquea el flujo sanguíneo a una parte del pulmón). En estas áreas, el PO2 aumenta y el PCO2 disminuye en el aire alveolar, ya que el aire inspirado se asemeja más al aire alveolar que a la sangre perfundida. El problema es que este aire 'fresco' no puede transferir su oxígeno a la sangre de manera eficiente, lo que puede llevar a una hipoxemia.
- Relación V/Q Baja (Efecto de Cortocircuito o 'Shunt'): Se produce cuando la perfusión es buena pero la ventilación es deficiente (ej. áreas del pulmón llenas de líquido o colapsadas). En estas áreas, el PO2 disminuye y el PCO2 aumenta en la sangre arterial, ya que la sangre no se oxigena adecuadamente y no puede eliminar el dióxido de carbono. Esta es una causa común de hipoxemia.
Sistemas Orgánicos Involucrados
El proceso de ventilación y perfusión pulmonar es una orquesta compleja que requiere la colaboración de varios sistemas orgánicos:
- Sistema Respiratorio: Incluye las vías aéreas (bronquios, bronquiolos), los alveolos, los sacos alveolares y los conductos alveolares, que son la infraestructura para la entrada y salida de aire.
- Sistema Cardiovascular: A través de la circulación pulmonar, que transporta la sangre desoxigenada desde el corazón hacia los pulmones y la sangre oxigenada de regreso al corazón. Los capilares alveolares son el punto de encuentro crítico.
- Sistema Nervioso: Regula la frecuencia y profundidad de la respiración, asegurando que la ventilación se ajuste a las necesidades metabólicas del cuerpo.
Evaluación Clínica del Intercambio Gaseoso
Para evaluar la eficiencia del intercambio gaseoso y detectar posibles problemas, los médicos utilizan varias pruebas:
Capacidad de Difusión Pulmonar (DLCO)
La DLCO es una medida de la capacidad de los pulmones para transferir gases del aire a la sangre. Se mide utilizando bajas concentraciones de monóxido de carbono (CO), un gas que se une a la hemoglobina de manera muy similar al oxígeno, pero mucho más fuertemente, lo que lo hace ideal para esta prueba ya que su presión parcial en la sangre arterial se mantiene cercana a cero. Esto permite una medición precisa de cuánto CO se difunde a través de la membrana alveolocapilar.
La DLCO se calcula con la ecuación: VCO = DLCO x (PACO – PaCO). Dado que PaCO es aproximadamente cero (debido a la fuerte unión del CO con la hemoglobina), la ecuación se simplifica a: DLCO = VCO / PACO.
Para realizar la prueba, el paciente inhala una pequeña cantidad de aire con bajo contenido de CO durante unos 10 segundos, y luego se mide el flujo de CO que entra y sale de los pulmones para calcular VCO (volumen de CO consumido). Un valor normal de DLCO es de aproximadamente 25 mL/min/mmHg.
La DLCO está relacionada con el coeficiente de difusión (D) del monóxido de carbono, el área alveolar (A) y el grosor alveolar (T) según la ecuación: DLCO = D x A / T. Dado que D es una constante, el valor de DLCO proporciona información valiosa sobre el área y el grosor de la membrana alveolar que afectan el intercambio de gases. Una DLCO disminuida sugiere problemas en la membrana alveolocapilar, como engrosamiento o reducción del área de superficie.
Técnica de Eliminación de Múltiples Gases Inertes (MIGET)
MIGET es una técnica más compleja que permite una evaluación detallada de la distribución de la relación V/Q en diferentes compartimentos pulmonares. Implica la inhalación de una mezcla de seis gases inertes. Al medir la eliminación de estos gases en la espiración y utilizar modelos matemáticos, se puede calcular la relación V/Q de cada compartimento pulmonar, proporcionando un mapa preciso de cómo la ventilación y la perfusión se acoplan en todo el pulmón.
Patofisiología: Cuando el Intercambio Falla
Diversas condiciones pueden alterar el delicado equilibrio del intercambio gaseoso, llevando a problemas de salud significativos.
Cortocircuitos (Shunts) y el Gradiente Alveolo-Arterial (A-a)
Existe un pequeño cortocircuito anatómico normal en los pulmones: la circulación bronquial, que suministra sangre a los tejidos pulmonares, drena parte de su sangre desoxigenada directamente en las venas pulmonares (circulación sistémica). Este 'shunt' normal de izquierda a izquierda resulta en una ligera caída de la PaO2 de 100 mmHg al final de los capilares pulmonares a unos 95 mmHg en la vena pulmonar. El gradiente alveolo-arterial (A-a), que mide esta diferencia entre la PAO2 y la PaO2, se utiliza clínicamente para evaluar la eficiencia del intercambio de oxígeno. Un A-a aumentado sugiere un problema en la transferencia de oxígeno.
Los cortocircuitos de derecha a izquierda (cuando la sangre desoxigenada del lado derecho del corazón pasa al lado izquierdo sin ser oxigenada) pueden reducir significativamente la PaO2, causando hipoxemia y un aumento del gradiente A-a. Esto puede ocurrir a nivel macroscópico (defectos cardíacos congénitos) o microscópico (malformaciones arteriovenosas pulmonares).
En el caso de un shunt verdadero (donde la sangre perfunde áreas no ventiladas, V/Q = 0), el oxígeno suplementario generalmente no mejora la hipoxemia, porque el oxígeno inspirado nunca llega a la sangre que está siendo 'shunteada'.
Problemas de Difusión
Si la difusión de gases está comprometida, aunque la PAO2 sea normal, la PaO2 puede disminuir y el gradiente A-a aumentará. Los pacientes con problemas de difusión suelen presentar más hipoxemia que hipercapnia (debido a la mayor solubilidad del CO2 y la forma de la curva de disociación de la hemoglobina para el O2). La oxigenoterapia puede mejorar la hipoxemia en estos casos al aumentar el gradiente de oxígeno, impulsando más difusión.
Condiciones que afectan la difusión:
- Fibrosis Pulmonar: El engrosamiento del tejido pulmonar aumenta el grosor de la pared alveolar, disminuyendo la DLCO. La membrana alveolocapilar se vuelve más gruesa y rígida, dificultando el paso de los gases.
- Enfisema: La destrucción de los alveolos reduce el área de superficie disponible para el intercambio gaseoso, lo que también disminuye la DLCO. En casos severos de enfisema, el intercambio de oxígeno puede volverse limitado por la difusión durante el ejercicio, ya que el aumento de la frecuencia cardíaca reduce el tiempo que la sangre permanece en los capilares alveolares.
- Edema Pulmonar: La acumulación de líquido en los pulmones aumenta el grosor efectivo de la pared alveolar y disminuye el área de intercambio. El edema pulmonar es una causa común de hipoxemia y se manifiesta como un efecto de cortocircuito (perfusión sin ventilación). Presenta más hipoxemia que hipercapnia, ya que el CO2 es más soluble y puede difundirse más fácilmente a través del líquido. Las causas incluyen insuficiencia cardíaca izquierda, sobrecarga de líquidos intravenosos, síndrome de dificultad respiratoria aguda (SDRA), sepsis, o disminución de la presión osmótica capilar (síndrome nefrótico, insuficiencia hepática).
Desequilibrio V/Q Específico
Más allá de los shunts y los problemas de difusión, otras condiciones causan desequilibrios V/Q:
| Condición | Tipo de Desequilibrio V/Q | Mecanismo | Efecto sobre Gases Sanguíneos | Respuesta a Oxígeno Suplementario |
|---|---|---|---|---|
| Embolia Pulmonar (EP) | V/Q Alta (Espacio Muerto) | Obstrucción del flujo sanguíneo en la circulación pulmonar, alveolos ventilados pero no perfundidos. | Hipoxemia (por alteración del intercambio). | Mejora la hipoxemia. |
| Asma | V/Q Baja (Efecto Shunt) | Broncoconstricción disminuye la ventilación en algunas áreas. | Hipoxemia. | Mejora la hipoxemia (algo de ventilación persiste). Broncodilatadores son más efectivos. |
| Hipoxia Inspiratoria (Altitud Elevada) | Afecta PAO2 directamente | Disminución de la presión atmosférica y, por tanto, de la PAO2. Difusión normal (A-a normal). | Disminución de PaO2, hipoxemia. | Corrige la hipoxemia (aumenta PAO2). |
| Neumonía / Atelectasia | V/Q Baja (Shunt) | Inflamación/colapso alveolar impide la ventilación, pero la perfusión persiste. | Hipoxemia, aumento de PaCO2. | Poca o ninguna mejora (el O2 no llega a la sangre shunteada). |
Es fascinante cómo el cuerpo intenta compensar estos desequilibrios. Por ejemplo, en áreas de baja ventilación (baja V/Q), los vasos sanguíneos pulmonares se constriñen (vasoconstricción hipóxica), redirigiendo el flujo sanguíneo hacia áreas mejor ventiladas del pulmón, lo que ayuda a optimizar el intercambio gaseoso y minimizar el efecto del shunt.
Preguntas Frecuentes sobre el Intercambio Gaseoso
- ¿Por qué el intercambio de gases es tan rápido?
- Es increíblemente rápido debido a la delgadez extrema de la membrana alveolocapilar (menos de un micrómetro de grosor) y la vasta área de superficie total de los alveolos. Además, el gran gradiente de presión parcial entre el oxígeno en el aire alveolar y la sangre, y entre el dióxido de carbono en la sangre y el aire alveolar, impulsa una difusión muy eficiente.
- ¿Qué es el surfactante pulmonar y por qué es importante?
- El surfactante pulmonar es una sustancia lipoproteica secretada por los neumocitos tipo II en los alveolos. Su función principal es reducir la tensión superficial dentro de los alveolos, lo que evita que colapsen al final de la espiración y facilita que se expandan fácilmente durante la inspiración. Sin surfactante, la respiración sería extremadamente difícil y el intercambio de gases se vería gravemente comprometido, como ocurre en el síndrome de dificultad respiratoria del recién nacido.
- ¿Cómo afecta la altitud al intercambio de gases?
- A mayor altitud, la presión atmosférica total disminuye, lo que a su vez reduce la presión parcial de oxígeno en el aire inspirado (PAO2). Esto reduce el gradiente de presión para el oxígeno entre el alveolo y la sangre, lo que lleva a una menor PaO2 y, por ende, a hipoxemia. El cuerpo se adapta a la altitud aumentando la frecuencia respiratoria y produciendo más glóbulos rojos, pero en casos de ascenso rápido, puede requerirse oxígeno suplementario.
- ¿Qué significa si mi DLCO es baja?
- Una DLCO baja indica que hay un problema en la capacidad de sus pulmones para transferir gases. Esto puede deberse a un engrosamiento de la membrana alveolocapilar (como en la fibrosis pulmonar), una reducción del área de superficie disponible para el intercambio (como en el enfisema), o una disminución del volumen de sangre en los capilares pulmonares. La causa exacta debe ser determinada por un médico.
- ¿Por qué el CO2 es más fácil de eliminar que el O2 de incorporar?
- Aunque el gradiente de presión para el CO2 es menor que para el O2, el dióxido de carbono es aproximadamente 20 veces más soluble en el líquido que el oxígeno. Esta mayor solubilidad facilita su difusión a través de la membrana alveolocapilar y a través del plasma sanguíneo, haciendo que su eliminación sea muy eficiente incluso con un gradiente de presión más pequeño.
Conclusión
El intercambio de gases en los capilares pulmonares es un testimonio de la eficiencia y la complejidad del cuerpo humano. Es un proceso finamente orquestado, donde la anatomía microscópica de los alveolos y capilares, junto con los principios de la difusión, garantizan que cada célula de nuestro cuerpo reciba el oxígeno que necesita y elimine los desechos metabólicos. Las alteraciones en este proceso, ya sean por desequilibrios V/Q, problemas de difusión o shunts, pueden tener consecuencias graves para la salud. Afortunadamente, los avances en el diagnóstico y tratamiento permiten abordar muchas de estas condiciones, destacando la importancia de mantener la salud pulmonar para una vida plena y funcional.
Si quieres conocer otros artículos parecidos a Intercambio Gaseoso en Capilares Pulmonares puedes visitar la categoría Cabello.

