31/01/2015
En el fascinante universo de la medicina estética, donde la búsqueda de la belleza y el bienestar se entrelazan, es vital estar plenamente informados sobre cada aspecto de los tratamientos que elegimos. Si bien la mayoría de los procedimientos son seguros y efectivos, como profesionales y como pacientes, debemos conocer las posibles complicaciones, por muy poco frecuentes que sean. Hoy, nos adentraremos en una de esas situaciones que, aunque afortunadamente rara, requiere nuestra máxima atención: la isquemia relacionada con los rellenos o fillers, específicamente aquellos basados en ácido hialurónico.
La isquemia es una palabra que puede sonar intimidante, pero comprenderla es el primer paso para abordarla. En el contexto de los tratamientos estéticos con inyectables, se refiere a una interrupción o disminución crítica del flujo sanguíneo a un área específica. Esta interrupción priva a los tejidos de oxígeno y nutrientes esenciales, lo que puede llevar a consecuencias graves si no se resuelve a tiempo. La buena noticia es que, con el conocimiento adecuado y una acción rápida, sus efectos pueden ser minimizados e incluso revertidos.
- ¿Qué es la Isquemia por Oclusión Vascular? La Amenaza Silenciosa
- La Isquemia: Una Emergencia Médica Inmediata
- Síntomas y Signos de Alerta: ¿Cómo Reconocer la Isquemia?
- Etapas y Evolución de la Isquemia: El Reloj Biológico
- Tratamiento de la Isquemia por Ácido Hialurónico: La Hialuronidasa, Héroe Indispensable
- Diagnóstico y Herramientas Complementarias: Precisión en la Intervención
- Áreas de Riesgo y Prevalencia de la Isquemia: Conociendo el Mapa
- Conclusión y Recomendaciones Finales: La Prevención y la Reacción
- Preguntas Frecuentes (FAQ) sobre Isquemia por Rellenos
- ¿Qué tan común es la isquemia después de un relleno con ácido hialurónico?
- ¿Cuánto tiempo tengo para actuar si sospecho de isquemia?
- ¿La hialuronidasa siempre funciona para revertir la isquemia?
- ¿Puede la isquemia causar daños permanentes?
- ¿Es normal sentir algo de dolor o tener un poco de hinchazón después de un relleno?
- ¿Qué debo hacer si veo signos de isquemia en mí o en alguien más después de un relleno?
- ¿Cómo puedo reducir el riesgo de isquemia?
¿Qué es la Isquemia por Oclusión Vascular? La Amenaza Silenciosa
Para entender la isquemia en profundidad, debemos desglosar su significado. La isquemia por oclusión vascular implica, como su nombre lo indica, una obstrucción en los vasos sanguíneos que interrumpe el flujo normal de la sangre. Esto puede ser una interrupción parcial, donde el flujo se reduce drásticamente, o total, donde se detiene por completo. El resultado es el mismo: los tejidos afectados no reciben el oxígeno vital que necesitan para funcionar y sobrevivir.
En el ámbito de los rellenos estéticos, esta oclusión puede ocurrir por dos mecanismos principales:
- Inyección Intravascular: El material de relleno, como el ácido hialurónico, es accidentalmente inyectado directamente dentro de un vaso sanguíneo. Esto actúa como un émbolo, bloqueando el flujo sanguíneo hacia abajo.
- Compresión Externa: Una gran cantidad de material de relleno, o una inyección en una zona anatómicamente estrecha, puede ejercer presión sobre los vasos sanguíneos adyacentes, comprimiéndolos y reduciendo o deteniendo el flujo sanguíneo.
Ambos escenarios son preocupantes porque el tiempo es un factor crítico. Cada segundo que un tejido permanece sin el suministro adecuado de oxígeno, aumenta el riesgo de daño irreversible.
La Isquemia: Una Emergencia Médica Inmediata
Es fundamental grabar a fuego esta idea: la isquemia es una emergencia médica. No es una molestia menor ni una reacción pasajera. Si el flujo sanguíneo no se restaura con prontitud, las células privadas de oxígeno comienzan a sufrir y, eventualmente, mueren. Este proceso se conoce como necrosis tisular, y sus consecuencias pueden ser devastadoras, desde desfiguración hasta cicatrices permanentes.
La velocidad con la que se actúa es el factor determinante en el pronóstico. Por ello, tanto los profesionales de la medicina estética como los pacientes deben estar capacitados para reconocer los signos de alerta y saber cómo proceder. La preparación y la capacidad de reacción pueden marcar la diferencia entre un susto y una complicación grave.
Síntomas y Signos de Alerta: ¿Cómo Reconocer la Isquemia?
Detectar la isquemia a tiempo es la clave. Los síntomas pueden variar en su aparición, manifestándose de forma inmediata tras la inyección o varias horas después. Por eso, la vigilancia post-tratamiento es tan importante. Aquí te detallamos los signos a los que debes prestar atención:
- Blanqueamiento de la piel (Blanching): Este es a menudo el primer y más revelador signo. La piel en la zona afectada, o incluso en un área distante irrigada por el mismo vaso, se vuelve pálida o blanquecina. Esto ocurre porque la sangre, que da color a la piel, no está llegando a esa zona.
- Dolor agudo e inusual: Aunque una inyección puede generar cierta molestia, un dolor intenso, punzante o quemante que no disminuye, o que incluso empeora progresivamente, es una señal de alarma. Es crucial diferenciar el dolor normal de la inyección del dolor isquémico. Sin embargo, es importante recordar que en algunos casos, el dolor puede no ser tan evidente o incluso estar ausente, lo que hace que otros signos sean aún más importantes.
- Inflamación y edema: La zona afectada puede empezar a hincharse, lo cual es una respuesta del cuerpo al daño celular y la falta de flujo.
- Cambio de coloración: En cuestión de minutos u horas, la zona puede adquirir un tono morado, azulado o incluso grisáceo. Este cambio de coloración es un indicio de la sangre estancada y la falta de oxigenación.
- Livedo reticularis: Este es un patrón cutáneo característico que se asemeja a una red o un encaje morado. Se produce por la dilatación de los vasos sanguíneos superficiales en respuesta a la oclusión de vasos más profundos y es un signo inequívoco de compromiso vascular.
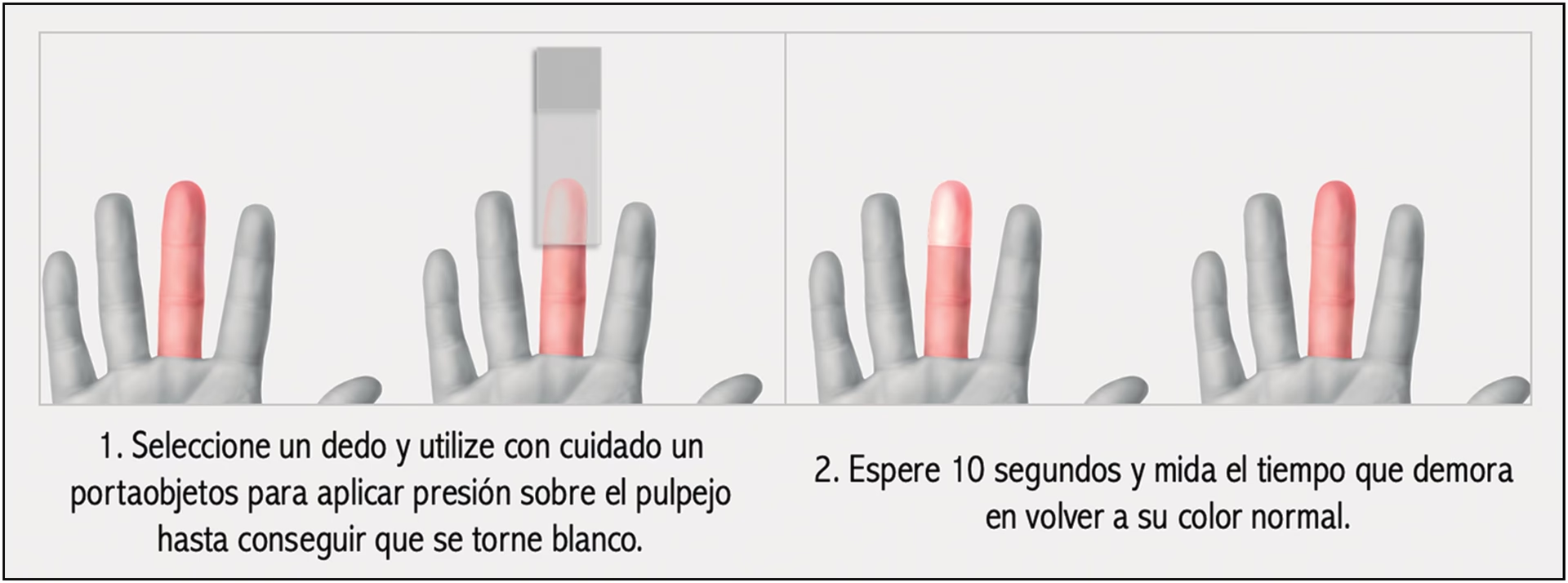
El Llenado Capilar: Un Indicador Crucial
Una de las herramientas de evaluación más sencillas y a la vez más poderosas para detectar la isquemia es la evaluación del tiempo de llenado capilar. Este test mide la velocidad con la que la sangre regresa a los pequeños capilares después de haber sido desplazada por presión.
Para realizarlo, se presiona firmemente la piel en la zona sospechosa (o un área de referencia cercana) hasta que se blanquee, y luego se suelta. Se mide el tiempo que tarda la piel en recuperar su color rosado normal. En condiciones de flujo sanguíneo adecuado, este tiempo suele ser inferior a 2 segundos. Sin embargo, si el tiempo de llenado capilar supera los 3 segundos, esto es un indicador crítico de que hay una obstrucción significativa en el flujo sanguíneo y que se requiere una acción inmediata para restablecerlo.
Este simple gesto, realizado por el profesional o incluso por el propio paciente bajo indicación, puede ser el aviso más temprano y directo de una oclusión.
| Indicador | Flujo Sanguíneo Normal | Isquemia (Alerta) |
|---|---|---|
| Color de la piel | Rosado, uniforme | Blanqueamiento, morado, livedo reticularis |
| Dolor | Leve molestia post-inyección | Agudo, persistente, inusual |
| Tiempo de llenado capilar | Menos de 2 segundos | Más de 3 segundos |
| Temperatura de la piel | Normal | Fría al tacto |
Etapas y Evolución de la Isquemia: El Reloj Biológico
Si la isquemia no se trata y el tejido permanece sin irrigación sanguínea, la situación progresa a través de distintas etapas, cada una más grave que la anterior:
- Primera fase (minutos a horas): Blanqueamiento, dolor, livedo reticularis, y el alargamiento del tiempo de llenado capilar, como ya hemos descrito.
- Segunda fase (alrededor del tercer día): Si la situación persiste, comienzan a aparecer pústulas o ampollas. Estas son pequeñas elevaciones llenas de líquido que indican daño celular avanzado. Estas pústulas pueden romperse y evolucionar a úlceras, dejando la piel expuesta y vulnerable a infecciones.
- Tercera fase (coagulación): A veces puede presentarse antes o simultáneamente con las pústulas. Se refiere a la formación de coágulos dentro de los vasos sanguíneos dañados, lo que agrava aún más la oclusión y la falta de irrigación.
- Última etapa (aproximadamente una semana después): La formación de una escara necrótica. Esto significa que el tejido ha muerto de forma irreversible. La escara es una costra oscura y dura que se forma sobre el tejido necrótico. En este punto, el daño es permanente y requerirá intervenciones más complejas para su manejo, como desbridamiento o injertos.
La progresión de estas etapas subraya la urgencia de la intervención temprana. Cada hora cuenta.
Tratamiento de la Isquemia por Ácido Hialurónico: La Hialuronidasa, Héroe Indispensable
La buena noticia es que, en el caso de la isquemia inducida por ácido hialurónico, existe un antídoto altamente efectivo: la hialuronidasa. Esta enzima es capaz de degradar y disolver el ácido hialurónico, permitiendo que el flujo sanguíneo se restablezca.
El tiempo es, una vez más, el factor más crítico. Es fundamental actuar dentro de las primeras 4 horas desde la aparición de los síntomas para restaurar el flujo sanguíneo y prevenir el daño permanente. Aunque se han reportado casos de éxito en tratamientos instaurados hasta 2-3 días después, esto no es lo óptimo y las secuelas pueden ser mayores. La ventana de oportunidad se cierra rápidamente.
El protocolo de tratamiento se basa en varios pilares:
- Aplicación de Hialuronidasa: Se administra una alta dosis de hialuronidasa directamente en la zona isquémica. La dosis exacta y la técnica de inyección pueden variar según el caso y la experiencia del profesional, pero el objetivo es inundar el área con la enzima para disolver el relleno obstructivo.
- Repetición horaria: La hialuronidasa tiene una vida media relativamente corta, por lo que las inyecciones deben repetirse cada hora, o según el criterio médico, hasta que los signos de isquemia comiencen a revertirse y el flujo sanguíneo se normalice.
- Masajes: La aplicación de masajes suaves y continuos en la zona ayuda a dispersar la hialuronidasa y a promover la circulación sanguínea.
- Compresas calientes: El calor local ayuda a dilatar los vasos sanguíneos y mejorar el flujo, complementando la acción de la hialuronidasa.
- Tratamientos complementarios: Se pueden administrar medicamentos como la aspirina para prevenir la agregación plaquetaria (formación de coágulos) y mejorar la microcirculación. Otros fármacos como vasodilatadores también pueden ser considerados.
Diagnóstico y Herramientas Complementarias: Precisión en la Intervención
Para asegurar la máxima eficacia del tratamiento, es importante no solo actuar rápido, sino también con precisión. Aquí es donde entran en juego las herramientas diagnósticas:
- Ultrasonografía (Ecografía): Realizar una ecografía del área afectada es altamente recomendable. Permite al médico identificar con exactitud la ubicación del ácido hialurónico, su relación con los vasos sanguíneos y la extensión de la oclusión. Esto guía la aplicación de la hialuronidasa de manera más precisa, asegurando que el antídoto llegue exactamente donde se necesita.
- Corticoides orales: En algunos casos, se pueden administrar corticoides orales para reducir la inflamación y el edema asociados a la isquemia y a la respuesta del cuerpo a la hialuronidasa.
- Antibióticos: Si hay signos de infección o riesgo elevado (especialmente si hay ulceración o pústulas), los antibióticos pueden ser necesarios para prevenir o tratar complicaciones infecciosas.
Áreas de Riesgo y Prevalencia de la Isquemia: Conociendo el Mapa
Aunque la isquemia es una complicación rara, puede ocurrir en cualquier área donde se inyecten rellenos. Sin embargo, ciertas zonas anatómicas presentan un mayor riesgo debido a su compleja vascularización y la presencia de arterias terminales, donde una oclusión puede tener un impacto más significativo. Las áreas más susceptibles incluyen:
- Glabela: La zona entre las cejas.
- Nariz: Una de las zonas de mayor riesgo debido a la intrincada red vascular y la presencia de arterias terminales.
- Frente: También con una vascularización compleja.
- Surco nasogeniano: Las líneas que van de la nariz a las comisuras de la boca.
- Labios: Otra zona con una rica red vascular.
Es crucial que el profesional que realiza el procedimiento tenga un conocimiento anatómico profundo y una técnica de inyección meticulosa para minimizar estos riesgos. Afortunadamente, a pesar de la preocupación que puede generar, la isquemia por rellenos de ácido hialurónico es una situación muy poco frecuente, lo que subraya la seguridad general de estos procedimientos cuando son realizados por manos expertas.
Conclusión y Recomendaciones Finales: La Prevención y la Reacción
La isquemia por ácido hialurónico es una complicación seria pero manejable si se aborda con el conocimiento y la rapidez adecuados. La clave del éxito radica en dos pilares fundamentales: el reconocimiento temprano y la acción inmediata.
Para los profesionales de la medicina estética, es absolutamente esencial:
- Tener Hialuronidasa disponible: Debe ser un elemento indispensable en cada consulta donde se realicen procedimientos con ácido hialurónico. No es una opción, es una necesidad.
- Formación continua: Mantenerse actualizado en anatomía vascular, técnicas de inyección seguras y, especialmente, en el diagnóstico y manejo de complicaciones.
- Evaluación constante: Realizar el test de llenado capilar y observar atentamente al paciente durante y después del procedimiento.
Para los pacientes, la recomendación es clara:
- Elegir un profesional cualificado: Asegúrese de que su médico tenga la experiencia, la formación y el conocimiento necesarios para realizar el procedimiento y, lo que es igualmente importante, para manejar cualquier complicación.
- Informarse: Conozca los signos de alarma y no dude en contactar a su médico ante cualquier síntoma inusual.
Un protocolo de acción bien establecido y aplicado con celeridad es la clave para un desenlace favorable en casos de isquemia. La educación y la preparación son nuestras mejores herramientas para navegar con seguridad en el camino de la medicina estética.
Preguntas Frecuentes (FAQ) sobre Isquemia por Rellenos
¿Qué tan común es la isquemia después de un relleno con ácido hialurónico?
Afortunadamente, la isquemia es una complicación muy poco común. Las tasas varían, pero se consideran raras, especialmente cuando los procedimientos son realizados por profesionales experimentados y con un profundo conocimiento anatómico.
¿Cuánto tiempo tengo para actuar si sospecho de isquemia?
El tiempo es oro. Es fundamental actuar dentro de las primeras 4 horas desde el inicio de los síntomas para tener la mejor oportunidad de restaurar el flujo sanguíneo y prevenir daños permanentes. Aunque hay casos reportados de éxito más allá de este período, no es lo ideal y el riesgo de secuelas aumenta considerablemente.
¿La hialuronidasa siempre funciona para revertir la isquemia?
La hialuronidasa es el tratamiento de primera línea y es altamente efectiva para disolver el ácido hialurónico. Si se administra de manera adecuada y oportuna, tiene una alta tasa de éxito en la reversión de la isquemia. Sin embargo, la efectividad puede disminuir si el tratamiento se retrasa demasiado o si la oclusión es muy severa.
¿Puede la isquemia causar daños permanentes?
Sí, si el flujo sanguíneo no se restaura a tiempo, la isquemia puede llevar a la necrosis (muerte del tejido). Esto puede resultar en cicatrices permanentes, úlceras y, en casos muy graves, la necesidad de intervenciones quirúrgicas reconstructivas.
¿Es normal sentir algo de dolor o tener un poco de hinchazón después de un relleno?
Sí, es normal experimentar algo de molestia, hinchazón leve, enrojecimiento o pequeños hematomas en la zona de la inyección. Sin embargo, el dolor intenso, persistente, el blanqueamiento de la piel, los cambios de coloración (azul/morado) o el patrón de livedo reticularis no son normales y deben ser evaluados de inmediato.
¿Qué debo hacer si veo signos de isquemia en mí o en alguien más después de un relleno?
Contacte inmediatamente al profesional que realizó el procedimiento o acuda a un servicio de emergencia. Describa detalladamente los síntomas y el momento en que aparecieron. La rapidez en la atención es crucial.
¿Cómo puedo reducir el riesgo de isquemia?
La mejor manera de reducir el riesgo es elegir un profesional de la medicina estética altamente cualificado, con amplia experiencia en inyectables y un profundo conocimiento de la anatomía facial. Asegúrese de que la clínica tenga hialuronidasa disponible y un protocolo claro para el manejo de complicaciones.
Si quieres conocer otros artículos parecidos a Isquemia por Ácido Hialurónico: Alerta en Belleza puedes visitar la categoría Cabello.

