25/12/2012
La respiración es un proceso vital que a menudo damos por sentado. Sin embargo, detrás de cada inhalación y exhalación se esconde una compleja interacción de presiones, resistencias y gradientes que aseguran que nuestro cuerpo reciba el oxígeno que necesita y elimine el dióxido de carbono. Comprender estos mecanismos no solo es fascinante, sino también fundamental para la evaluación de la salud pulmonar. En este artículo, profundizaremos en conceptos clave como la presión alveolar, la resistencia de las vías respiratorias y el crucial gradiente alveolo-arterial, desglosando cómo funcionan estos sistemas interconectados para mantenernos vivos y saludables.

- La Presión Alveolar: El Motor del Flujo Aéreo
- La Resistencia de las Vías Respiratorias: Un Desafío al Flujo de Aire
- El Crucial Gradiente Alveolo-Arterial (A-a): Un Indicador de Oxigenación
- La Prueba de Gasometría Arterial (GSA): Una Ventana a tu Oxigenación
- Preguntas Frecuentes sobre la Fisiología Respiratoria y el Intercambio Gaseoso
La Presión Alveolar: El Motor del Flujo Aéreo
La presión alveolar se define como la presión del aire dentro de los alvéolos pulmonares, esas diminutas y numerosas estructuras en forma de sacos de aire donde ocurre el intercambio gaseoso vital entre el aire y la sangre. Para que el aire pueda moverse desde la atmósfera exterior hacia el interior de los pulmones, y viceversa, es imprescindible que exista una diferencia de presión, o gradiente, entre la presión atmosférica y la presión alveolar. Este gradiente es el principal impulsor del flujo aéreo durante la ventilación.
Respiración Espontánea: Un Delicado Equilibrio de Presiones
En el proceso de respiración espontánea, la acción coordinada de los músculos inspiratorios, principalmente el diafragma y los músculos intercostales externos, provoca una expansión significativa de la cavidad torácica. Esta expansión genera una disminución de la presión intrapleural, la cual es normalmente subatmosférica (es decir, inferior a la presión del aire exterior). Al disminuir la presión intrapleural, los pulmones, que están elásticamente unidos a la pared torácica, se expanden, lo que a su vez reduce la presión dentro de los alvéolos. Esta reducción de la presión alveolar crea un gradiente de presión favorable: el aire se mueve desde el exterior, donde la presión es mayor, hacia los alvéolos, donde es menor, superando la resistencia inherente de las vías respiratorias. Este influjo de aire continúa hasta que, al final de la inspiración, la presión alveolar se iguala con la presión atmosférica, deteniendo temporalmente el flujo. Durante la espiración, que suele ser un proceso pasivo en reposo, los músculos inspiratorios se relajan, la cavidad torácica se retrae a su tamaño original, la presión intrapleural aumenta y, consecuentemente, la presión alveolar se eleva por encima de la atmosférica, invirtiendo el gradiente y forzando la salida del aire de los pulmones.
La Presión Transpulmonar: La Fuerza que Mantiene los Pulmones Abiertos
La presión transpulmonar es la diferencia entre la presión alveolar y la presión intrapleural. Esta medida es crucial porque representa las fuerzas elásticas que tienden a colapsar los pulmones, y es la presión neta que mantiene los pulmones expandidos. Si bien la presión intrapleural no es perfectamente uniforme en todo el tórax debido a la influencia de la gravedad (siendo más negativa en las partes dorsales y menos negativa en las ventrales) y otros factores como las fuerzas del hilio o la forma de la pared torácica, la medición de la presión intraesofágica se considera una estimación representativa de la presión intrapleural media. Comprender la presión transpulmonar es vital para evaluar la distensibilidad pulmonar y el riesgo de colapso alveolar.
La Resistencia de las Vías Respiratorias: Un Desafío al Flujo de Aire
La resistencia de las vías respiratorias (RVR) es, en esencia, la oposición que encuentran los gases al moverse a través de los conductos aéreos de los pulmones. Se puede conceptualizar de manera similar a la Ley de Ohm en electricidad, donde la resistencia es el cociente entre el cambio de presión alveolar y el flujo de aire. Una RVR elevada significa que se requiere un esfuerzo mayor y un gradiente de presión más pronunciado para lograr el mismo flujo de aire, lo que se traduce en un incremento significativo del trabajo respiratorio.
Factores Determinantes de la Resistencia de las Vías Respiratorias
- Volumen Pulmonar: La RVR es inversamente proporcional al volumen pulmonar. A medida que los pulmones se inflan por encima del volumen residual, el tejido pulmonar elástico (parénquima) ejerce una tracción radial sobre las paredes de las vías respiratorias, lo que las dilata y las mantiene más abiertas, reduciendo así la resistencia. Esta relación es de naturaleza hiperbólica, lo que significa que pequeños cambios en el volumen pulmonar a bajas capacidades pueden tener un gran impacto en la resistencia.
- Naturaleza del Flujo Aéreo: El tipo de flujo de gas también es crucial. Con vías aéreas despejadas y bajas velocidades de flujo, el movimiento del gas es predominantemente laminar (suave y ordenado), resultando en una baja resistencia. Sin embargo, la presencia de obstrucciones (como mucosidad o broncoespasmo) o velocidades de flujo elevadas pueden inducir un flujo turbulento, que incrementa drásticamente la resistencia y el esfuerzo necesario para respirar. La medición precisa de la RVR debe realizarse siempre que haya flujo de gas.
- Pared Torácica: En situaciones de ventilación con presión positiva (como la ventilación mecánica), la pared torácica intacta también ofrece resistencia a la expansión pulmonar, contribuyendo a la resistencia respiratoria total (Rrs).
Medición y Modulación de la Resistencia Respiratoria
La resistencia respiratoria total puede estimarse mediante técnicas que aplican un flujo de aire oscilante a las vías respiratorias y miden los cambios resultantes en la presión y el flujo. Investigaciones como las de Lehane et al. (1980) y Watney et al. (1987, 1988) han desarrollado métodos para medir la RVR en función del volumen pulmonar, permitiendo derivar la conductancia específica de las vías aéreas inferiores (s.Glaw), que es el valor recíproco de la resistencia.
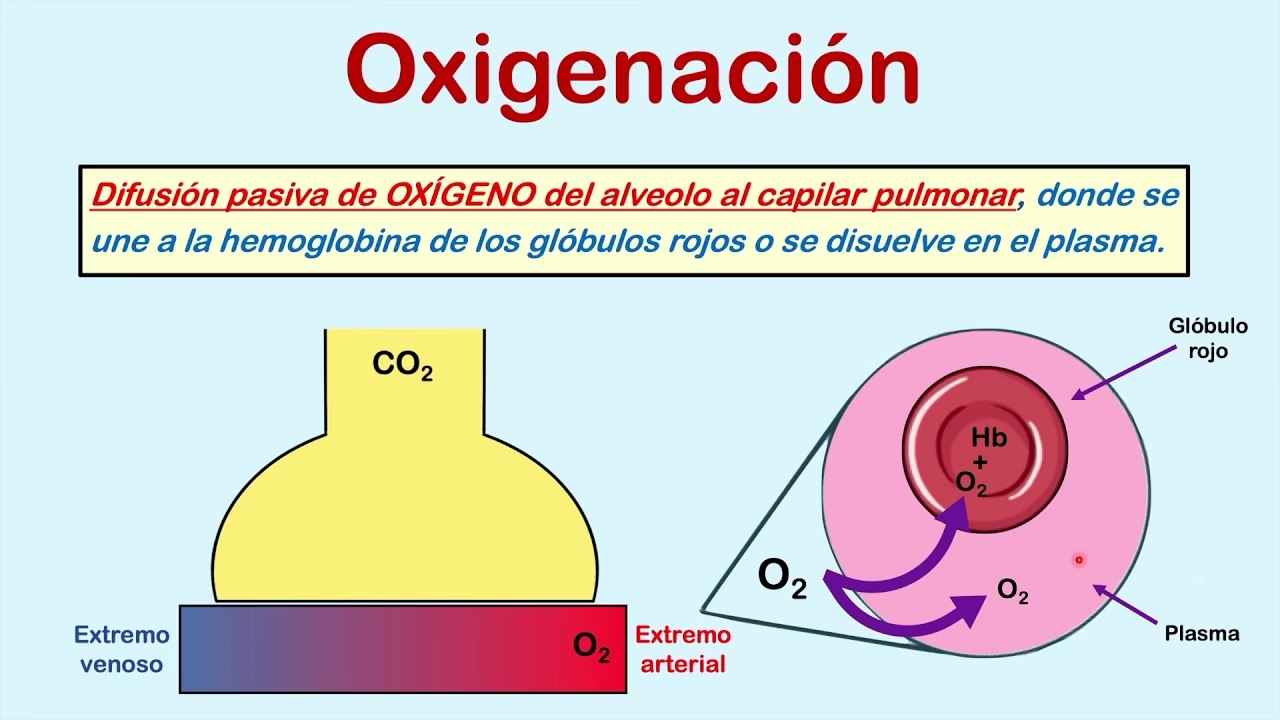
La RVR puede verse afectada por diversas condiciones y sustancias:
- Anestésicos Inhalatorios: Algunos agentes anestésicos, como la xilacina, acepromacina, halotano y enflurano, han demostrado efectos broncodilatación, disminuyendo la resistencia. Sin embargo, otros como el isoflurano (en ponis) o el desflurano (en humanos a concentraciones más altas) pueden incrementarla. Curiosamente, en humanos, el isoflurano y el sevoflurano no suelen alterar significativamente la resistencia.
- Hipoxia: En modelos animales como los perros, la hipoxia puede provocar cambios en la RVR, atribuidos tanto a la broncoconstricción como a alteraciones en el volumen pulmonar.
- Enfermedades de las Vías Aéreas Pequeñas: Aunque individualmente cada pequeña vía aérea tiene una resistencia considerable, colectivamente, debido a su gran número y disposición en paralelo, contribuyen poco a la resistencia pulmonar total en condiciones normales. Esta particularidad es importante clínicamente, ya que las enfermedades que afectan predominantemente a estas pequeñas vías (como la bronquiolitis) pueden no ser detectadas por las mediciones de resistencia total hasta que la patología está muy avanzada.
Impacto de la Resistencia del Aparato Respiratorio
El equipo utilizado para la ventilación, como los circuitos de anestesia o los tubos endotraqueales, puede ofrecer una resistencia considerablemente superior a la del propio tracto respiratorio del paciente. Si bien una resistencia espiratoria moderada no suele ser problemática en individuos que respiran espontáneamente (y de hecho, la presión positiva al final de la espiración o PEEP tiene beneficios), es crucial minimizar la resistencia del aparato para reducir el trabajo respiratorio. Estudios históricos han evidenciado que incluso los conectores de tubos endotraqueales pueden generar una resistencia significativa en comparación con el resto del sistema.
Una alta resistencia del aparato puede alterar la presión intratorácica media. Por ejemplo, una resistencia espiratoria elevada que induce turbulencia, combinada con una baja tasa inspiratoria, puede resultar en una presión intratorácica media por encima de la atmosférica. Esto puede comprometer el "bombeo toracoabdominal" que facilita el retorno venoso al corazón, con potenciales efectos cardiovasculares adversos. Por otro lado, presiones intratorácicas medias muy subatmosféricas pueden ser igualmente peligrosas, posiblemente induciendo edema pulmonar o, más pertinentemente, reduciendo el volumen pulmonar. El atrapamiento de gas en los pulmones, un fenómeno donde el aire queda retenido, se facilita a bajos volúmenes pulmonares, lo que puede causar una obstrucción generalizada de las vías respiratorias y un deterioro grave de la función pulmonar.
El Crucial Gradiente Alveolo-Arterial (A-a): Un Indicador de Oxigenación
El gradiente alveolo-arterial (A-a) es una medida diagnóstica fundamental que cuantifica la diferencia entre la concentración de oxígeno en los alvéolos (PAO2) y en la sangre arterial (PaO2). Su valor clínico reside en su capacidad para ayudar a identificar la causa subyacente de la hipoxemia, es decir, la disminución anormal de los niveles de oxígeno en la sangre.
Cálculo e Interpretación del Gradiente A-a
La fórmula para calcular este gradiente es directa: Gradiente A-a = PAO2 – PaO2.
- PaO2 (Presión arterial de oxígeno): Este valor se obtiene directamente de un análisis de sangre arterial, conocido como gasometría arterial (GSA) o puede estimarse a partir de una gasometría venosa en ciertos contextos.
- PAO2 (Presión alveolar de oxígeno): A diferencia de la PaO2, la presión alveolar de oxígeno no se mide directamente. En su lugar, se calcula utilizando la ecuación del gas alveolar: PAO2 = (Patm – PH2O) FiO2 – PaCO2/RQ.
- Patm (Presión atmosférica): La presión barométrica del aire ambiente.
- PH2O (Presión de vapor de agua): La presión del vapor de agua en los alvéolos, que es constante a la temperatura corporal.
- FiO2 (Fracción de oxígeno inspirado): El porcentaje de oxígeno en el aire que se está respirando (por ejemplo, 0.21 para el aire ambiente).
- PaCO2 (Presión arterial de dióxido de carbono): Se obtiene de la gasometría arterial y es crucial porque refleja la ventilación alveolar.
- RQ (Cociente respiratorio): La relación entre el CO2 producido y el O2 consumido, generalmente asumido en 0.8 en situaciones clínicas.
En un sistema respiratorio "perfecto", no existiría un gradiente A-a; el oxígeno se difundiría completamente a través de la membrana capilar, igualando las presiones en el sistema arterial y los alvéolos. Sin embargo, en la fisiología humana real, siempre existe un ligero gradiente fisiológico. Esto se debe principalmente a un desequilibrio fisiológico entre la ventilación y la perfusión (V/Q) en diferentes regiones pulmonares, por ejemplo, la perfusión y ventilación varían entre el ápice y la base del pulmón. Este gradiente fisiológico aumenta con la edad, y un valor esperado puede estimarse con la fórmula: Gradiente A-a esperado = (Edad + 10) / 4. Un gradiente A-a calculado que está por encima del valor esperado para la edad del paciente sugiere que la hipoxia se debe a una disfunción en la unidad alveolo-capilar.
Significado Clínico: Diferenciando la Causa de la Hipoxemia
El gradiente A-a es una herramienta invaluable en el diagnóstico diferencial de pacientes con hipoxemia de etiología incierta. Permite clasificar las causas de la hipoxemia en dos grandes categorías: aquellas de origen extrapulmonar (fuera de los pulmones) o intrapulmonar (dentro de los pulmones).
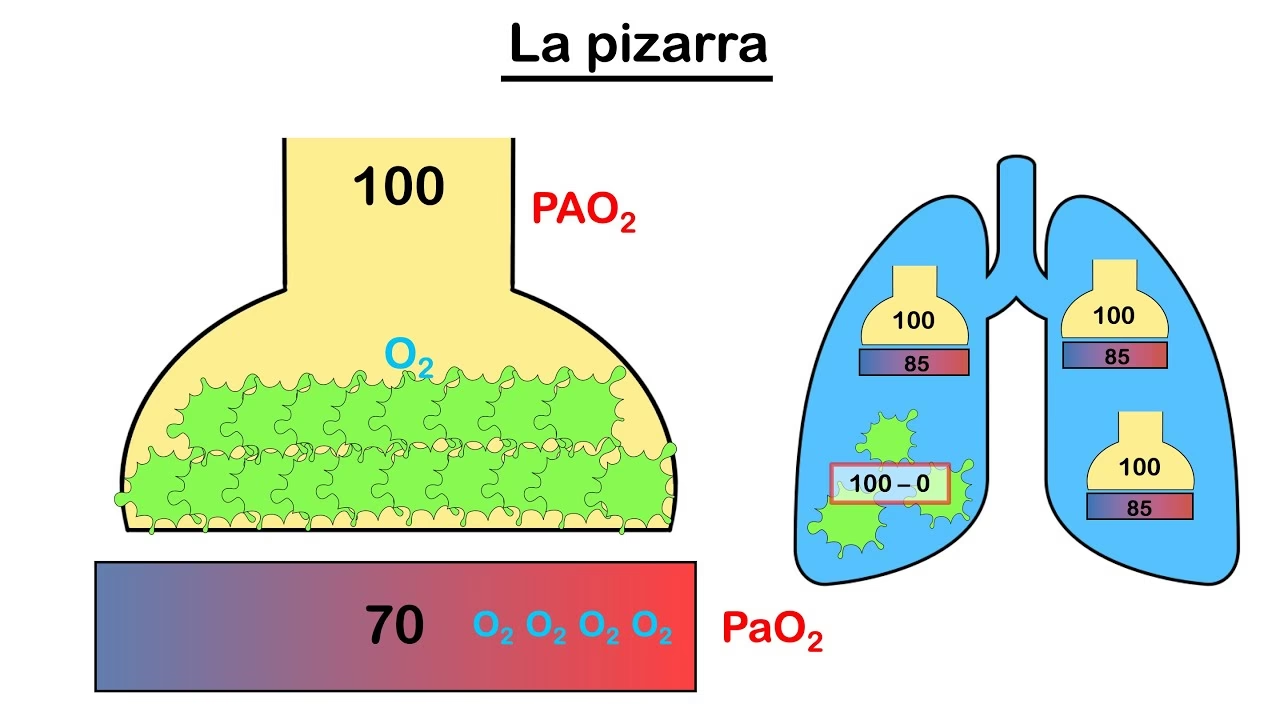
Para facilitar la comprensión, podemos usar una analogía: visualicemos el viaje del oxígeno por el cuerpo como un río. El sistema respiratorio representa la primera parte del río. Una cascada simboliza las paredes alveolares y capilares, y la segunda parte del río representa el sistema arterial. Finalmente, el río desemboca en un lago, que representa la perfusión de los órganos vitales. La hipoxemia se asemeja a una disminución del flujo en este río, que eventualmente podría secar el lago, causando daño tisular.
Tabla Comparativa: Etiologías de Hipoxemia y su Gradiente A-a
| Causa de Hipoxemia | Mecanismo y Analogía del Río | Gradiente A-a Esperado | Ejemplos Clínicos Comunes |
|---|---|---|---|
| Hipoventilación | Disminución generalizada de la ventilación. El flujo del río disminuye en ambas partes (antes y después de la cascada). Tanto el PAO2 como el PaO2 disminuyen, pero su diferencia se mantiene normal. | Normal | Depresión del sistema nervioso central (sobredosis de opioides), enfermedades neuromusculares (miastenia gravis, Guillain-Barré), deformidades de la pared torácica (cifoscoliosis severa), obstrucción de la vía aérea superior. |
| Problema de difusión / Desequilibrio V/Q (shunt, espacio muerto) | Disfunción en el intercambio gaseoso a nivel alveolo-capilar. La "cascada" está obstruida, permitiendo que el agua (oxígeno) fluya bien en la primera parte del río (alvéolos) pero no en la segunda (arterias). Hay oxígeno alveolar, pero no llega a la sangre. | Elevado | Neumonía, Síndrome de Dificultad Respiratoria Aguda (SDRA), edema pulmonar, fibrosis pulmonar, embolia pulmonar, cortocircuito intrapulmonar (shunt). |
Como principio general, cualquier patología que afecte directamente la integridad o función de la unidad alveolo-capilar (es decir, el lugar donde el oxígeno debería pasar de los alvéolos a la sangre) resultará en un gradiente A-a elevado. Esto incluye afecciones como la neumonía, el edema pulmonar, la fibrosis pulmonar o el síndrome de dificultad respiratoria aguda, donde existe una barrera física o funcional que impide la difusión eficiente del oxígeno.
La Prueba de Gasometría Arterial (GSA): Una Ventana a tu Oxigenación
La gasometría arterial (GSA), también conocida como análisis de gases en sangre arterial, es una prueba diagnóstica crucial que mide las concentraciones de oxígeno y dióxido de carbono (CO2) en una muestra de sangre extraída directamente de una arteria. A diferencia de las muestras de sangre venosa, la sangre arterial ofrece una representación precisa de los niveles de gases después de que han pasado por el proceso de intercambio pulmonar, lo que la hace indispensable para evaluar la función respiratoria.
Componentes Esenciales de una Gasometría Arterial
Una GSA proporciona múltiples mediciones que son vitales para comprender la función pulmonar, la oxigenación de la sangre y el equilibrio ácido-base del cuerpo:
- Presión Parcial de Oxígeno (PaO2): Esta medición indica la presión del oxígeno que está disuelto en la porción líquida de la sangre. Es un reflejo directo de la eficiencia con la que el oxígeno se transfiere desde los alvéolos de los pulmones hacia el torrente sanguíneo durante la inhalación. Los valores normales suelen oscilar entre 80 y 100 mmHg en adultos jóvenes.
- Presión Parcial de Dióxido de Carbono (PaCO2): Mide la cantidad de dióxido de carbono presente en la sangre arterial. El CO2 es un producto de desecho metabólico ácido que el cuerpo genera continuamente. Este valor es un excelente indicador de la efectividad de la ventilación pulmonar, es decir, qué tan bien los pulmones están eliminando el CO2 del cuerpo durante la exhalación. Valores elevados sugieren hipoventilación, mientras que valores bajos pueden indicar hiperventilación.
- Saturación de Oxígeno (O2 Sat): Aunque relacionada con la PaO2, la saturación de oxígeno mide el porcentaje de la hemoglobina en los glóbulos rojos que está unida al oxígeno. Es una medida de la capacidad de transporte de oxígeno de la sangre. Una saturación normal suele ser del 95% o superior.
- Equilibrio Ácido-Base (Nivel de pH): El pH sanguíneo es una medida de la acidez o alcalinidad de la sangre. El cuerpo mantiene un pH sanguíneo muy estrecho (generalmente entre 7.35 y 7.45) para asegurar el funcionamiento óptimo de las enzimas y los procesos celulares. Desviaciones hacia la acidez (acidosis) o la alcalinidad (alcalosis) pueden ser extremadamente peligrosas y afectar gravemente múltiples sistemas orgánicos.
- Concentración de Bicarbonato (HCO3): El bicarbonato es un electrolito crucial que forma parte del sistema de amortiguación del cuerpo, ayudando a controlar el equilibrio ácido-base y el volumen de líquidos. La mayoría del dióxido de carbono en la sangre se transporta en forma de bicarbonato, por lo que esta medición es fundamental para evaluar el componente metabólico del equilibrio ácido-base.
La gasometría arterial es una herramienta diagnóstica indispensable en entornos clínicos, permitiendo a los profesionales de la salud evaluar rápidamente la función respiratoria y metabólica de un paciente, diagnosticar condiciones como la insuficiencia respiratoria, la acidosis o la alcalosis, y guiar el tratamiento adecuado.
Preguntas Frecuentes sobre la Fisiología Respiratoria y el Intercambio Gaseoso
- ¿Qué significa si mi gradiente A-a es alto y tengo dificultad para respirar?
- Un gradiente A-a elevado, especialmente en presencia de disnea (dificultad para respirar), es un fuerte indicio de que existe un problema en la transferencia de oxígeno desde los alvéolos hacia la sangre. Esto sugiere una disfunción en la membrana alveolo-capilar, el lugar exacto donde ocurre el intercambio de gases. Posibles causas incluyen afecciones como la neumonía (donde los alvéolos están llenos de líquido o pus), el edema pulmonar (acumulación de líquido en los pulmones), la fibrosis pulmonar (cicatrización del tejido pulmonar que dificulta la difusión), o una embolia pulmonar (coágulo que bloquea el flujo sanguíneo a una parte del pulmón). En estos casos, aunque puede haber suficiente oxígeno en el aire que llega a los alvéolos, este no puede difundirse eficazmente a la sangre.
- ¿Cómo es posible que mi gradiente A-a sea normal si mis niveles de oxígeno en sangre son bajos (hipoxemia)?
- Sí, es una situación clínica importante. Si la hipoxemia se debe a una hipoventilación generalizada, significa que no estás respirando lo suficiente o tan profundamente como deberías. Esto provoca una acumulación de dióxido de carbono (PaCO2 alta) y una disminución proporcional tanto del oxígeno alveolar (PAO2) como del oxígeno arterial (PaO2). Dado que ambos valores disminuyen en concierto, la diferencia entre ellos (el gradiente A-a) permanece dentro de los límites normales. Las causas comunes de hipoventilación incluyen la depresión del sistema nervioso central (por ejemplo, debido a una sobredosis de medicamentos sedantes), enfermedades neuromusculares que afectan los músculos respiratorios (como la miastenia gravis o el síndrome de Guillain-Barré), o deformidades severas de la pared torácica (como la cifoescoliosis grave).
- ¿Cómo afecta la resistencia de las vías respiratorias mi capacidad para hacer ejercicio?
- Una alta resistencia de las vías respiratorias significa que se requiere un mayor esfuerzo y una mayor cantidad de energía para mover el aire dentro y fuera de los pulmones con cada respiración. Durante el ejercicio, la demanda de oxígeno del cuerpo aumenta drásticamente, lo que requiere un incremento significativo en la ventilación pulmonar. Si la resistencia es alta, este aumento en la ventilación se vuelve mucho más difícil y agotador, lo que lleva a fatiga muscular respiratoria y una sensación de disnea desproporcionada al esfuerzo, limitando severamente la capacidad de ejercicio. Enfermedades como el asma o la enfermedad pulmonar obstructiva crónica (EPOC) son ejemplos clásicos de condiciones con resistencia elevada que limitan la tolerancia al ejercicio.
- ¿Por qué el volumen pulmonar influye en la resistencia de las vías respiratorias?
- Esta relación se debe a las propiedades elásticas del tejido pulmonar. A medida que los pulmones se inflan (aumentan su volumen), el tejido pulmonar circundante ejerce una tracción radial, es decir, una fuerza que tira hacia afuera, sobre las paredes de las vías respiratorias. Esta tracción las dilata y las mantiene más abiertas, lo que reduce la resistencia al flujo de aire. Es como estirar una manguera; cuanto más estirada, más ancha se vuelve. Por el contrario, a volúmenes pulmonares bajos, esta tracción elástica disminuye, y las vías respiratorias tienden a estrecharse o incluso colapsarse, aumentando drásticamente la resistencia y dificultando la respiración.
- ¿Cuál es la diferencia entre PaO2 y O2 Sat en una gasometría arterial?
- Ambas son medidas de oxígeno en la sangre, pero representan cosas distintas. La PaO2 (presión parcial de oxígeno arterial) mide la cantidad de oxígeno disuelto directamente en el plasma sanguíneo. Es una medida de la presión de oxígeno y refleja la eficiencia del intercambio gaseoso en los pulmones. Por otro lado, la O2 Sat (saturación de oxígeno) mide el porcentaje de la hemoglobina (la proteína en los glóbulos rojos que transporta oxígeno) que está unida al oxígeno. La PaO2 es un indicador más sensible de problemas en la función pulmonar, mientras que la O2 Sat refleja la capacidad total de la sangre para transportar oxígeno. Generalmente, si la PaO2 es baja, la O2 Sat también será baja, pero la relación no es lineal (debido a la curva de disociación de la oxihemoglobina).
La comprensión de estos complejos mecanismos de la respiración no solo es fascinante, sino también fundamental para la evaluación y el tratamiento de una amplia gama de condiciones médicas. Desde el delicado equilibrio de presiones que permite cada aliento hasta el intrincado intercambio de gases a nivel microscópico, el sistema respiratorio es una maravilla de la fisiología humana que opera incansablemente para mantener nuestra vida.
Si quieres conocer otros artículos parecidos a La Respiración: Presión, Resistencia y Oxigenación puedes visitar la categoría Cabello.
