05/07/2020
En el vasto universo de la salud humana, existen condiciones que, aunque distintas en su origen, comparten la característica de afectar la vitalidad de nuestros tejidos, impactando directamente nuestra calidad de vida. Dos de estas condiciones, a menudo subestimadas pero de gran relevancia, son la Enfermedad Arterial Periférica (EAP) y las Úlceras por Presión (UPP). Ambas nos recuerdan la importancia de una buena circulación y de la integridad de nuestra piel, elementos fundamentales para el bienestar general. Aunque la EAP se centra en la salud vascular y las UPP en la salud cutánea, ambas pueden llevar a complicaciones graves si no se comprenden y abordan adecuadamente. En este artículo, desglosaremos cada una de ellas, explorando sus causas, síntomas, riesgos y, lo más importante, cómo podemos prevenirlas y manejarlas.
Comprendiendo la Enfermedad Arterial Periférica (EAP)
La Enfermedad Arterial Periférica, también conocida como enfermedad vascular periférica o enfermedad arterial oclusiva periférica, es una condición común pero a menudo infradiagnosticada. Se caracteriza por la acumulación de placa en las arterias de las piernas, que son los vasos sanguíneos encargados de transportar sangre rica en oxígeno y nutrientes desde el corazón hacia las extremidades. Cuando estas arterias se estrechan o se bloquean, el flujo sanguíneo se reduce significativamente, lo que puede causar una serie de problemas.
¿Qué es la placa y cómo afecta las arterias?
Las arterias, con su revestimiento interno liso, están diseñadas para permitir un flujo sanguíneo constante y prevenir la formación de coágulos. Sin embargo, en la EAP, la aterosclerosis entra en juego. La aterosclerosis es un proceso gradual en el que se forma una sustancia pegajosa llamada placa dentro de las paredes de las arterias. Esta placa está compuesta de grasa, colesterol, calcio y otras sustancias presentes en la sangre. A medida que la placa se acumula, las arterias se estrechan y se endurecen, perdiendo su elasticidad.
Muchas de estas acumulaciones de placa tienen una superficie externa dura y un interior blando. Esta superficie dura puede agrietarse o romperse, lo que atrae a las plaquetas (partículas en la sangre que ayudan a la coagulación) a la zona. La formación de coágulos sanguíneos alrededor de la placa puede estrechar aún más la arteria o incluso bloquearla por completo. Cuando esto sucede, la sangre no puede llegar a nutrir los órganos y tejidos por debajo de la obstrucción, lo que provoca daños y, en casos severos, la muerte del tejido, conocida como gangrena. Esto ocurre con mayor frecuencia en los dedos de los pies y los pies, pero también puede afectar las manos y los brazos.
Prevalencia y síntomas de la EAP
La EAP es más común de lo que se piensa, afectando a millones de personas en todo el mundo. A pesar de su prevalencia, a menudo no se diagnostica ni se trata lo suficiente, lo que subraya la necesidad de una mayor concienciación. Los factores de riesgo incluyen el tabaquismo, la diabetes, la presión arterial alta y el colesterol alto.
El síntoma más característico de la EAP es la claudicación, un término médico para el dolor o calambre en la pierna que aparece al caminar o hacer ejercicio y desaparece con el reposo. Este dolor se produce porque los músculos de la pierna no reciben suficiente oxígeno debido al flujo sanguíneo reducido. La gravedad del dolor puede variar, desde una molestia leve hasta un dolor insoportable que limita la actividad diaria.
Sin embargo, los peligros de la EAP van mucho más allá de las dificultades para caminar. La enfermedad aumenta significativamente el riesgo de desarrollar úlceras o llagas que no cicatrizan en las piernas o los pies. En casos graves, estas úlceras pueden evolucionar a zonas de tejido muerto (gangrena), haciendo necesaria la amputación del pie o la pierna. La progresión de la EAP puede ser más rápida en algunas personas que en otras, dependiendo de factores como la ubicación de la placa y la salud general del individuo.
Etapas de la Enfermedad Arterial Periférica
Los profesionales de la salud utilizan sistemas de clasificación para determinar la etapa de la EAP, lo que ayuda a guiar el tratamiento. Los sistemas más comunes son los de Fontaine y Rutherford. El sistema de Fontaine es más sencillo y clasifica la enfermedad en las siguientes etapas:
- Etapa I: Asintomático. No hay síntomas evidentes, a pesar de la presencia de la enfermedad. El flujo sanguíneo ya está comprometido, pero el cuerpo se adapta o la obstrucción no es lo suficientemente grave como para causar síntomas.
- Etapa II: Claudicación Leve. Dolor muscular leve en la pierna al caminar o hacer ejercicio que desaparece con el reposo. Puede ser una claudicación intermitente que se manifiesta solo con actividad intensa.
- Etapa III: Claudicación Moderada a Severa. El dolor al caminar es más intenso o aparece con menos esfuerzo, limitando significativamente la distancia que se puede recorrer. El reposo sigue aliviando el dolor.
- Etapa IV: Dolor en Reposo. El dolor en la pierna o el pie aparece incluso cuando la persona está en reposo, especialmente de noche. Esto indica una isquemia grave, donde el flujo sanguíneo es insuficiente incluso para las necesidades metabólicas básicas de los tejidos.
- Etapa V: Úlceras o Gangrena. Presencia de lesiones cutáneas (úlceras) o tejido muerto (gangrena), generalmente en los dedos de los pies o el pie. Esta es la etapa más avanzada y crítica, con un alto riesgo de amputación.
El diagnóstico de la EAP a menudo se realiza mediante un examen físico, la medición del índice tobillo-brazo (ITB), ecografías Doppler o angiografías. El tratamiento busca aliviar los síntomas, detener la progresión de la aterosclerosis y reducir el riesgo de eventos cardiovasculares. Incluye cambios en el estilo de vida (dejar de fumar, dieta saludable, ejercicio), medicamentos y, en casos avanzados, procedimientos de revascularización como angioplastia o cirugía de bypass.
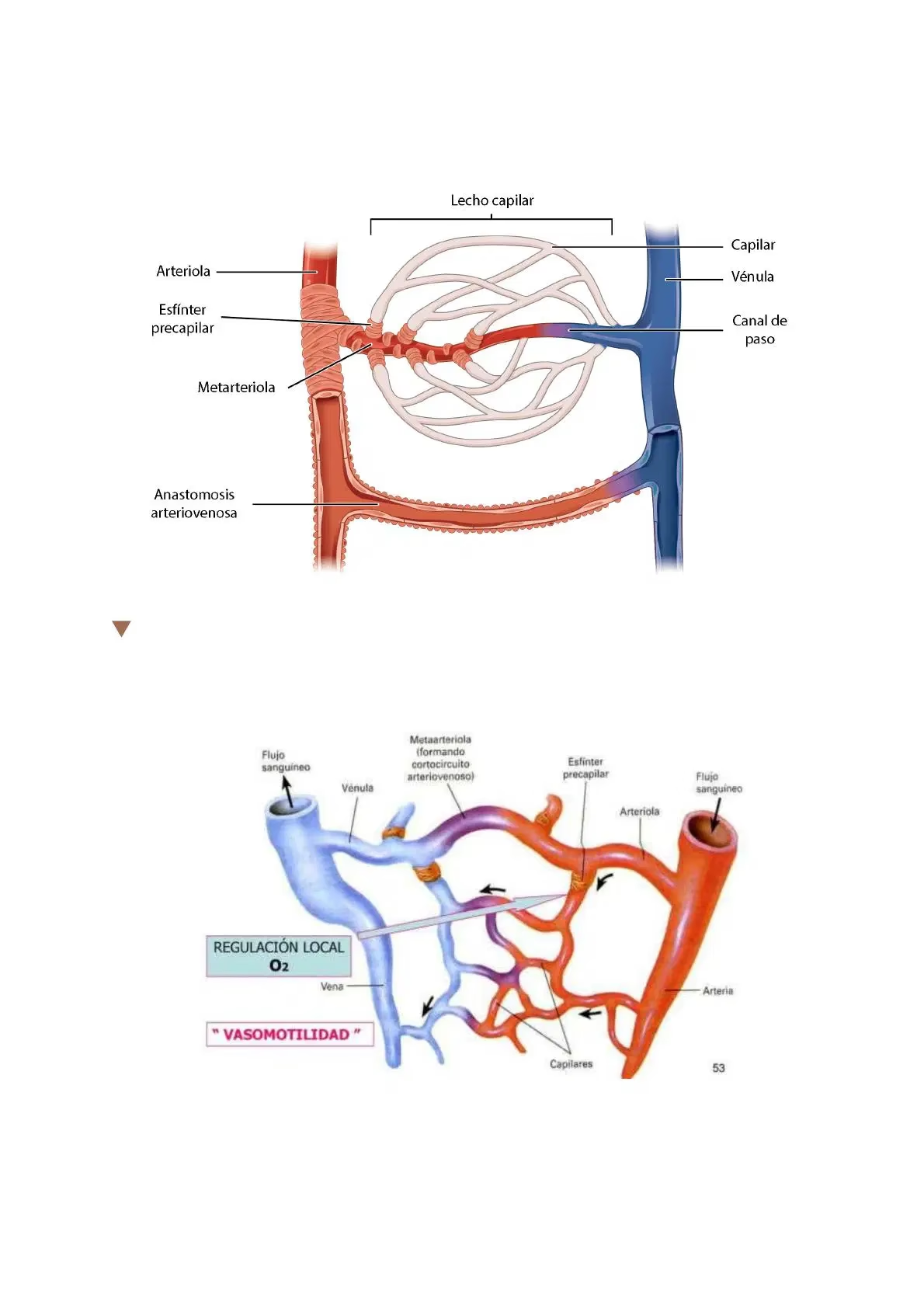
La Presión Capilar Normal y las Úlceras por Presión (UPP)
Mientras que la EAP se centra en las arterias grandes, la salud de los tejidos a nivel microscópico depende de la presión capilar y la integridad de la piel. Las Úlceras por Presión (UPP), también conocidas como escaras, son lesiones de la piel y los tejidos subyacentes que pueden afectar músculos e incluso huesos. Son un problema de salud importante, especialmente en pacientes inmovilizados, y constituyen un indicador directo de la calidad de los cuidados de enfermería.
Factores que contribuyen a las Úlceras por Presión
Las UPP son el resultado de una combinación de factores, siendo determinante la relación entre la presión y el tiempo de exposición. La integridad de la piel puede verse alterada fundamentalmente por cuatro factores:
- Presión: Es la fuerza que actúa perpendicularmente a la piel, aplastando los tejidos entre una prominencia ósea del paciente y una superficie externa (como una cama o una silla). La presión capilar normal, que es la presión dentro de los vasos sanguíneos más pequeños que nutren los tejidos, oscila entre 6 y 32 mmHg. Si la presión externa sobre la piel supera los 32 mmHg de forma sostenida, ocluirá el flujo sanguíneo capilar en los tejidos blandos, provocando isquemia (falta de oxígeno) y, si no se alivia, la necrosis (muerte) de los mismos. Estudios pioneros, como los de Kosiak, demostraron que una presión mantenida de 70 mmHg durante solo dos horas podía causar lesiones isquémicas significativas en los tejidos.
- Fricción: Es una fuerza tangencial que actúa paralelamente a la piel, produciendo roces. Ocurre cuando la piel se frota contra una superficie, como al arrastrar a un paciente en la cama.
- Cizallamiento: Esta fuerza externa combina los efectos de presión y fricción. Sucede cuando una parte del cuerpo se desliza en una dirección mientras otra parte permanece estática o se mueve en una dirección opuesta. Por ejemplo, cuando un paciente semisentado se desliza hacia abajo en la cama, la piel de la espalda puede quedar fija mientras los tejidos profundos se desplazan.
- Humedad: Un control ineficaz de la humedad puede deteriorar la piel y provocar problemas como la maceración (reblandecimiento de la piel). La incontinencia (fecal y/o urinaria), la sudoración profusa, un secado inadecuado de la piel tras la higiene y el exudado de heridas aumentan la susceptibilidad de la piel a la erosión y ulceración. La humedad también incrementa el riesgo de infección y fricción.
Evaluación y Clasificación de las UPP
La valoración del riesgo de padecer UPP en el ámbito hospitalario se realiza comúnmente mediante escalas validadas, como la escala de Braden. Esta escala evalúa factores como la percepción sensorial, la humedad, la actividad, la movilidad, la nutrición y la fricción/cizallamiento, asignando una puntuación que indica el nivel de riesgo.
Aunque las UPP pueden aparecer en cualquier parte del cuerpo, son más frecuentes en las prominencias óseas, como el sacro, los talones, las caderas, los codos, los hombros y la parte posterior de la cabeza.
La prevalencia de UPP es un indicador clave de la calidad asistencial. En España, por ejemplo, la prevalencia en asistencia especializada fue del 7,87% en 2013. Es crucial destacar que, según estimaciones, hasta el 95% de las UPP podrían prevenirse si se adoptaran estrategias educativas integradas en guías de práctica clínica y se dispusiera de los recursos materiales necesarios.
La European Pressure Ulcer Advisory Panel (EPUAP) establece un sistema de clasificación de las UPP en estadios, basado en la profundidad del daño tisular:
- Estadio I: Alteración observable en la piel íntegra, con un enrojecimiento que no desaparece al presionar (eritema no blanqueable). En pieles oscuras, puede manifestarse como tonos azules o morados. Puede haber cambios en la temperatura (caliente o fría), consistencia del tejido (edema, induración) o sensaciones (dolor, escozor) en comparación con un área adyacente no afectada.
- Estadio II: Pérdida parcial del grosor de la piel que afecta la epidermis, la dermis o ambas. Se presenta como una úlcera superficial con aspecto de abrasión, ampolla (intacta o rota) o cráter superficial. No hay tejido necrótico, esfacelos ni escaras.
- Estadio III: Pérdida total del grosor de la piel que implica lesión o necrosis del tejido subcutáneo. La lesión puede extenderse hacia abajo, pero no a través de la fascia subyacente (la capa de tejido que cubre el músculo). Pueden presentarse lesiones con cavernas, tunelizaciones o trayectos sinuosos (socavamiento).
- Estadio IV: Pérdida total del grosor de la piel con destrucción extensa, necrosis de tejido o daño en músculo, hueso o estructuras de soporte como tendones o cápsulas articulares. Al igual que en el estadio III, pueden observarse cavernas, tunelizaciones o trayectos sinuosos.
Incidencia de UPP en Cirugía y su Impacto
La aparición de UPP durante intervenciones quirúrgicas prolongadas es una preocupación creciente. Aunque existen pocos estudios específicos en nuestro país que relacionen directamente las UPP con cirugías de larga duración, es lógico inferir un riesgo elevado. Se estima que una intervención de más de 90 minutos puede aumentar el riesgo de una UPP de grado I en una piel con factores de riesgo.
Un estudio nacional de prevalencia de úlceras por presión en España de 2005 reveló que entre 57.000 y 100.000 personas son atendidas diariamente por problemas relacionados con UPP, siendo los pacientes mayores de 65 años el grupo más afectado (casi el 85%). La incidencia de UPP intraoperatoria varía en la literatura, con cifras que oscilan entre el 7% y el 27,3%.
Un estudio específico sobre pacientes sometidos a artrodesis de columna (cirugía de espalda) en un hospital universitario durante dos años, encontró una prevalencia de UPP del 14%. La mayoría de estas lesiones fueron de grado II (51,4%), y las localizaciones más frecuentes fueron el tórax (46,9%) y la frente (15,6%). Aunque en este estudio particular no se encontró una relación significativa entre el aumento del tiempo quirúrgico y la aparición de UPP, la literatura general sí establece una correlación, sugiriendo que por cada 30 minutos de cirugía que supere las 4 horas, el riesgo de UPP puede incrementarse en un 33%.
Las UPP tienen repercusiones muy negativas en la salud y la calidad de vida de los pacientes. Aumentan la morbilidad y la mortalidad (el riesgo de muerte puede ser de dos a cuatro veces superior en pacientes con UPP), prolongan las estancias hospitalarias (hasta cinco veces más), y generan un gasto sanitario considerable. Se estima que el gasto asociado a las UPP en España es de 602 millones de euros, una cifra alarmante si se considera que un alto porcentaje de estas lesiones son prevenibles con medidas efectivas y una detección precoz.
Tabla Comparativa: EAP vs. UPP
Aunque son condiciones distintas, la EAP y las UPP comparten la importancia de un flujo sanguíneo adecuado y la integridad tisular para la salud. A continuación, una tabla que resume sus características principales:
| Característica Principal | Enfermedad Arterial Periférica (EAP) | Úlceras por Presión (UPP) |
|---|---|---|
| Causa Primaria | Acumulación de placa (aterosclerosis) en arterias periféricas | Presión prolongada, fricción, cizallamiento y humedad |
| Afectación Principal | Flujo sanguíneo a extremidades (principalmente piernas) | Piel y tejidos subyacentes, especialmente sobre prominencias óseas |
| Síntoma Característico | Claudicación (dolor al caminar que cede con reposo) | Eritema, dolor, o pérdida de tejido en la piel |
| Riesgos Mayores | Isquemia crítica de extremidades, amputación, eventos cardiovasculares (infarto, accidente cerebrovascular) | Infección, dolor crónico, aumento de la estancia hospitalaria, sepsis, mortalidad |
| Prevención Clave | Control de factores de riesgo cardiovascular (tabaco, diabetes, colesterol alto, hipertensión), ejercicio regular | Alivio de presión (cambios de posición, superficies de apoyo especiales), cuidado de la piel, nutrición adecuada |
Preguntas Frecuentes (FAQ)
Sobre la Enfermedad Arterial Periférica (EAP)
¿La EAP afecta solo las piernas?
Aunque es más común y sintomática en las piernas, la aterosclerosis que causa la EAP es una enfermedad sistémica. Esto significa que la acumulación de placa puede ocurrir en cualquier arteria del cuerpo, incluyendo las que irrigan los brazos, el abdomen y, lo más crítico, el corazón (enfermedad coronaria) y el cerebro (enfermedad cerebrovascular).
¿Cómo se diagnostica la EAP?
El diagnóstico inicial a menudo se realiza con un examen físico y la medición del índice tobillo-brazo (ITB), que compara la presión arterial en el tobillo con la del brazo. Un ITB bajo sugiere EAP. Otros métodos incluyen ecografías Doppler para visualizar el flujo sanguíneo, angiografías (convencionales, por TC o por RM) para obtener imágenes detalladas de las arterias, y pruebas de esfuerzo.
¿Se puede prevenir la EAP?
Sí, gran parte de la EAP es prevenible. Las estrategias clave incluyen dejar de fumar (el factor de riesgo más importante), controlar la diabetes, la presión arterial alta y el colesterol, mantener un peso saludable, seguir una dieta equilibrada rica en frutas, verduras y granos integrales, y realizar ejercicio físico regularmente. La detección temprana y el manejo de estos factores de riesgo son cruciales.
Sobre las Úlceras por Presión (UPP)
¿Quiénes están en mayor riesgo de desarrollar úlceras por presión?
Los pacientes con mayor riesgo incluyen aquellos con movilidad reducida o inmovilizados (por ejemplo, encamados o en silla de ruedas), personas mayores, pacientes desnutridos, aquellos con incontinencia, y quienes tienen enfermedades crónicas que afectan la circulación o la sensibilidad (como la diabetes).
¿Las úlceras por presión son siempre dolorosas?
No necesariamente. El dolor es un síntoma común, especialmente en las etapas iniciales, pero puede variar. En pacientes con daño nervioso o afecciones que afectan la percepción sensorial (como la neuropatía diabética o lesiones medulares), es posible que no sientan dolor, lo que dificulta la detección temprana y aumenta el riesgo de que la úlcera progrese.
¿Cómo se tratan las úlceras por presión?
El tratamiento de las UPP es multidisciplinar y depende del estadio de la lesión. Los principios fundamentales incluyen: alivio de la presión sobre la zona afectada (mediante cambios de posición frecuentes y el uso de superficies de apoyo especiales), limpieza y desbridamiento del tejido necrótico, cuidado avanzado de la herida con apósitos adecuados, control de infecciones, optimización nutricional del paciente y manejo del dolor. En casos graves, puede ser necesaria la intervención quirúrgica.
¿Cuál es el papel de la enfermería en la prevención y manejo de las UPP?
La enfermería juega un papel fundamental. Las enfermeras son responsables de la valoración del riesgo (usando escalas como la de Braden), la implementación de protocolos de prevención (cambios posturales, cuidado de la piel, hidratación, nutrición), la detección precoz de las lesiones, y la administración de los cuidados de la herida. Su vigilancia y educación son esenciales para prevenir estas lesiones y mejorar la calidad de vida de los pacientes.
En conclusión, tanto la Enfermedad Arterial Periférica como las Úlceras por Presión son condiciones que requieren atención y conocimiento. Comprender sus mecanismos, factores de riesgo y las estrategias de prevención y manejo es vital para proteger la salud vascular y cutánea, y así asegurar una mejor calidad de vida.
Si quieres conocer otros artículos parecidos a EAP y Úlceras por Presión: Guía Esencial puedes visitar la categoría Cabello.
