07/10/2012
En el manejo de la diabetes, la medición de los niveles de glucosa es una piedra angular para tomar decisiones terapéuticas informadas. Sin embargo, no todas las mediciones de glucosa son iguales, y comprender las diferencias entre los distintos tipos de muestras —como la glucosa en sangre, la glucosa en el líquido intersticial, la glucosa capilar y la venosa— es fundamental. Durante décadas, la información utilizada para el control metabólico se ha basado principalmente en muestras de sangre capilar. No obstante, la aparición de nuevas tecnologías, como los sistemas de monitoreo continuo de glucosa (MCG), ha introducido un nuevo paradigma, midiendo la glucosa en el líquido intersticial. Surge entonces la pregunta clave: ¿son estas mediciones realmente intercambiables? Este artículo explora a fondo estas distinciones, sus implicaciones fisiológicas y terapéuticas, y cómo pueden afectar el manejo diario de la diabetes.
- Glucosa en Sangre vs. Glucosa en Líquido Intersticial: Una Diferencia Crucial
- Cuando la Dinámica Importa: Ejercicio, Hipoglucemia y Comidas
- ¿Errores de Medición o Realidad Fisiológica?
- Glucosa Capilar vs. Glucosa Venosa: Entendiendo las Mediciones Tradicionales
- Implicaciones para el Manejo de la Diabetes: Hacia un Futuro con CGM
- Preguntas Frecuentes sobre la Medición de Glucosa
- ¿Por qué los sistemas MCG no miden la glucosa directamente en sangre?
- ¿Es seguro basar las decisiones de insulina solo en el MCG?
- ¿Qué significa el 'tiempo de retraso' entre la glucosa en sangre y en ISF?
- ¿Por qué la glucosa capilar es a veces más alta que la venosa?
- ¿Se debe calibrar un MCG con un glucómetro?
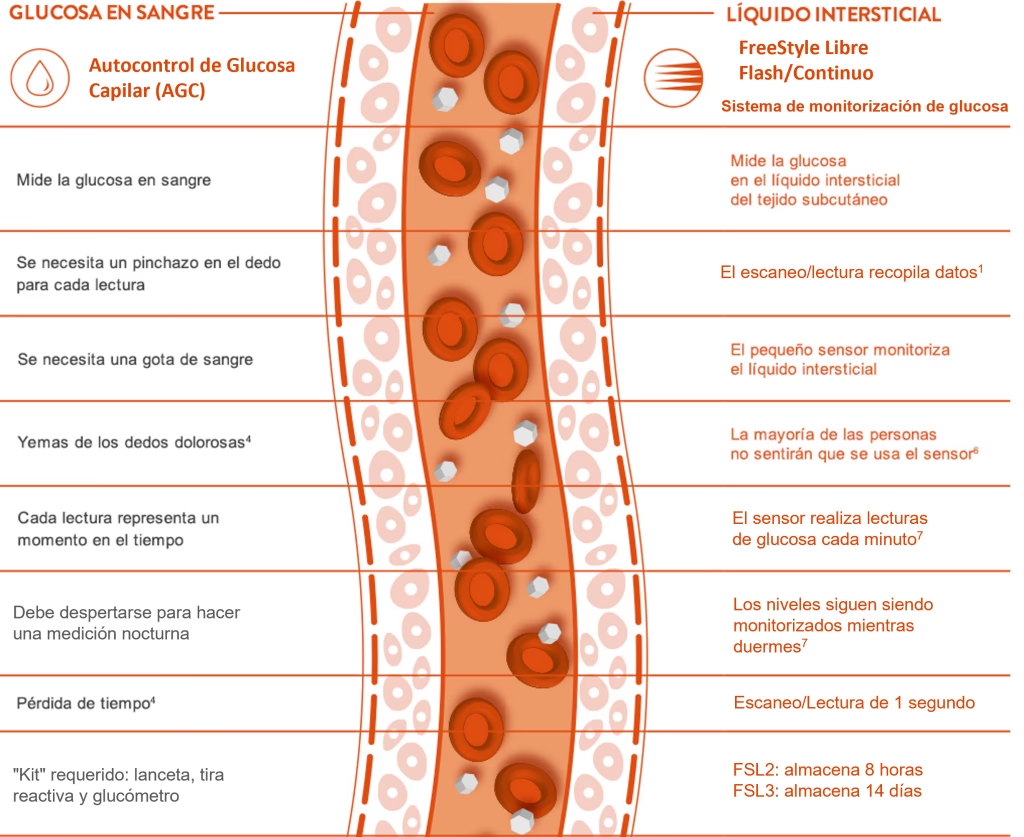
Glucosa en Sangre vs. Glucosa en Líquido Intersticial: Una Diferencia Crucial
Cuando hablamos de la glucosa en el cuerpo, nos referimos a la principal fuente de energía para nuestras células. Sin embargo, la forma en que se mide y el compartimento donde se encuentra pueden variar significativamente. Tradicionalmente, la glucosa se ha medido en la sangre capilar (BG, por sus siglas en inglés), a menudo mediante pinchazos en el dedo y glucómetros portátiles. Esta es una instantánea del nivel de glucosa en un momento dado.
Por otro lado, los sistemas de monitoreo continuo de glucosa (MCG) miden la glucosa en el líquido intersticial (ISF), que es el fluido que rodea las células en los tejidos. Los sensores de MCG son pequeñas agujas que se insertan en el tejido adiposo subcutáneo y miden la glucosa de forma continua, cada pocos minutos, proporcionando un perfil dinámico de los cambios en los niveles de glucosa a lo largo del tiempo.
Roles de los Compartimentos y el Tiempo de Retraso Fisiológico
La diferencia fundamental entre la sangre y el líquido intersticial radica en sus funciones. La sangre actúa como el sistema de transporte principal del cuerpo, llevando sustancias como la glucosa a largas distancias. La concentración de glucosa en sangre refleja la cantidad total de glucosa disponible en el torrente sanguíneo en un momento dado, proveniente de la absorción intestinal o de las reservas.
El líquido intersticial, por su parte, es el compartimento donde la glucosa se difunde localmente hacia los tejidos y las células para ser utilizada. La concentración de glucosa en el ISF depende de cuánto glucosa se difunde desde la sangre hacia el ISF y de cuánto es metabolizada por los tejidos circundantes. Esto implica que, mientras los niveles de glucosa en sangre pueden cambiar rápidamente debido a la 'mezcla' instantánea, los cambios en el ISF son más lentos, ya que la glucosa debe difundirse a través de las paredes capilares.
Esta diferencia en la dinámica de los compartimentos da lugar a lo que se conoce como tiempo de retraso fisiológico. En situaciones de niveles de glucosa estables (cambios de menos de 1-2 mg/dl por minuto), los valores de BG y ISF suelen ser muy similares, asumiendo una calibración adecuada del sistema MCG. Sin embargo, cuando se producen cambios rápidos y pronunciados en los niveles de glucosa, como después de una comida, durante el ejercicio intenso o durante episodios de hipoglucemia, los resultados pueden diferir considerablemente. Este retraso puede variar entre 5 y 25 minutos, dependiendo de la situación y del tipo de carbohidratos consumidos.
Cuando la Dinámica Importa: Ejercicio, Hipoglucemia y Comidas
La suposición de que los niveles de glucosa en sangre y en ISF son prácticamente idénticos y pueden usarse indistintamente es desafiada por situaciones clínicas específicas donde la dinámica de la glucosa es alta. Estas diferencias pueden tener implicaciones terapéuticas significativas.
Diferencias relacionadas con la Actividad Física
Durante el ejercicio físico y en las horas posteriores, pueden surgir diferencias notables entre los niveles de glucosa en sangre y en ISF. Por ejemplo, en un paciente que participa en un maratón de ciclismo, los niveles de glucosa en ISF monitoreados por MCG pueden ser significativamente más bajos que los medidos en sangre, a pesar del consumo de múltiples refrigerios. La explicación más probable es la utilización rápida y pronunciada de glucosa por los músculos durante el ejercicio, lo que agota las reservas de glucógeno. Cuando se ingieren carbohidratos para reponer estas reservas, la glucosa se dirige prioritariamente a ellas, y aunque la glucosa en sangre puede elevarse, la glucosa en ISF podría no reflejar ese aumento de inmediato, o incluso mantenerse baja, ya que el glucógeno se está reponiendo. Si un paciente se hubiera administrado una dosis de insulina correctiva basándose en un nivel alto de glucosa en sangre en esta situación, podría haber experimentado un evento hipoglucémico, ya que el nivel de glucosa en ISF, más relevante para la disponibilidad celular, era en realidad más bajo.
Diferencias relacionadas con la Hipoglucemia
Los eventos hipoglucémicos, o niveles bajos de glucosa, también inducen una alta dinámica en los niveles de glucosa. Después de un episodio hipoglucémico, es común observar un período de inestabilidad glucémica pronunciada. Durante la fase de recuperación, especialmente si se han ingerido carbohidratos para corregir la hipoglucemia, los niveles de glucosa en sangre pueden aumentar rápidamente para reponer las reservas de glucógeno. Sin embargo, la glucosa en ISF puede mostrar un retraso en este aumento o incluso permanecer más baja por un tiempo, reflejando la restauración de estas reservas. Tomar decisiones terapéuticas basadas únicamente en la glucosa en sangre en estos momentos de alta fluctuación podría llevar a una sobrecorrección o a una inyección de insulina inapropiada.

Diferencias relacionadas con las Comidas
Después de una comida, la glucosa aumenta primero en la sangre a medida que se absorbe en los intestinos. Sin embargo, este aumento no se refleja de inmediato en los niveles de glucosa en ISF. Como se mencionó, existe un retraso de aproximadamente 5 a 25 minutos. Este rango se explica por la velocidad de absorción de los carbohidratos: una carga de glucosa alta o carbohidratos de absorción rápida pueden generar un aumento más pronunciado en la glucemia en sangre. Si un paciente utiliza el valor de glucosa en ISF, por ejemplo, 60 minutos después de comenzar una comida, para ajustar una dosis de corrección de insulina, esta dosis podría no ser adecuada en relación con el valor de glucosa en sangre, que sería significativamente más alto en ese momento. Esto podría llevar a una subdosificación de insulina y a una hiperglucemia postprandial.
¿Errores de Medición o Realidad Fisiológica?
Es natural cuestionar si las discrepancias observadas entre los niveles de glucosa en sangre y en ISF son simplemente 'errores' de medición. Si bien no se puede descartar por completo que factores técnicos, como la calidad analítica del sensor o errores de calibración, contribuyan en ciertos casos, la evidencia sugiere que estas diferencias se derivan principalmente de mecanismos fisiológicos subyacentes. Las mejoras drásticas en la calidad de medición de los sistemas MCG en los últimos años respaldan la idea de que estas discrepancias son un reflejo de la fisiología del cuerpo.
De hecho, desde una perspectiva fisiológica, la glucosa en el ISF, que es la que rodea directamente a las células y al cerebro, podría ser un parámetro más relevante que la glucosa en sangre. Esto implicaría que los valores de glucosa en ISF no son de menor relevancia que los de BG, sino quizás todo lo contrario. La métrica utilizada para caracterizar el rendimiento analítico de los sistemas MCG, el MARD (Diferencia Relativa Absoluta Media o Mediana), nunca será tan baja como al comparar dos sistemas de medición de glucosa en sangre. Esto se debe precisamente a las diferencias inherentes entre los dos enfoques de medición y no solo a la precisión del dispositivo. Un protocolo de estudio que induzca poca desviación entre BG e ISF (es decir, sin cambios dinámicos altos) podría arrojar un mejor valor de MARD, incluso si el rendimiento analítico del MCG es inferior cuando se enfrenta a cambios más dinámicos.
Glucosa Capilar vs. Glucosa Venosa: Entendiendo las Mediciones Tradicionales
Además de la distinción entre sangre e ISF, es crucial entender las diferencias entre la glucosa en sangre capilar y la venosa, ya que ambas se utilizan con propósitos distintos en el diagnóstico y monitoreo de la diabetes.
Propósitos y Metodología
- Glucosa en Plasma de Sangre Venosa (VBG): Es el estándar de oro para el diagnóstico de la diabetes. Para fines diagnósticos, la glucosa debe determinarse en plasma de sangre venosa. Es fundamental que la muestra se coloque en tubos con inhibidores de la glucólisis (como fluoruro de sodio) y anticoagulantes, y que el plasma se separe de las células sanguíneas idealmente en menos de 30 minutos desde la toma, para evitar que la glucosa disminuya debido a la glucólisis in vitro (reducción del 5-7% por hora a temperatura ambiente). La medición se realiza con métodos enzimáticos en analizadores bioquímicos automatizados en laboratorio.
- Glucosa en Sangre Capilar (CBG): Se utiliza principalmente para el autocontrol de la glucemia por parte de los pacientes durante el tratamiento de la diabetes. Las muestras se toman de sangre capilar fresca (generalmente del dedo) utilizando glucómetros y tiras reactivas.
Diferencias de Concentración
Existe una diferencia importante en la concentración: la glucosa en plasma de sangre capilar es típicamente un 5-15% mayor que en plasma de sangre venosa. Esto se debe a que la sangre capilar es comparable a la sangre arterial, que transporta la glucosa directamente a los tejidos, mientras que la sangre venosa refleja la glucosa restante después de haber sido utilizada por los tejidos. Por esta razón, se recomienda que los glucómetros que miden la glucosa capilar proporcionen el resultado convertido a un valor equivalente al plasma de sangre venosa, para una mejor comparabilidad con los valores de referencia diagnósticos.
Tabla Comparativa: Glucosa Capilar vs. Venosa
| Característica | Glucosa Capilar (CBG) | Glucosa Venosa (VBG) |
|---|---|---|
| Propósito Principal | Monitoreo diario del tratamiento | Diagnóstico de diabetes |
| Tipo de Muestra | Sangre entera capilar | Plasma de sangre venosa |
| Método de Medición | Glucómetros portátiles con tiras reactivas | Analizadores bioquímicos automatizados (laboratorio) |
| Preparación de Muestra | Inmediata, sin preparación adicional | Requiere inhibidores de glucólisis y centrifugación rápida |
| Diferencia de Valor | 5-15% más alta que VBG (en plasma) | Valor de referencia estándar para diagnóstico |
| Fiabilidad | Buena para autocontrol; requiere verificación periódica | Alta fiabilidad para diagnóstico |
Implicaciones para el Manejo de la Diabetes: Hacia un Futuro con CGM
Las decisiones terapéuticas para el manejo de la diabetes por parte de los pacientes se basan tradicionalmente en las mediciones de glucosa en sangre. En situaciones de baja dinámica glucémica, la terapia de insulina basada en estas mediciones es adecuada. Sin embargo, como hemos visto, en momentos de alta dinámica, como un episodio hipoglucémico o ejercicio intenso, la glucosa se desplaza de las reservas de glucógeno de una manera que no está completamente capturada por el concepto diabetológico básico de ajuste entre la absorción de glucosa y la farmacodinámica de la insulina.
La consecuencia de esta nueva comprensión es que la optimización de la terapia de la diabetes podría no debería basarse únicamente en las mediciones de glucosa en sangre, sino en los datos de MCG. Aunque la aprobación regulatoria de los sistemas MCG a menudo aún requiere que los pacientes realicen mediciones de glucosa en sangre para tomar decisiones terapéuticas (ajustes de dosis de insulina), en la práctica, muchos pacientes ignoran esto y basan sus decisiones en los datos de MCG.
En un futuro cercano, es probable que los sistemas MCG obtengan la aprobación para un uso no adjuntivo, lo que significaría que las mediciones de MCG podrían reemplazar o sustituir directamente los valores de glucosa en sangre para la dosificación de insulina. Esto podría haber evitado situaciones como la del ciclista, que afortunadamente confió en su MCG y evitó un evento hipoglucémico al no seguir la lectura de su glucosa en sangre. En la práctica diaria, los pacientes informados y bien capacitados no solo se basan en el valor de glucosa actual, sino también en la información de tendencia y el perfil de glucosa de las últimas horas que proporciona el MCG, lo que les permite tomar decisiones de dosificación más precisas, especialmente ante cambios rápidos.

Necesidad de Evidencia Científica y Clínica
Para que la glucosa en ISF se convierta en el objetivo terapéutico principal, se necesitan más estudios clínicos rigurosos. Estos estudios deberían comparar las mediciones de BG e ISF en paralelo y de forma frecuente en condiciones estandarizadas, para cuantificar el grado de correlación y la relevancia de las diferencias durante los cambios dinámicos. Aunque se han realizado estudios similares, es posible que no se hayan centrado específicamente en las discrepancias entre compartimentos en situaciones de alta dinámica. La integración de datos de rastreadores de actividad en teléfonos inteligentes con los perfiles de MCG también podría ayudar a identificar patrones en estas diferencias.
Desde un punto de vista histórico, las mediciones de glucosa en sangre se introdujeron por su facilidad de realización. Toda la evidencia clínica que demuestra que la optimización del control metabólico reduce el riesgo de complicaciones relacionadas con la diabetes se basa en mediciones de glucosa en sangre y HbA1c. Por lo tanto, la prueba clínica del concepto de la glucosa en ISF es vital para poder realizar el cambio. Esto requeriría estudios clínicos a largo plazo donde un grupo de pacientes use los valores de MCG como objetivo para la dosificación de insulina, mientras que un grupo de control use los valores de glucosa en sangre. Se esperaría que en los pacientes con perfiles de glucosa dinámicos, se observaran diferencias relevantes en la frecuencia de eventos hipoglucémicos, la variabilidad de la glucosa y el tiempo en rango. Tales estudios demostrarían la hipótesis de que los datos de MCG son más relevantes que los valores de glucosa en sangre para la seguridad y eficacia de la terapia de la diabetes.
Además, los MCG detectan no solo todos los eventos hipoglucémicos, sino que también permiten evaluar su intensidad (área bajo la curva y tiempo por debajo del umbral), lo cual es crucial para la estabilidad de la regulación de la glucosa a largo plazo. Esta es otra razón por la que el manejo de la diabetes en el futuro debería basarse en los registros de MCG. Si bien el cambio puede parecer lejano y complejo, especialmente por el número actual de usuarios de MCG y las políticas de reembolso, a medida que los sistemas se vuelvan más accesibles, la pregunta de qué medición debe ser la base para el manejo de la diabetes se volverá crucial. Este cambio requeriría que pacientes y equipos de diabetes aprendan un enfoque diferente, reconsiderando incluso definiciones actuales como la de hipoglucemia. La densidad de datos del MCG tiene el potencial de superar la inercia clínica y proporcionar una imagen mucho más completa y precisa del control glucémico.
Preguntas Frecuentes sobre la Medición de Glucosa
¿Por qué los sistemas MCG no miden la glucosa directamente en sangre?
Los sistemas MCG miden la glucosa en el líquido intersticial porque es más fácil y menos invasivo acceder a este fluido de forma continua a través de un pequeño sensor subcutáneo. La sangre, especialmente la venosa, es más difícil de acceder de forma constante y requeriría punciones más invasivas y frecuentes.
¿Es seguro basar las decisiones de insulina solo en el MCG?
Aunque la tendencia es hacia el uso no adjuntivo del MCG para la dosificación de insulina, actualmente muchos sistemas aún requieren la confirmación con una medición de glucosa en sangre capilar antes de tomar decisiones terapéuticas importantes, especialmente si los valores son extremos o no concuerdan con los síntomas. Sin embargo, la evidencia y la práctica clínica creciente sugieren que, con la capacitación adecuada, los datos de tendencia del MCG son altamente valiosos y a menudo suficientes.
¿Qué significa el 'tiempo de retraso' entre la glucosa en sangre y en ISF?
El tiempo de retraso fisiológico se refiere al lapso que tarda la glucosa en difundirse desde la sangre hacia el líquido intersticial. Esto significa que cuando el nivel de glucosa en sangre cambia rápidamente (por ejemplo, después de comer), el cambio en el líquido intersticial se verá reflejado unos minutos más tarde. Este retraso es una característica fisiológica normal y no un defecto del dispositivo MCG.
¿Por qué la glucosa capilar es a veces más alta que la venosa?
La glucosa capilar es más comparable a la glucosa arterial, que es la que llega directamente a los tejidos. La glucosa venosa, por otro lado, es la glucosa que ya ha pasado por los tejidos y parte de ella ha sido utilizada. Por lo tanto, los niveles de glucosa en sangre capilar (arterializada) tienden a ser ligeramente más altos que los de la sangre venosa, especialmente después de una comida o en situaciones de alta demanda de glucosa por los tejidos.
¿Se debe calibrar un MCG con un glucómetro?
Muchos sistemas MCG actuales ya vienen con calibración de fábrica o requieren menos calibraciones manuales que los modelos anteriores. Sin embargo, algunos sistemas aún pueden requerir calibraciones periódicas con una medición de glucosa en sangre capilar para asegurar la precisión. Es importante seguir las instrucciones específicas del fabricante de cada sistema MCG.
Si quieres conocer otros artículos parecidos a Glucosa: Sangre vs. Líquido Intersticial y Capilar vs. Venosa puedes visitar la categoría Cabello.
