09/06/2021
El cuerpo humano es una máquina compleja, y su correcto funcionamiento depende en gran medida de un volumen sanguíneo adecuado que garantice el suministro constante de oxígeno y nutrientes a todos los órganos y tejidos. Cuando este equilibrio se rompe debido a una pérdida significativa de líquidos, puede desencadenarse una condición grave y potencialmente mortal conocida como shock hipovolémico. Comprender sus mecanismos, reconocer sus síntomas a tiempo y saber cómo actuar son pasos fundamentales para salvar vidas. Este artículo te guiará a través de todo lo que necesitas saber sobre esta emergencia médica.
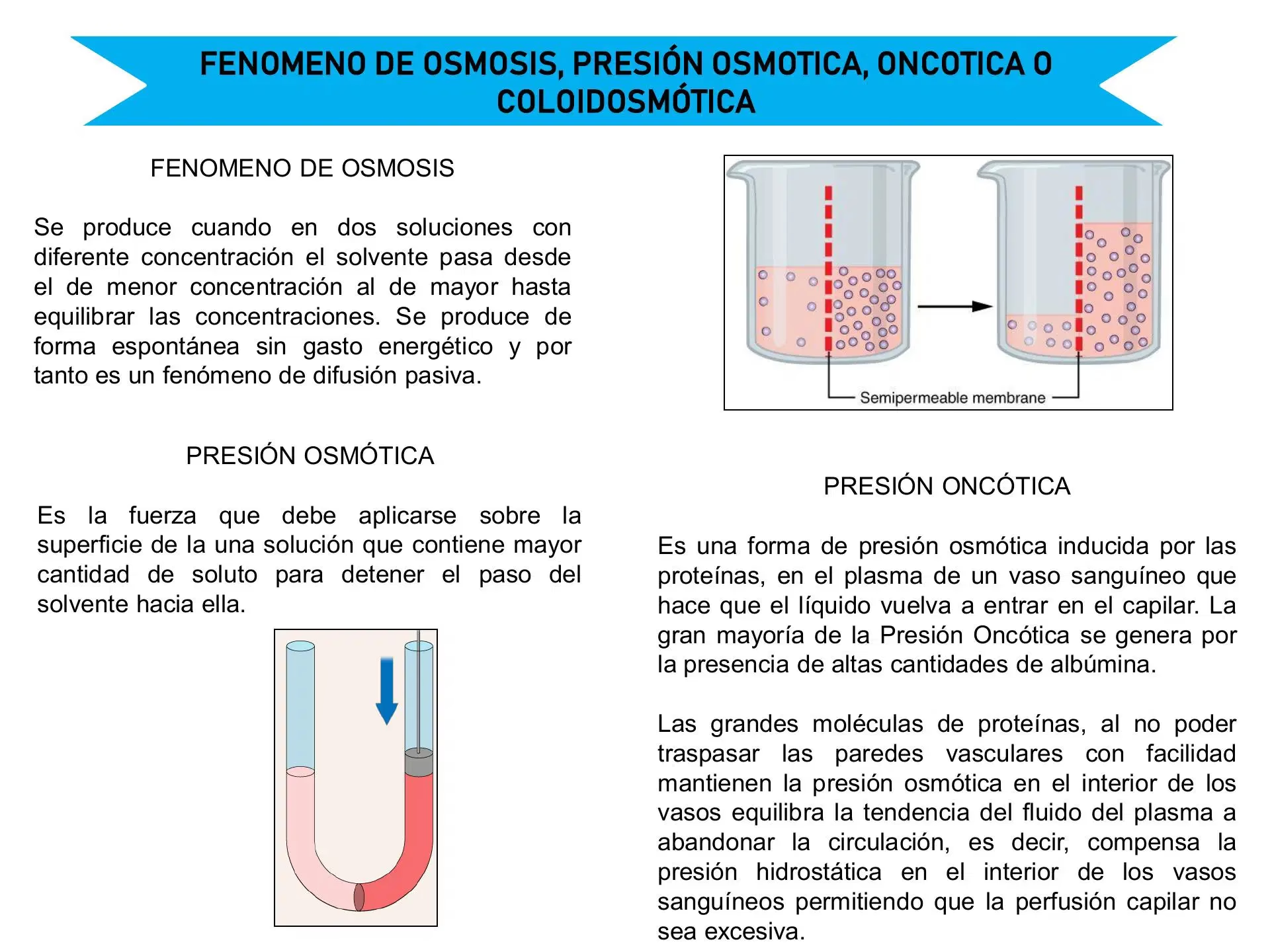
- ¿Qué es el Shock Hipovolémico y Por Qué Ocurre?
- Fisiopatología: La Respuesta Intrincada del Cuerpo
- Identificando los Signos: Síntomas y Alteraciones Vitales
- El Diagnóstico: Un Enfoque Integral
- Primeros Auxilios y Tratamiento Hospitalario del Shock Hipovolémico
- Preguntas Frecuentes (FAQs) sobre el Shock Hipovolémico
¿Qué es el Shock Hipovolémico y Por Qué Ocurre?
El shock hipovolémico es un tipo de shock que se produce cuando el cuerpo pierde una cantidad crítica de sangre o líquidos, lo que impide que el corazón bombee suficiente sangre para mantener la perfusión de los órganos vitales. Se considera una emergencia médica grave, ya que la falta de aporte adecuado de oxígeno y nutrientes a las células puede llevar a un fallo multiorgánico y, en última instancia, a la muerte.
Generalmente, esta condición se manifiesta cuando la pérdida de volumen sanguíneo supera el 15% al 20% del volumen total normal del cuerpo. Nuestro organismo cuenta con mecanismos de compensación para pequeñas disminuciones de volumen (como un ligero aumento de la presión arterial y la frecuencia cardíaca), pero si la pérdida es rápida y sustancial, estos mecanismos se ven superados.
Causas Principales de la Pérdida de Volumen
Las causas del shock hipovolémico son variadas y pueden clasificarse principalmente en dos categorías: pérdida de sangre (shock hemorrágico) y pérdida de otros fluidos corporales.

- Pérdida de Sangre (Hemorragia): Esta es la causa más común y peligrosa. Puede ser:
- Hemorragias Externas: Provocadas por heridas graves, traumatismos profundos o amputaciones.
- Hemorragias Internas: Ocurren dentro del cuerpo y no son visibles. Pueden ser el resultado de:
- Lesiones de órganos internos (hígado, bazo, riñones).
- Hemorragias del tracto gastrointestinal (úlceras sangrantes, varices esofágicas).
- Rotura de aneurismas.
- Hemorragias postparto.
- Fracturas de huesos grandes (como el fémur o la pelvis) que pueden retener grandes volúmenes de sangre.
- Pérdida de Otros Líquidos Corporales: Aunque no es sangre, una pérdida masiva de fluidos también puede llevar a la hipovolemia. Esto incluye:
- Vómitos y Diarreas Severas: Especialmente en niños y ancianos, pueden causar una deshidratación extrema.
- Quemaduras Extensas: Provocan una gran pérdida de plasma a través de la piel dañada.
- Poliuria Extrema: Exceso de micción debido a ciertas condiciones médicas (ej. diabetes insípida).
- Sudoración Excesiva: En casos de golpe de calor o ejercicio extremo sin reposición adecuada de líquidos.
Fisiopatología: La Respuesta Intrincada del Cuerpo
Ante una pérdida de volumen, el cuerpo activa una serie de mecanismos de compensación para intentar mantener el flujo sanguíneo a los órganos vitales y estabilizar la presión arterial. Esta respuesta se orquesta principalmente a través del sistema nervioso autónomo simpático y el sistema renina-angiotensina-aldosterona.
- Activación Simpática: El sistema nervioso simpático se activa, liberando catecolaminas como la adrenalina y la noradrenalina. Esto provoca:
- Aumento de la frecuencia cardíaca (taquicardia) y de la contractilidad del corazón para bombear más sangre por minuto.
- Vasoconstricción de los vasos sanguíneos en órganos no vitales (piel, músculos, riñones, tracto gastrointestinal) para redirigir la sangre hacia el cerebro, el corazón y las glándulas suprarrenales. Esto se manifiesta como piel fría y pálida.
- Aumento del tono arterial y venoso para movilizar la sangre desde las venas (reservorio sanguíneo) hacia la circulación central.
- Sistema Renina-Angiotensina-Aldosterona (SRAA): La disminución de la perfusión renal activa el SRAA, que busca retener sodio y agua, y provocar vasoconstricción, aumentando así el volumen sanguíneo y la presión arterial.
- Progresión del Shock: Si la pérdida de volumen no se detiene y se corrige, los mecanismos compensatorios fallan. La falta prolongada de oxígeno lleva a la disfunción celular, acumulación de productos de desecho (acidosis metabólica), daño a los tejidos y finalmente, a la disfunción de órganos vitales como el corazón (disfunción miocárdica), los riñones (insuficiencia renal) y los pulmones (síndrome de dificultad respiratoria aguda).
Identificando los Signos: Síntomas y Alteraciones Vitales
Reconocer los signos y síntomas del shock hipovolémico es crucial para una intervención temprana. Los síntomas pueden variar según la cantidad de líquido perdido y la velocidad de la pérdida, pero generalmente incluyen una combinación de los siguientes:
Síntomas Clínicos
- Respiración Rápida y Superficial (Taquipnea): El cuerpo intenta compensar la falta de oxígeno.
- Palpitaciones o Aumento de la Frecuencia Cardíaca (Taquicardia): El corazón late más rápido para intentar bombear la poca sangre disponible.
- Confusión, Mareos o Alteración del Nivel de Conciencia: El cerebro no recibe suficiente oxígeno.
- Piel Fría, Pálida y Húmeda: La sangre se desvía de la piel hacia los órganos vitales, y la sudoración puede aumentar.
- Sequedad de Mucosas: Lengua seca, ojos hundidos, sed intensa.
- Debilidad Generalizada y Malestar: Sensación de cansancio extremo.
- Disminución o Ausencia de Diuresis (Oliguria/Anuria): Los riñones reducen la producción de orina para conservar líquidos.
- Disminución de la Presión Arterial (Hipotensión): Uno de los signos más tardíos y preocupantes, indica que los mecanismos compensatorios están fallando.
Alteraciones en los Signos Vitales
Durante el examen físico, los profesionales de la salud observarán las siguientes alteraciones:
- Frecuencia Cardíaca Alta (Taquicardia): Superior a 100 latidos por minuto en adultos.
- Frecuencia Respiratoria Alta (Taquipnea): Más de 20 respiraciones por minuto en adultos.
- Hipotensión Arterial: Presión sistólica inferior a 90 mmHg o una disminución de más de 40 mmHg de la presión basal del paciente.
- Presión del Pulso Estrecha: La diferencia entre la presión sistólica y diastólica disminuye.
- Oliguria: Producción de orina inferior a 0.5 mL/kg/hora.
El Diagnóstico: Un Enfoque Integral
El diagnóstico del shock hipovolémico se basa en una combinación de la historia clínica, el examen físico y pruebas complementarias. La rapidez es esencial.
- Historia Clínica y Examen Físico: El médico investigará sobre posibles causas de pérdida de líquidos (traumatismos, enfermedades gastrointestinales, quemaduras) y evaluará los signos y síntomas presentes.
- Análisis de Laboratorio:
- Hemograma Completo: Puede mostrar disminución de glóbulos rojos (anemia) y hemoglobina si la causa es una hemorragia.
- Bioquímica Sanguínea: Evalúa los niveles de electrolitos (sodio, potasio), función renal (creatinina, urea) y equilibrio ácido-base.
- Coagulación: Para evaluar la capacidad de la sangre para coagular.
- Grupos Sanguíneos y Pruebas Cruzadas: Preparación para una posible transfusión de sangre.
- Pruebas de Imagen:
- Ecografía: Útil para detectar hemorragias internas en el abdomen o alrededor del corazón (taponamiento cardíaco).
- Tomografía Axial Computarizada (TAC) o Resonancia Magnética (RM): Proporcionan imágenes detalladas de órganos y vasos sanguíneos para identificar la fuente de la hemorragia o la lesión.
- Monitorización Hemodinámica: En el entorno hospitalario, se pueden utilizar monitores avanzados para medir la presión arterial de forma continua, la presión venosa central, el gasto cardíaco y la saturación de oxígeno, lo que ayuda a guiar el tratamiento.
Primeros Auxilios y Tratamiento Hospitalario del Shock Hipovolémico
El shock hipovolémico es una emergencia absoluta que requiere atención médica inmediata. El objetivo principal del tratamiento es restaurar el volumen de líquidos circulante, detener la causa de la pérdida y proporcionar soporte vital.

Medidas Inmediatas (Extrahospitalarias)
Si sospechas que alguien está sufriendo un shock hipovolémico, las siguientes acciones son cruciales mientras esperas la ayuda médica:
- Solicitar Ayuda Médica de Inmediato: Llama a los servicios de emergencia (ambulancia).
- Detener la Hemorragia (si es visible): Aplica presión directa y firme sobre cualquier herida sangrante con un paño limpio o vendaje.
- Posicionar al Paciente: Acuesta a la persona boca arriba y eleva sus piernas unos 30 centímetros para facilitar el retorno de sangre al corazón y al cerebro. Mantén la cabeza baja y girada hacia un lado para evitar la asfixia si vomita.
- Mantener al Paciente Cómodo y Arropado: Cubre a la persona con una manta para evitar la pérdida de calor corporal (hipotermia).
- No Administrar Líquidos por Vía Oral: No le des nada de beber ni comer.
Tratamiento Hospitalario
Una vez en el hospital, el tratamiento se vuelve más intensivo y específico:
- Reposición de Volumen: Es la piedra angular del tratamiento.
- Fluidoterapia Intravenosa: Se administran rápidamente grandes volúmenes de líquidos por vía intravenosa. Se utilizan principalmente cristaloides (como la solución salina normal o el Ringer lactato), que son soluciones con electrolitos similares a los del plasma. En algunos casos, se pueden usar coloides, que son moléculas más grandes que permanecen más tiempo en el torrente sanguíneo.
- Transfusión de Productos Sanguíneos: Si la causa es una hemorragia significativa, se transfundirá sangre (glóbulos rojos concentrados), plasma fresco congelado y plaquetas. En casos de hemorragia masiva, se pueden seguir protocolos de transfusión masiva para reponer rápidamente todos los componentes sanguíneos.
- Fármacos Vasopresores e Inotrópicos: Si la reposición de líquidos no es suficiente para mantener una presión arterial adecuada, se pueden administrar medicamentos como la dopamina o la norepinefrina. Estos fármacos ayudan a contraer los vasos sanguíneos y/o a mejorar la fuerza de contracción del corazón, elevando la presión arterial. Sin embargo, su uso debe ser cuidadoso y limitado, ya que no sustituyen la necesidad de reponer el volumen perdido.
- Tratamiento Específico de la Causa Subyacente: Es fundamental abordar la causa del shock. Esto puede incluir:
- Cirugía para detener una hemorragia interna, reparar órganos dañados o tratar quemaduras extensas.
- Administración de antibióticos si hay una infección asociada.
- Medicamentos para detener vómitos o diarreas severas.
- Medidas de Soporte Vital:
- Administración de Oxígeno: Para asegurar la oxigenación adecuada de los tejidos.
- Monitorización Constante: De la presión arterial, frecuencia cardíaca, frecuencia respiratoria, saturación de oxígeno y diuresis.
- Cateterización Urinaria: Para medir la producción de orina, un indicador clave de la perfusión renal y la efectividad del tratamiento.
Tabla Comparativa: Cristaloides vs. Coloides en Reanimación
| Característica | Cristaloides | Coloides |
|---|---|---|
| Composición | Agua, electrolitos (NaCl, KCl, etc.) | Moléculas grandes (albúmina, dextranos, almidones) en solución |
| Mecanismo | Se distribuyen por todo el espacio extracelular (intersticial e intravascular) | Permanecen principalmente en el espacio intravascular, atrayendo agua |
| Expansión de Volumen Intravascular | Menor y transitoria (gran parte se va al intersticio) | Mayor y más sostenida |
| Costo | Menor | Mayor |
| Riesgos | Edema (especialmente pulmonar o cerebral si hay exceso) | Reacciones alérgicas, coagulopatías (con algunos tipos), posible daño renal (con almidones) |
| Uso Común | Primera línea en la mayoría de los casos de shock hipovolémico | En casos seleccionados, como quemaduras graves o cuando los cristaloides no son suficientes |
Preguntas Frecuentes (FAQs) sobre el Shock Hipovolémico
¿Qué tan grave es el shock hipovolémico?
Es una condición extremadamente grave y una emergencia médica. Sin tratamiento rápido y adecuado, puede llevar a daño orgánico irreversible y ser fatal.
¿Cuál es la diferencia entre shock hemorrágico y shock hipovolémico?
El shock hemorrágico es un tipo específico de shock hipovolémico. Se refiere al shock hipovolémico causado específicamente por una pérdida masiva de sangre. El shock hipovolémico puede ser causado también por la pérdida de otros líquidos corporales (por ejemplo, por deshidratación severa o quemaduras).
¿Qué puedo hacer para prevenirlo?
La prevención se centra en evitar las causas subyacentes. Esto incluye buscar atención médica rápida para lesiones con sangrado, manejar adecuadamente enfermedades que causan vómitos o diarreas severas, y mantener una hidratación adecuada, especialmente en climas cálidos o durante el ejercicio intenso.

¿Cuánto tiempo toma la recuperación de un shock hipovolémico?
El tiempo de recuperación varía enormemente según la causa subyacente, la cantidad de sangre o líquidos perdidos, la rapidez del tratamiento y la presencia de complicaciones. Una intervención temprana y efectiva mejora significativamente el pronóstico.
¿Por qué es importante la detección temprana?
La detección temprana y el tratamiento inmediato son vitales porque cuanto más tiempo permanezcan los órganos sin un suministro adecuado de oxígeno y nutrientes, mayor será el daño. Una intervención rápida puede prevenir el fallo multiorgánico y salvar la vida del paciente.
El shock hipovolémico es una condición que demanda respeto y una respuesta rápida. Conocer sus causas, síntomas y la importancia de la intervención inmediata no solo te permite estar informado, sino que también te capacita para actuar de manera efectiva en una situación crítica. La prevención de las causas subyacentes y la búsqueda de atención médica oportuna son siempre las mejores estrategias para enfrentar esta grave amenaza a la salud.
Si quieres conocer otros artículos parecidos a Shock Hipovolémico: Guía Completa de Síntomas y Tratamiento puedes visitar la categoría Cabello.
