14/02/2022
El cuero cabelludo es una zona sensible de nuestra piel que, a menudo, puede verse afectada por diversas condiciones. Entre ellas, la psoriasis capilar se presenta como un desafío particular para quienes la padecen. Esta afección crónica de la piel, aunque no es contagiosa, puede generar molestias significativas y afectar la calidad de vida. Comprender qué es exactamente la psoriasis capilar y por qué se manifiesta es el primer paso fundamental para abordar sus síntomas y buscar el manejo adecuado.
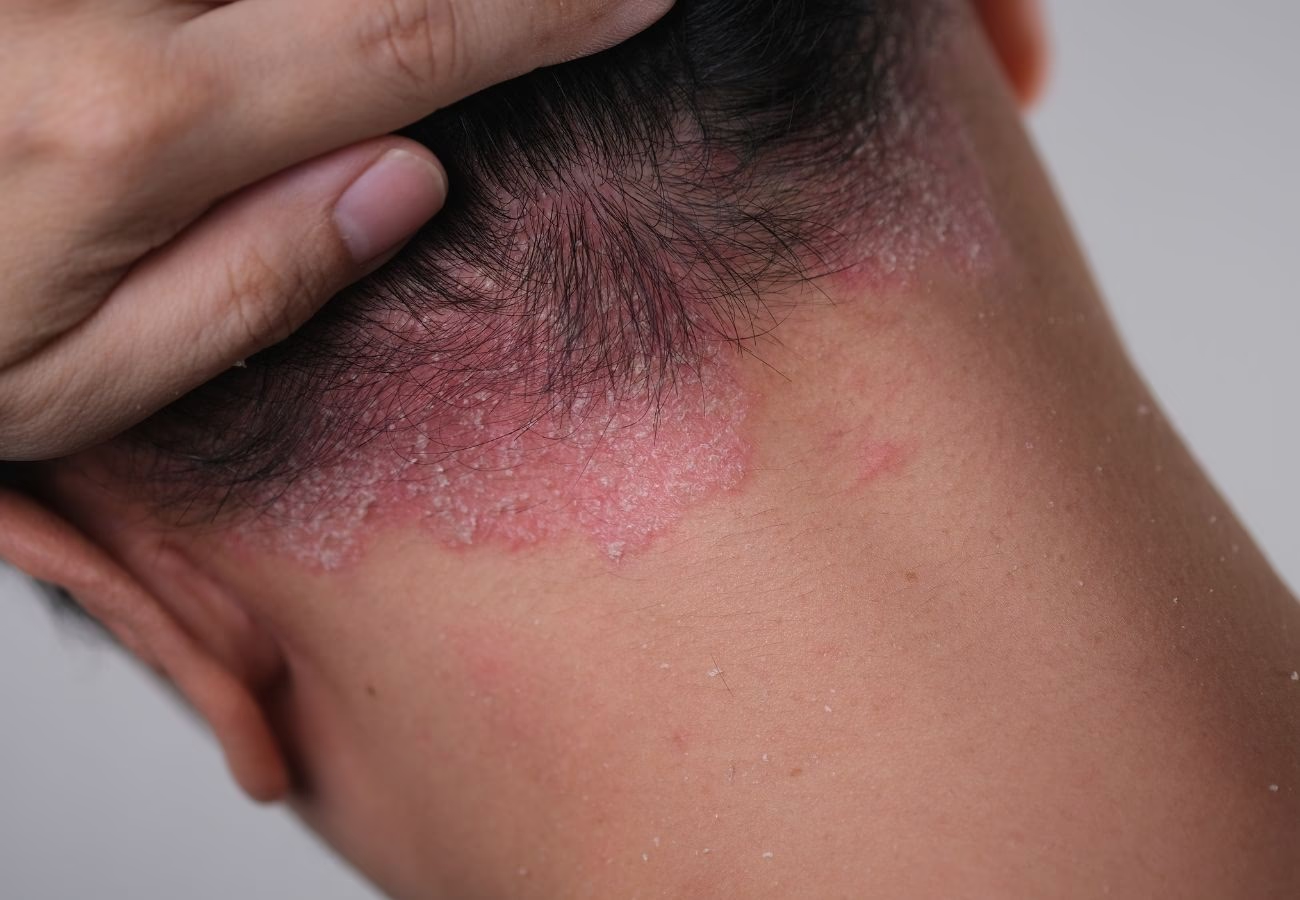
La psoriasis es una enfermedad cutánea que se caracteriza por un ciclo de vida acelerado de las células de la piel. Normalmente, las células cutáneas se renuevan en un proceso que dura varias semanas. Sin embargo, en las personas con psoriasis, este proceso se acelera drásticamente, haciendo que las células maduren y se desplacen a la superficie de la piel en cuestión de días. Esta acumulación rápida de células muertas da lugar a las distintivas manchas rojas, engrosadas y cubiertas de escamas plateadas o grises que son características de la enfermedad. Cuando esta condición afecta predominantemente el cuero cabelludo, se denomina psoriasis capilar.
La Naturaleza de la Psoriasis: Una Mirada Profunda
La psoriasis es una enfermedad crónica y de larga duración, lo que significa que no tiene una cura definitiva, pero sus síntomas pueden ser controlados eficazmente. Se manifiesta en ciclos, con periodos de brotes activos que pueden durar semanas o meses, seguidos de fases de remisión donde los síntomas disminuyen o incluso desaparecen temporalmente. Esta naturaleza cíclica puede ser frustrante para los pacientes, ya que la incertidumbre de cuándo ocurrirá el próximo brote es una constante.
Aunque puede aparecer en cualquier parte del cuerpo, como rodillas, codos, tronco y uñas, el cuero cabelludo es una de las zonas más comunes y, a menudo, más visibles y molestas. La psoriasis no es simplemente un problema estético; puede ser dolorosa, causar picazón intensa que interfiere con el sueño y dificultar la concentración en las actividades diarias. Es crucial entender que, a pesar de su apariencia, la psoriasis no es una infección y no se transmite de persona a persona. Es una condición compleja que involucra el sistema inmunitario.
¿Por Qué Aparece la Psoriasis Capilar? El Misterio de sus Causas
La causa exacta de la psoriasis no se conoce por completo, pero se cree que es un problema del sistema inmunitario. En circunstancias normales, el sistema inmunitario protege al cuerpo de infecciones y enfermedades atacando a invasores externos. Sin embargo, en la psoriasis, se produce una disfunción en la que las células inmunitarias, específicamente los linfocitos T, atacan por error a las células sanas de la piel, confundiéndolas con una amenaza. Este ataque desencadena una respuesta inflamatoria que acelera la producción de nuevas células cutáneas, lo que lleva a la acumulación característica.
Los investigadores coinciden en que tanto la genética como los factores ambientales juegan un papel crucial en el desarrollo de la psoriasis. No todas las personas con predisposición genética desarrollan la enfermedad, lo que sugiere que se necesita un “disparador” ambiental para que la condición se active. Aproximadamente un tercio de los casos de psoriasis comienzan en la infancia, y la presencia de antecedentes familiares aumenta significativamente el riesgo de padecerla. Si uno de tus padres tiene psoriasis, tu riesgo es mayor, y si ambos la tienen, el riesgo se incrementa aún más.
Desencadenantes Comunes de la Psoriasis Capilar
Para las personas con una predisposición genética, ciertos factores pueden actuar como desencadenantes y activar o empeorar un brote de psoriasis. Identificar y, en la medida de lo posible, evitar estos desencadenantes es una parte importante del manejo de la enfermedad. Algunos de los más comunes incluyen:
- Infecciones: Las infecciones bacterianas, como la amigdalitis estreptocócica, o las infecciones cutáneas pueden desencadenar un brote, especialmente en la psoriasis en gotas, que es más común en niños y adultos jóvenes.
- Estrés: El estrés emocional y físico es un desencadenante bien conocido. Los periodos de alta tensión pueden provocar o agravar los brotes.
- Clima: El clima frío y seco tiende a empeorar los síntomas de la psoriasis, mientras que la exposición moderada al sol puede ser beneficiosa para algunos pacientes.
- Lesiones en la piel: El fenómeno de Koebner describe cómo una lesión en la piel (un corte, raspadura, picadura de insecto, quemadura solar grave o incluso un tatuaje) puede provocar la aparición de nuevas lesiones de psoriasis en esa zona.
- Tabaquismo y alcohol: Fumar no solo aumenta el riesgo de desarrollar psoriasis, sino que también puede incrementar la gravedad de la enfermedad. El consumo excesivo de alcohol también es un desencadenante conocido y puede interferir con la eficacia de los tratamientos.
- Ciertos medicamentos: Algunos fármacos pueden desencadenar o exacerbar la psoriasis en personas predispuestas. Estos incluyen el litio (utilizado para trastornos bipolares), medicamentos para la presión arterial alta (betabloqueantes), y medicamentos antipalúdicos. La interrupción brusca de corticosteroides orales o inyectables también puede provocar un brote grave de psoriasis eritrodérmica.
Síntomas Específicos de la Psoriasis Capilar
Mientras que la psoriasis puede manifestarse de diversas formas en el cuerpo, la psoriasis capilar presenta características distintivas en el cuero cabelludo. Los signos y síntomas pueden variar en gravedad de una persona a otra, desde unos pocos puntos pequeños y escamosos hasta erupciones importantes que cubren gran parte del cuero cabelludo.
Los síntomas comunes de la psoriasis capilar incluyen:
- Placas escamosas: Manchas secas, elevadas y enrojecidas, cubiertas con escamas plateadas, blancas o grisáceas. Estas placas pueden ser únicas o fusionarse para cubrir grandes áreas del cuero cabelludo.
- Picazón intensa: La picazón es uno de los síntomas más molestos y puede ser lo suficientemente severa como para interferir con el sueño y las actividades diarias. El rascado constante puede empeorar la irritación y provocar sangrado.
- Piel seca y agrietada: El cuero cabelludo afectado puede volverse extremadamente seco, agrietarse y, en ocasiones, sangrar, especialmente después de rascarse o al manipular el cabello.
- Ardor o dolor: Además de la picazón, algunos pacientes experimentan una sensación de ardor o dolor en las áreas afectadas.
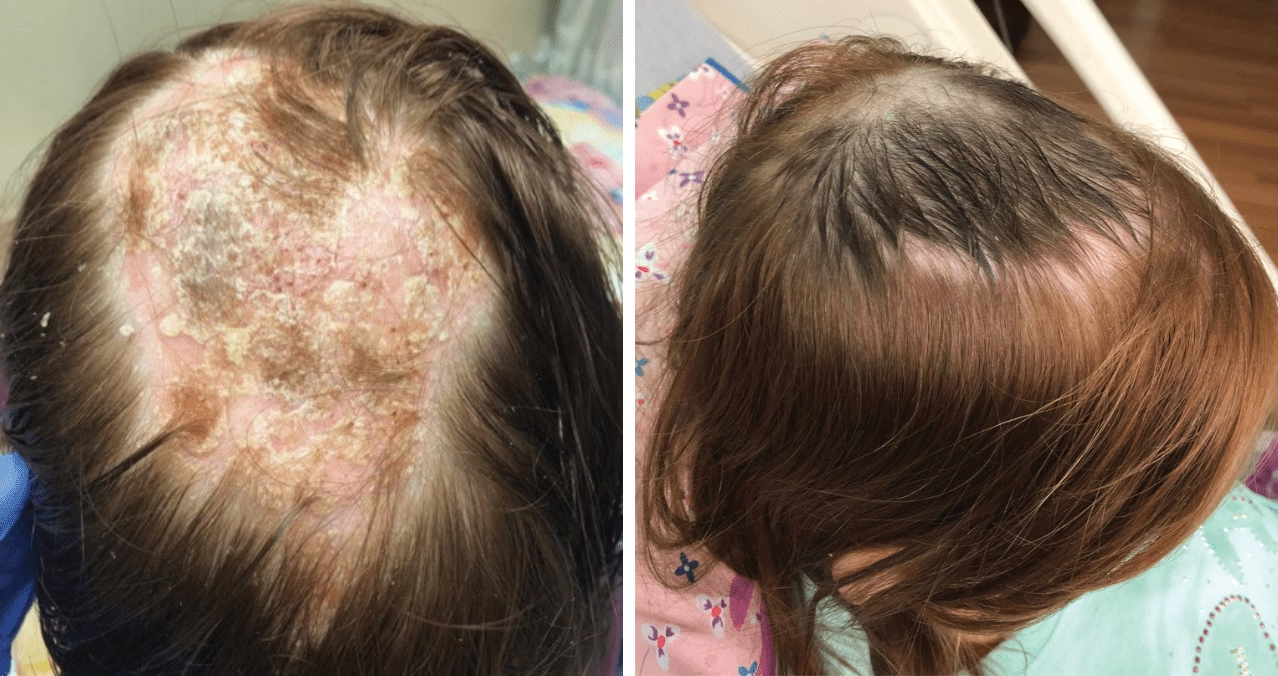
- Caída del cabello temporal: Aunque la psoriasis capilar no suele causar calvicie permanente, el rascado intenso o la manipulación excesiva de las placas pueden provocar la caída temporal del cabello en las áreas afectadas. El cabello generalmente vuelve a crecer una vez que la afección mejora.
- Escamas similares a la caspa: La descamación puede ser tan fina que se asemeja a la caspa, pero a menudo es más abundante, gruesa y persistente.
Es importante diferenciar la psoriasis capilar de otras afecciones del cuero cabelludo, como la caspa común o la dermatitis seborreica, aunque a veces pueden coexistir. Un diagnóstico preciso por parte de un dermatólogo es esencial.
Tipos de Psoriasis que Afectan el Cuero Cabelludo
Si bien la psoriasis en placas es el tipo más común y el que afecta con mayor frecuencia el cuero cabelludo, es útil conocer brevemente otros tipos de psoriasis, ya que un individuo puede experimentar más de uno a lo largo de su vida o en diferentes partes del cuerpo.
- Psoriasis en Placas (Psoriasis Vulgar): Es el tipo más frecuente y el que típicamente se asocia con la psoriasis capilar. Se caracteriza por manchas secas, elevadas y rojas (placas) cubiertas de escamas plateadas. Pueden ser pocas o muchas y aparecen comúnmente en codos, rodillas, región lumbar y cuero cabelludo.
- Psoriasis en Gotas: Más común en niños y adultos jóvenes, se presenta como pequeñas manchas en forma de gota, a menudo desencadenadas por una infección bacteriana como la amigdalitis estreptocócica.
- Psoriasis Inversa: Afecta los pliegues de la piel (ingle, glúteos, debajo de las mamas), causando manchas lisas e inflamadas que empeoran con la fricción y el sudor.
- Psoriasis de Uñas: Afecta las uñas de manos y pies, causando hendiduras, crecimiento anormal, cambios de color y, en casos graves, la separación de la uña del lecho ungueal (onicólisis).
- Psoriasis Pustulosa: Un tipo poco frecuente que provoca ampollas llenas de pus. Puede aparecer en áreas extensas o en pequeñas zonas de las palmas o plantas de los pies.
- Psoriasis Eritrodérmica: El tipo menos común y más grave, que puede cubrir casi todo el cuerpo con una erupción descamativa que causa picazón o ardor intensos. Requiere atención médica inmediata.
Es fundamental recordar que la psoriasis en el cuero cabelludo es una manifestación de la psoriasis en placas, aunque a veces puede presentarse con características de otros tipos si la enfermedad es generalizada.
Cuándo Consultar a un Médico
Si sospechas que puedes tener psoriasis, especialmente en el cuero cabelludo, es crucial buscar la opinión de un profesional de la salud, preferiblemente un dermatólogo. Un diagnóstico temprano y preciso es clave para un manejo efectivo y para evitar complicaciones a largo plazo. Debes buscar atención médica si:
- Los síntomas son graves o generalizados, afectando una gran parte de tu cuero cabelludo o cuerpo.
- La condición te causa un malestar significativo, dolor o interfiere con tus actividades diarias, el sueño o el trabajo.
- Te preocupa el aspecto de tu piel o te afecta emocionalmente, causando baja autoestima o depresión.
- Los tratamientos que has probado por tu cuenta (como champús anticaspa) no han mejorado la condición.
- Notas signos de infección, como pus, enrojecimiento excesivo o calor en las placas.
Un médico podrá confirmar el diagnóstico, descartar otras afecciones cutáneas y recomendar un plan de tratamiento adecuado a tu caso específico. Además, la psoriasis puede estar asociada con otras condiciones de salud, por lo que una evaluación médica completa es importante.
Posibles Complicaciones Asociadas a la Psoriasis
La psoriasis no es solo una enfermedad de la piel; es una condición sistémica que puede aumentar el riesgo de desarrollar otras afecciones de salud. Aunque estas complicaciones no son exclusivas de la psoriasis capilar, las personas con cualquier forma de psoriasis tienen un riesgo elevado. Es fundamental ser consciente de estos riesgos y discutirlos con tu médico.
Tabla Comparativa: Psoriasis Capilar vs. Caspa Común
Es común confundir la psoriasis capilar con la caspa debido a la descamación. Sin embargo, existen diferencias clave:
| Característica | Psoriasis Capilar | Caspa Común |
|---|---|---|
| Color de las escamas | Plateadas, blancas o grisáceas; gruesas y secas. | Blancas o amarillentas; finas y grasosas/secas. |
| Apariencia de la piel | Manchas rojas, elevadas y engrosadas (placas). | Enrojecimiento leve o irritación; no hay placas elevadas. |
| Picazón | Intensa, a menudo con sensación de ardor. | Generalmente leve a moderada. |
| Ubicación | Cuero cabelludo (a menudo se extiende más allá de la línea del cabello), pero puede aparecer en otras partes del cuerpo. | Generalmente confinada al cuero cabelludo. |
| Causa subyacente | Enfermedad autoinmune crónica. | Crecimiento excesivo de levadura Malassezia, sequedad o irritación. |
| Respuesta a tratamientos | Requiere tratamientos específicos para psoriasis; champús anticaspa comunes no son efectivos. | Responde bien a champús anticaspa de venta libre. |
Complicaciones y Condiciones Asociadas
Las personas con psoriasis tienen un mayor riesgo de desarrollar una serie de condiciones médicas, que incluyen:
- Artritis Psoriásica: Esta es una complicación significativa que causa dolor, rigidez e hinchazón en las articulaciones y a su alrededor. Puede afectar cualquier articulación y, si no se trata, puede llevar a daño articular permanente.
- Cambios en el color de la piel: Después de que las placas de psoriasis se curan, pueden dejar cambios temporales en el color de la piel, como hiperpigmentación (manchas más oscuras) o hipopigmentación (manchas más claras), especialmente en tonos de piel más oscuros.
- Afecciones oculares: La psoriasis puede aumentar el riesgo de ciertas afecciones oculares, como conjuntivitis (inflamación de la membrana que recubre el ojo), blefaritis (inflamación de los párpados) y uveítis (inflamación de la capa media del ojo), que puede afectar la visión.
- Obesidad: Existe una correlación entre la psoriasis y la obesidad. La inflamación crónica asociada con la psoriasis puede contribuir al aumento de peso, y la obesidad, a su vez, puede empeorar la psoriasis.
- Diabetes Tipo 2: Las personas con psoriasis tienen un mayor riesgo de desarrollar diabetes tipo 2, especialmente si la psoriasis es grave.
- Hipertensión Arterial: La presión arterial alta es otra condición que se observa con mayor frecuencia en pacientes con psoriasis.
- Enfermedad Cardiovascular: El riesgo de enfermedad cardíaca y accidente cerebrovascular es mayor en personas con psoriasis. Se cree que la inflamación sistémica juega un papel en esta asociación.
- Otras Enfermedades Autoinmunes: Dada su naturaleza autoinmune, la psoriasis puede coexistir con otras enfermedades autoinmunes, como la enfermedad celíaca, la esclerosis múltiple y la enfermedad inflamatoria intestinal (como la enfermedad de Crohn).
- Problemas de Salud Mental: El impacto de la psoriasis en la calidad de vida puede ser considerable. La picazón, el dolor, la visibilidad de las lesiones y la naturaleza crónica de la enfermedad pueden llevar a problemas de salud mental como baja autoestima, ansiedad y depresión. Es vital abordar estos aspectos como parte del manejo integral.
Vivir con Psoriasis Capilar: Manejo y Perspectivas
Aunque la psoriasis es una enfermedad crónica y no tiene cura, existen numerosos tratamientos y estrategias de manejo que pueden ayudar a controlar los síntomas, reducir la frecuencia y severidad de los brotes, y mejorar significativamente la calidad de vida. Estos tratamientos pueden incluir terapias tópicas (cremas, ungüentos, champús medicinales), fototerapia (exposición a luz ultravioleta controlada), medicamentos orales o inyectables (incluidos los biológicos) y cambios en el estilo de vida.
El manejo de la psoriasis capilar a menudo requiere un enfoque multifacético y la colaboración estrecha con un dermatólogo. La paciencia y la adherencia al plan de tratamiento son clave, ya que lo que funciona para una persona puede no ser efectivo para otra. Además de los tratamientos médicos, adoptar hábitos de vida saludables, como una dieta equilibrada, ejercicio regular, manejo del estrés y evitar los desencadenantes conocidos, puede contribuir al control de la enfermedad.
Preguntas Frecuentes sobre la Psoriasis Capilar
Para aclarar dudas comunes, aquí respondemos algunas preguntas frecuentes sobre la psoriasis capilar:
¿Es contagiosa la psoriasis capilar?
No, la psoriasis capilar no es contagiosa. No se puede contraer por contacto con la piel de una persona afectada o al compartir objetos personales. Es una enfermedad autoinmune que no se transmite.
¿La psoriasis capilar se cura?
No, la psoriasis es una enfermedad crónica que no tiene cura. Sin embargo, sus síntomas pueden ser controlados eficazmente con los tratamientos adecuados. Los brotes pueden entrar en remisión, pero la condición subyacente permanece.
¿La psoriasis capilar causa caída permanente del cabello?
Generalmente, la psoriasis capilar no causa calvicie permanente. El rascado intenso, la manipulación de las placas o la inflamación severa pueden provocar la caída temporal del cabello en las áreas afectadas, pero el cabello suele volver a crecer una vez que la afección se controla.
¿Qué puedo hacer para evitar los brotes de psoriasis capilar?
Identificar y evitar tus desencadenantes personales es fundamental. Esto puede incluir manejar el estrés, proteger tu piel de lesiones, mantener una buena hidratación, evitar el tabaco y el consumo excesivo de alcohol, y seguir las indicaciones de tu médico respecto a los medicamentos y el cuidado de la piel.
¿Es la psoriasis capilar lo mismo que la caspa severa?
No, no son lo mismo. Aunque ambas causan descamación en el cuero cabelludo, la psoriasis capilar es una enfermedad autoinmune crónica que produce placas rojas y engrosadas, mientras que la caspa común suele ser el resultado de una irritación o un crecimiento excesivo de un hongo y no forma placas. Consulta la tabla comparativa anterior para más detalles.
¿Solo afecta el cuero cabelludo?
Aunque la psoriasis capilar se centra en el cuero cabelludo, la psoriasis es una enfermedad sistémica. Una persona con psoriasis capilar puede desarrollar (o ya tener) psoriasis en otras partes del cuerpo, como codos, rodillas, uñas o incluso las articulaciones (artritis psoriásica).
En resumen, la psoriasis capilar es una manifestación de una enfermedad autoinmune compleja, influenciada por factores genéticos y ambientales. Sus síntomas pueden ser desafiantes, pero con un diagnóstico temprano, un manejo adecuado y una buena comprensión de sus ciclos y desencadenantes, es posible vivir una vida plena y controlar eficazmente esta condición.
Si quieres conocer otros artículos parecidos a Psoriasis Capilar: ¿Qué Es y Por Qué Aparece? puedes visitar la categoría Cabello.