08/12/2023
En el delicado mundo de los recién nacidos, cada minuto cuenta, especialmente cuando se trata de evaluar su salud. Los bebés, al ser tan frágiles, requieren métodos de evaluación rápidos, no invasivos y precisos. Uno de estos métodos, ampliamente utilizado en el ámbito médico, es el Tiempo de Llenado Capilar (TLC), una herramienta fundamental para comprender la circulación periférica y el gasto cardíaco de un neonato. Pero, ¿qué es exactamente el TLC, cómo se mide en estos pequeños pacientes y qué nos dicen sus valores?
Este artículo explora en profundidad el Tiempo de Llenado Capilar en recién nacidos, basándose en investigaciones y estudios clínicos para ofrecerte una guía completa. Abordaremos su definición, la importancia de su medición en neonatos, la técnica correcta para llevarla a cabo, los valores considerados normales y, crucialmente, los factores que pueden influir en sus resultados, proporcionando una visión clara y detallada sobre este indicador vital de la salud neonatal.
- ¿Qué es el Tiempo de Llenado Capilar (TLC)?
- La Importancia del TLC en Recién Nacidos
- ¿Cómo Medir el TLC en un Recién Nacido?
- Valores Normales del Tiempo de Llenado Capilar en Recién Nacidos Sanos
- Factores que Influyen en el Tiempo de Llenado Capilar
- Limitaciones y Contexto Clínico del TLC
- Preguntas Frecuentes (FAQs) sobre el TLC en Recién Nacidos
- ¿Qué significa un Tiempo de Llenado Capilar prolongado en un recién nacido?
- ¿Puede un TLC normal descartar un problema circulatorio?
- ¿Afecta la temperatura ambiente a la medición del TLC?
- ¿Es el TLC una prueba dolorosa para el bebé?
- ¿Con qué frecuencia se debe medir el TLC en un recién nacido?
- ¿Existen diferencias en el TLC entre bebés prematuros y a término?
- ¿Por qué los bebés con bajo peso al nacer tienen un TLC más bajo?
- Conclusión
¿Qué es el Tiempo de Llenado Capilar (TLC)?
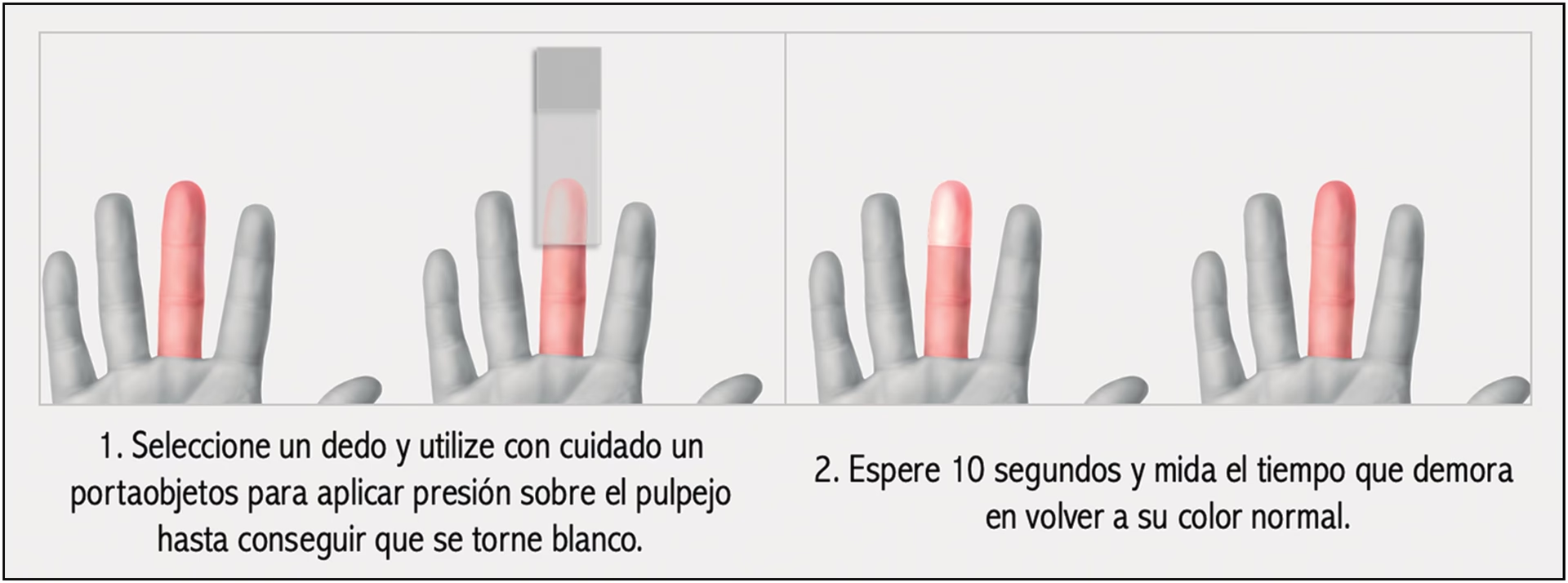
El Tiempo de Llenado Capilar (TLC), conocido en inglés como Capillary Refilling Time (CRT), se define como el tiempo que tarda la piel en recuperar su color normal después de haber sido blanqueada por la presión. Es una medida indirecta de la perfusión tisular y la microcirculación, es decir, qué tan bien está llegando la sangre a los tejidos más distales del cuerpo. Cuando se aplica presión sobre una zona de la piel, los pequeños vasos sanguíneos (capilares) se vacían, causando un blanqueamiento. El tiempo que tarda en regresar el color es un indicador de la eficacia con la que el sistema circulatorio está reponiendo esa sangre.
En esencia, un TLC rápido sugiere una buena perfusión, mientras que un TLC prolongado podría indicar una circulación deficiente, lo que podría ser un signo de problemas como deshidratación, hipotermia o incluso shock. Es una prueba sencilla, rápida y no invasiva, lo que la hace ideal para entornos donde la monitorización más compleja es difícil de implementar.
La Importancia del TLC en Recién Nacidos
Evaluar el estado hemodinámico de un recién nacido es un desafío. A diferencia de los adultos, medir la presión arterial en bebés puede ser complicado debido a la falta de manguitos de tamaño adecuado o monitores electrónicos multicanal. La monitorización invasiva de la presión arterial, aunque precisa, es un procedimiento laborioso y con riesgos inherentes para los neonatos.
En estas circunstancias, el TLC emerge como un método ampliamente aceptado para evaluar el gasto cardíaco y la circulación periférica. Su simplicidad y la rapidez con la que se puede realizar lo convierten en una herramienta invaluable para una evaluación inicial y continua. Permite a los profesionales de la salud obtener una instantánea rápida de cómo está funcionando el sistema circulatorio del bebé, ayudando a identificar tempranamente posibles compromisos y a tomar decisiones clínicas oportunas.
¿Cómo Medir el TLC en un Recién Nacido?
La precisión en la medición del TLC es clave para obtener resultados fiables. Aunque hay variaciones, la técnica estándar recomendada por estudios como el realizado en Varanasi, India, es la siguiente:
- Selección del sitio: El esternón medio (la parte central del pecho del bebé) es el sitio preferido para la medición. Es una zona con buena irrigación y menos susceptible a variaciones de temperatura local que las extremidades.
- Aplicación de presión: Con la punta del dedo índice, se aplica una presión firme pero suave sobre el esternón del bebé durante aproximadamente 5 segundos. La presión debe ser suficiente para blanquear la piel del área, pero sin causar dolor o molestia excesiva.
- Liberación y cronometraje: Inmediatamente después de retirar el dedo, se activa un cronómetro. Es crucial que otra persona (observador) active el cronómetro simultáneamente para mayor precisión.
- Observación y registro: Se observa el tiempo que tarda la piel en recuperar completamente su color normal. Este tiempo, medido en segundos, es el TLC.
- Repeticiones: Para asegurar la fiabilidad, se recomienda registrar el TLC tres veces, esperando un minuto entre cada medición, y luego calcular el promedio de los tres valores como el valor real del TLC del bebé.
- Posición del bebé: El recién nacido debe estar en posición supina (boca arriba), ya sea en el regazo de la madre, en una cuna o bajo una incubadora o unidad de fototerapia, según sea el caso.
Factores como la temperatura ambiente o de la piel, la duración y la cantidad de presión aplicada, y la variación entre observadores pueden afectar el valor del TLC. Por ello, la estandarización de la técnica es fundamental para comparar resultados y garantizar su utilidad clínica.
Valores Normales del Tiempo de Llenado Capilar en Recién Nacidos Sanos
Determinar los valores normales del TLC en recién nacidos sanos es fundamental para poder identificar cuándo un valor es preocupante. Según estudios recientes y observaciones clínicas, el valor medio del TLC en neonatos sanos durante la primera semana de vida se sitúa alrededor de los 2.23 segundos.
Es importante destacar que el límite superior considerado normal para el TLC en recién nacidos sanos es menos de tres segundos. Un valor que supere este umbral podría indicar una perfusión periférica comprometida y justifica una evaluación médica más profunda.
Tabla de Valores Medios de TLC en la Primera Semana de Vida
La siguiente tabla resume los valores medios, medianas y rangos del TLC observados en recién nacidos sanos durante la primera semana de vida, basados en un estudio prospectivo:
| Día de Vida | N (Número de neonatos) | Media ± Desviación Estándar (segundos) | Mediana (segundos) | Rango (segundos) |
|---|---|---|---|---|
| Día 1 | 627 | 2.22 ± 0.38 | 2.20 | 1.00 - 3.34 |
| Día 3 | 371 | 2.21 ± 0.36 | 2.19 | 1.00 - 3.41 |
| Día 5 | 278 | 2.23 ± 0.37 | 2.13 | 1.00 - 3.42 |
| Día 7 | 248 | 2.21 ± 0.33 | 2.22 | 1.00 - 3.36 |
Como se puede observar, los valores medios de TLC se mantienen consistentemente por debajo de los 2.25 segundos a lo largo de la primera semana de vida en recién nacidos sanos. El rango muestra que, aunque la mayoría de los valores se agrupan alrededor de la media, algunos pueden llegar hasta los 3.42 segundos, aunque estos son casos atípicos y el límite superior normal sigue siendo de 3 segundos.
Factores que Influyen en el Tiempo de Llenado Capilar
Aunque el TLC es una herramienta valiosa, su interpretación debe considerar diversos factores que pueden afectar su valor. Los estudios han identificado algunas variables clave que pueden influir en el tiempo de llenado capilar en recién nacidos:
Factores con Influencia Significativa:
- Peso al nacer: Los bebés con un bajo peso al nacer (menos de 2500 gramos) tienden a presentar valores de TLC significativamente más bajos en comparación con los bebés de peso normal. Esto podría deberse a que los neonatos de bajo peso reciben un cuidado térmico más intensivo para prevenir la hipotermia, lo que puede resultar en una mejor perfusión cutánea y, por ende, un TLC más rápido.
- Uso de termocuna (calentador radiante): Los recién nacidos que se encuentran bajo una termocuna suelen tener valores de TLC más bajos. El calor radiante aumenta la temperatura de la piel y promueve la vasodilatación, mejorando el flujo sanguíneo cutáneo y acelerando el tiempo de llenado capilar.
- Fototerapia: De manera similar, los bebés que reciben fototerapia para tratar la ictericia neonatal también pueden mostrar valores de TLC más bajos, especialmente a partir del día 5 y día 7 de vida. La fototerapia, al igual que la termocuna, puede elevar la temperatura de la piel, lo que lleva a un mayor flujo sanguíneo cutáneo y, consecuentemente, a un TLC más rápido.
Factores sin Influencia Significativa:
- Edad del neonato: Dentro de la primera semana de vida, la edad en días del recién nacido no parece afectar significativamente los valores de TLC.
- Sexo: No se han encontrado diferencias significativas en el TLC entre bebés masculinos y femeninos.
- Edad gestacional: La edad gestacional (entre 35 y 42 semanas) no demostró ser un factor influyente en el TLC en neonatos sanos.
- Temperatura axilar: Aunque la temperatura de la piel puede influir, la temperatura axilar general del bebé no mostró un efecto significativo en el TLC.
- Hiperbilirrubinemia neonatal: La presencia de ictericia (hiperbilirrubinemia) en el recién nacido no afectó directamente los valores de TLC, a menos que estuviera recibiendo fototerapia.
Tabla Comparativa de Factores Influyentes en el TLC
| Factor | Efecto en el TLC | Explicación/Observaciones |
|---|---|---|
| Peso al nacer (< 2500g) | TLC significativamente más bajo | Posiblemente por mayor cuidado térmico y mejor perfusión cutánea. |
| Termocuna (Calentador Radiante) | TLC más bajo | Aumento de la temperatura de la piel y vasodilatación. |
| Fototerapia | TLC más bajo (especialmente día 5 y 7) | Aumento de la temperatura de la piel y mayor flujo sanguíneo cutáneo. |
| Edad del neonato (días) | No significativo | Los valores se mantienen estables en la primera semana. |
| Sexo | No significativo | No hay diferencias entre niños y niñas. |
| Edad gestacional | No significativo | En el rango de 35-42 semanas. |
| Temperatura axilar | No significativo | No un determinante principal por sí sola. |
| Hiperbilirrubinemia | No significativo (a menos que haya fototerapia) | La ictericia por sí misma no afecta el TLC. |
Limitaciones y Contexto Clínico del TLC
A pesar de su utilidad, es fundamental comprender que el TLC, por sí solo, es un parámetro hemodinámico menos informativo y debe ser interpretado en el contexto clínico general del recién nacido. No es una medida definitiva o exclusiva del estado circulatorio.
Los profesionales de la salud enfatizan que el TLC debería evaluarse siempre junto con otros parámetros vitales, como la presión arterial y la saturación de oxígeno medida con un oxímetro de pulso. Combinar estas mediciones permite una evaluación más completa y precisa de la perfusión y el estado hemodinámico del bebé.
Además, existen limitaciones en la investigación actual que sugieren la necesidad de futuros estudios para evaluar la fiabilidad y validez del TLC como herramienta clínica para medir la perfusión en neonatos. Se requiere más investigación sobre la variación entre observadores y el efecto preciso de la temperatura ambiente en los valores de TLC.
Preguntas Frecuentes (FAQs) sobre el TLC en Recién Nacidos
¿Qué significa un Tiempo de Llenado Capilar prolongado en un recién nacido?
Un TLC prolongado (generalmente > 3 segundos) puede ser un signo de perfusión periférica deficiente, lo que podría indicar condiciones como deshidratación, hipotermia, sepsis, insuficiencia cardíaca o shock. Requiere una evaluación médica inmediata.
¿Puede un TLC normal descartar un problema circulatorio?
No completamente. Un TLC normal sugiere una buena perfusión periférica en ese momento, pero, como se mencionó, debe interpretarse junto con otros signos vitales y el cuadro clínico general del bebé. Un TLC normal no descarta la posibilidad de problemas circulatorios en etapas iniciales o en otros sistemas.
¿Afecta la temperatura ambiente a la medición del TLC?
Sí, la temperatura ambiente puede influir en el TLC. Las temperaturas ambientales bajas pueden causar vasoconstricción periférica, lo que podría prolongar el TLC incluso en un bebé sano. Por el contrario, un ambiente cálido o el uso de calentadores pueden acortarlo.
¿Es el TLC una prueba dolorosa para el bebé?
No. La medición del TLC es un procedimiento no invasivo que implica una presión suave y breve sobre la piel, generalmente no causando dolor ni molestia significativa al recién nacido.
¿Con qué frecuencia se debe medir el TLC en un recién nacido?
La frecuencia de la medición del TLC depende del estado clínico del bebé. En recién nacidos sanos, puede medirse como parte de la evaluación inicial y periódica. En bebés enfermos o en aquellos bajo observación por riesgo de problemas circulatorios, se puede realizar con mayor frecuencia según la indicación médica.
¿Existen diferencias en el TLC entre bebés prematuros y a término?
El estudio mencionado no encontró una influencia significativa de la edad gestacional (entre 35 y 42 semanas) en el TLC en recién nacidos sanos. Sin embargo, en bebés extremadamente prematuros o aquellos con condiciones médicas complejas, la fisiología puede ser diferente y requerir una interpretación cautelosa.
¿Por qué los bebés con bajo peso al nacer tienen un TLC más bajo?
Aunque parece contradictorio, los estudios sugieren que esto podría deberse a que los bebés con bajo peso al nacer suelen recibir un cuidado térmico más intensivo y están más abrigados para prevenir la hipotermia. Esta atención adicional a la termorregulación puede resultar en una mejor perfusión cutánea y, por lo tanto, en un TLC más rápido.
Conclusión
El Tiempo de Llenado Capilar es una herramienta valiosa y accesible para evaluar la circulación periférica en recién nacidos, especialmente cuando otras mediciones son difíciles de obtener. Hemos visto que los valores normales en neonatos sanos se sitúan consistentemente por debajo de los tres segundos. Sin embargo, su interpretación debe ser cuidadosa, considerando factores como el peso al nacer, el uso de termocunas y la fototerapia, que pueden influir en los resultados.
Es crucial recordar que el TLC no debe ser el único parámetro para evaluar el estado hemodinámico de un bebé. Siempre debe complementarse con la evaluación de la presión arterial y la saturación de oxígeno para obtener una imagen completa y precisa de la salud circulatoria del recién nacido. Esta combinación de herramientas permite a los profesionales de la salud tomar las mejores decisiones para el cuidado de los más pequeños y vulnerables.
Si quieres conocer otros artículos parecidos a Tiempo de Llenado Capilar en Recién Nacidos puedes visitar la categoría Cabello.

